Причины появления дерматита у беременных
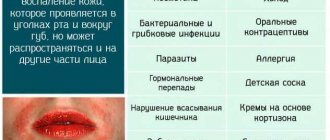
Дерматитом принято называть поражение кожи воспалительного характера, формирующееся под воздействием на нее раздражающих факторов разной природы. У беременных в организме происходят гормональные, эндокринологические, иммунологические, сосудистые и метаболические сдвиги. Именно они способны влиять на состояние кожных покровов и являться факторами, провоцирующими дерматит.
Причинами пробуждения симптомов дерматита при беременности также считаются:
- воздействие бытовых, сезонных и других аллергенов;
- облучение ультрафиолетом;
- климатические условия;
- болезни ЖКТ;
- токсикоз;
- конфликт «мать-плод», или “резус-конфликт”.
Женщинам, имеющим проблемы с кожей, на стадии планирования беременности необходимо в обязательном порядке пройти консультацию у дерматолога.
Причины
В норме кожа человека обладает защитными функциями, однако, период вынашивания ребенка практически всегда сопровождается ослаблением как местного, так и общего иммунитета. Женский организм становится более подвержен инфекциям и воздействию внешних факторов. Следствием такого состояния может стать воспаление кожного покрова. Наиболее часто воспалительные процессы локализуются в области лба и висков, на шее, локтевых сгибах и под коленями, в кожных складках.
Помимо ослабления общего иммунитета, в организме женщины происходят изменения гормонального фона. Повышенная выработка эстрогенов, прогестерона и кортизола подавляет местный иммунитет кожного покрова, результатом чего становится активизация условно-патогенных бактерий, которые присутствуют на коже любого человека.
Основными факторами, провоцирующими воспаление кожи, выступают:
- физическое воздействие (чрезмерное трение и давление на кожу, одежда из синтетических тканей, солнечное излучение, высокая или низкая температура);
- химические вещества (средства бытовой химии и личной гигиены, косметика);
- лекарственные препараты для местного применения (к примеру, гормональные мази и кремы).
- Риск развития патологии возрастает при постоянном нервном напряжении, частых стрессах, физическом переутомлении, хронических бактериальных или вирусных патологиях, микозах кожи.
Во время беременности дерматит часто диагностируется у женщин, имеющих наследственную склонность к аллергическим реакциям.
Физиологические изменения кожи у беременных
Женщине, вынашивающей малыша, следует знать о том, что есть физиологические изменения кожи, которые не требуют специфического лечения. К ним относятся:
- узловатая эритема (воспалительное поражение сосудов с формированием в подкожной жировой клетчатке узлов, локализующихся на разгибательных поверхностях нижних конечностей);
- сосудистая сеточка;
- меланодермия (пятна темно-коричневого цвета в области лица и шеи);
- гиперпигментация, о которой можно прочитать здесь;
- стрии (растяжки);
- мраморная кожа на ногах.
Многих женщин беспокоит зуд, особенно на втором триместре беременности. Чаще он локализуется в области живота и внутренней поверхности бедер. Чтобы исключить наличие кожных болезней нужно обратиться за консультацией к дерматологу.
Внешнее описание дерматоза
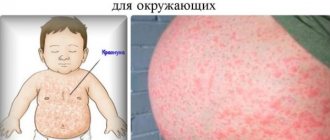
Одним из частых признаков дерматоза – это проявление темных пигментных пятен на коже, которые можно встретить практически у каждой беременной женщины. Они могут появиться на любой части тела. Обычно, чем больше срок, тем сильнее становится видно данные пятна. Это проявление считается нормальным состоянием организма, которое не подвергается лечению.
Проявления дерматоза могут быть в виде:
- пузырей;
- язв;
- сыпи;
- корочки;
- бородавок;
- угрей;
- экземы;
- зуда.
Лечение дерматита беременных
Лечить дерматит во время беременности следует щадящими методами. Курс терапии медицинскими препаратами назначается в зависимости от формы и вида патологического состояния, тяжести его протекания и риска развития негативных последствий для матери и плода.
В первом триместре беременности дерматологи не рекомендуют использовать системные (гормональные) препараты, способные проникать через плацентарный барьер в кровь плода. Комплексное лечение в таком случае выглядит следующим образом:
- гипоаллергенная диета (строгая на 5-7 дней, далее расширение списка продуктов);
- противозудные болтушки;
- противогистаминные кремы и мази;
- сорбенты (активированный уголь);
- увлажняющие косметические средства;
- фототерапия.
ВАЖНО: категорически запрещено во время беременности применять метотрексат, НПВС, системные ретиноиды и кортикостероиды.
Начиная со второго триместра беременности, при тяжелой форме течения дерматита, врач может прописать курс приема лекарственных препаратов внутрь. Чаще используются противоаллергические таблетки «Цетиризин» — по назначению врача, седативные настойки валерианы или пустырника, пробиотики, восстанавливающие баланс микроорганизмов в кишечнике, антибиотики (по строгим показаниям).
Большинство дерматитов в деликатном положении лечат только специальными кремами и мазями. Желательно чтобы они были на растительной основе. Хорошим терапевтическим эффектом обладает мазь для беременных «Вундехил», содержащая в своем составе несколько видов растительных настоек. Снять воспаление и зуд при дерматите помогают крема «Гистан» и «Ла-Кри». О мазях для лечения дерматита рук можно узнать здесь.
ВАЖНО: гормональные мази применяются в исключительных случаях под строгим контролем врача. Самолечение такими средствами не допустимо!
Возможные осложнения
Аллергический дерматит вызывает сильный, нестерпимый зуд. Женщина постоянно расчесывает кожу, что приводит к ее травмированию. Нарушение целостности кожных покровов ведет к снижению их защитных свойств.
В ссадины попадают патогенные микроорганизмы, которые вызывают грибковую или микробную инфекцию. Особенно опасной является бактериальная инфекция, которая вызывает пиодермию. На коже появляются гнойные высыпания, которые после высыхания образуют корочки. Это состояние может вызвать общее недомогание и повышение температуры.
Вирусные поражения могут спровоцировать появление герпеса и конъюнктивита глаз. На коже появляются везикулы, внутри которых находится прозрачная жидкость. Чаще всего страдает лицо и слизистые рта, горла, глаз.
Действия при обострении во время беременности
С момента наступления беременности женщина должна пристальнее следить за своим здоровьем и при возникновении первых же симптомов дерматита обращаться за профессиональной помощью.
Как только наступило обострение хронической формы заболевания нужно следовать следующим правилам:
- составить правильное гипоаллергенное меню;
- отказаться от декоративной косметики;
- свести к минимуму использование бытовой химии;
- обеспечить в жилом помещении комфортный климатический режим с обязательной каждодневной влажной уборкой;
- меньше нервничать.
Во время обострения можно использовать средства народной медицины, например, отвары из коры дуба, облепихи или тысячелистника. Поврежденную кожу можно смазывать мазями собственного приготовления на основе гусиного или кроличьего жира с добавлением сока алоэ, масла эвкалипта и облепихи.
Дополнительные методы лечения
Главными правилами являются качественный уход за телом и соблюдение гигиены с использованием увлажняющих кремов.
Для уменьшения зуда может помочь отказ от острых блюд и копченых продуктов, специй, а также цитрусовых и шоколада.
Могут потребоваться дополнительные препараты для выведения вредных веществ и общего очищения организма. Одним препаратов, который безопасен для здоровья и развития плода, является Полисорб, который состоит из кремния. Он выводит вредные вещества естественным путем. Постоянно принимать его нельзя, так как он выводит и полезные вещества, а также витамины из организма беременной женщины.
Снять зуд поможет отвар ромашки, а также коры дуба. Следует протирать пораженные участки кожи несколько раз в сутки.
Также, следует отказаться от использования косметических средств и дезодорантов. Использовать можно только детские, увлажняющие крема, либо специальные мази для беременных.
Мнение Комаровского
Доктор Комаровский советует в первую очередь разобраться с причинами возникновения дерматита во время беременности. Если найти и исключить аллерген, вызывающий неприятные симптомы, то медикаментозное лечение будет заключаться только в очистке организма от токсических веществ, не более того. С этой целью используют энтеросорбенты, пробиотики и воду (до 2 литров в день). Когда зуд и шелушение кожи сильно выражено, можно подобрать специальный крем с увлажняющим эффектом. Подойдет отечественный крем «Д-Пантенол» или немецкий «Бепантен».
В тяжелых ситуациях не обойтись без применения лекарственных препаратов. Доктор Комаровский отмечает: все таблетки должны быть безопасными для мамы и малыша. Если в инструкции имеется строчка «данные о возможном эмбриотоксическом, тератогенном и мутагенном влиянии на плод отсутствуют», то от приема такого препарата лучше отказаться.
Классификация и характерные симптомы
Проявление дерматита в период беременности разнообразны, но в основном врачи придерживаются следующей классификации:
Атопический дерматит
Заболевание наследственное, может проявиться в разные триместры беременности.
Если у матери данный вид аллергии отмечался во время беременности, практически со стопроцентной вероятностью его унаследует ребёнок.
Симптомы болезни:
- шелушение;
- сыпь;
- покраснения;
- отёчность поражённого участка;
- потемнение кожи вокруг глаз.
Болезнь проявляется в лёгкой, средней и тяжёлой форме. В лёгкой стадии излечение наступает после исключения контакта с аллергеном. Средняя форма требует очистки организма сорбентами. Тяжёлые формы требуют лекарственной терапии.
На каждой стадии развития болезни проявления имеют особенности:
- Первая стадия: симптомы проявляются слабо: лёгкий зуд, небольшие покраснения.
- Вторая стадия: сыпь распространяется на обширные области, начиная с живота. Зуд усиливается, появляется раздражительность, бессонница.
- Третья стадия: наблюдается общая интоксикация организма, тошнота, гиперемия кожи. На данной стадии необходима госпитализация беременной ,интенсивная терапия и мониторинг состояния плода.
Полиморфный дерматит
Данная форма часто развивается в третьем триместре. Причина – быстрый рост плода. Растянутая кожа живота начинает покрываться красными бляшками неправильной формы.
На состоянии плода полиморфный дерматоз не отражается. После родов симптомы исчезают самостоятельно.
Периоральный дерматит
Для этой разновидности аллергии характерны водянистые новообразования на коже, с которыми женщине приходится мириться. Применение антигистаминных препаратов в 1 и 2 триместре не допустимо, поэтому лечение откладывается до последних сроков.
Причинами периорального дерматита могут стать:
- зубные пасты со фтором;
- болезни кишечника;
- гормональные мази;
- грибок в волосяных фолликулах;
- косметика.
Контактный
Провоцирующий фактор воспаления при этой форме – соприкосновение с кожей различных материалов.
Симптом заболевания – сыпь различной интенсивности и окраски. Иногда на коже образуются настоящие волдыри.
Вызвать реакцию кожи могут следующие материалы:
- косметика;
- украшения из металла или пластмассы;
- бытовая химия;
- краски, лаки;
- синтетические ткани.
Себорейный дерматит
Проявления аллергии локализуются в местах скопления сальных желёз. Ранние проявления – зудящие пятна на волосяной части головы, шее, за ушами, на спине. Затем воспаления перемещаются на лицо, покраснения покрываются чешуйками. Сыпь покрыта сальными чешуйками. Волосы в зоне бляшек тусклые, ломкие, затем начинают выпадать.
Токсическая эритрема
Дерматит, развивающийся в последнем триместре. В области живота появляются яркие бляшки большого размера. Форма не оказывает влияния на плод и проходит самостоятельно после родов.
Дополнительные симптомы
Многие формы аллергического дерматита связаны с попытками приспособления кожи к новым условиям.
При этом она реагирует образованием следующих симптомов:
- Растяжки (стрии или полосы).
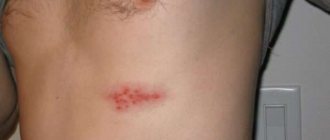
- Папилломы – новообразования телесного цвета, образуются на шее, под мышками целыми группами.
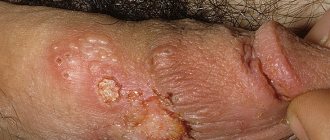
- Герпес – высыпания на губах, половых органах.
- Пруриго (почесуха) – нейроаллергоматоз в виде небольших узелков.
- Псориаз – чешуйчатые высыпания по телу.
- Экзема – пузырьки, лопающиеся от малейшего прикосновения.
- Крапивница – обширные покраснения и волдыри по всему телу, начинаются внизу живота.
Профилактика
Важное место занимают профилактические мероприятия по предотвращению появления аллергического дерматита.
Беременным женщинам необходимо:
- Исключить употребление жареной, острой и копченой пищи.
- Отказаться от соусов, морепродуктов, цитрусовых, сладостей.
- Избегать контактов с аллергенами.
- Использовать только гипоаллергенную косметику.
- Ежедневно проветривать помещение и регулярно проводить влажную уборку.
- Не находиться длительное время под палящими лучами солнца.
Диагностика
Несмотря на выраженные клинические симптомы, постановка правильного диагноза при дерматозе беременных часто затруднена из-за неспецифичности высыпаний, которые могут наблюдаться при многих кожных болезнях. В пользу гестационного происхождения патологии свидетельствует ее возникновение в период беременности, отсутствие признаков микробного поражения, этапность развития элементов сыпи, их распространения по коже. В диагностическом плане наиболее информативны:
- Определение содержания антител
. Для атопических дерматитов характерно повышение содержания IgE — специфического маркера аллергических реакций. При герпесе беременных в крови пациенток увеличивается содержание антител IgG4, у всех больных в ходе прямой иммунофлуоресценции определяется отложение комплемента 3 вдоль базальной мембраны, которое иногда сочетается с осаждением IgG. С помощью ИФА выявляются противоколлагеновые антитела, характерные для пемфигоида. - Исследование биоптата кожи
. Результаты гистологических исследований более показательны при пемфигоидном и полиморфном дерматозах. В обоих случаях наблюдается отек дермы, периваскулярное воспаление с инфильтрацией тканей лимфоцитами, эозинофилами, гистиоцитами. Для герпеса беременных патогномоничны субэпидермальные пузыри, для полиморфного дерматоза — эпидермальный спонгиоз. Патогистологические изменения при атопическом дерматите и зуде беременных менее специфичны. - Биохимический анализ крови
. Стандартным методом диагностики акушерского холестаза является исследование пигментного обмена. Из-за нарушенного оттока желчи в крови определяется высокий уровень желчных кислот. У 10-20% беременных с тяжелым течением дерматоза возрастает содержание билирубина. В 70% случаев увеличивается активность печеночных ферментов, особенно АЛТ и АСТ. При остальных гестационных дерматозах биохимические показатели крови обычно не нарушены.
Для исключения бактериального и грибкового поражения рекомендован посев соскоба или отделяемого высыпаний на микрофлору, люминесцентная диагностика. Дифференциальный диагноз осуществляется между различными видами гестационных дерматозов, исключаются чесотка, лекарственная токсидермия, диффузный нейродермит, герпетиформный дерматит Дюринга, себорея, акне, микробный фолликулит, экзема, гепатит и другие заболевания печени. К обследованию пациентки привлекается дерматолог, по показаниям — инфекционист, невропатолог, гастроэнтеролог, гепатолог, токсиколог.
Срочная помощь
Самолечением противопоказано заниматься при аллергическом дерматите. Но до посещения врача женщина может оказать себе первую помощь.
Необходимо придерживаться следующих правил:
- исключить контакт с аллергеном;
- принять Активированный уголь;
- промыть проточной водой очаги высыпаний;
- приложить спиртовые салфетки к очагам воспаления;
- принять антигистаминный препарат.