Н1 КК
Перейти к контенту
- косметологу
- Контакты
Главная »Здоровье
Когда на руках появляются пятна, они могут никак не мешать, не чесаться и не болеть. И все же некоторые люди испытывают дискомфорт от наличия такой косметической проблемы, поэтому хотят от нее избавиться. Прежде чем приступать к терапии, необходимо разобраться, почему пятна на руках появились.
Кожные заболевания
Кожные заболевания не только создают дискомфорт, но и часто являются признаками серьезных болезней, которые начинают развиваться в организме. К кожным заболеваниям можно отнести:
- псориаз;
- угревую болезнь;
- грибковые заболевания кожи;
- витилиго;
- экзему;
- себорею;
- дерматиты;
- лишай;
- папилломы, кондиломы.
Определить индивидуально, какая кожная болезнь проявляет себя красными пятнами на ваших руках, можно, только обратившись к дерматологу.
Почему появляются на теле красные пятна с пузырьками?
Кожные покровы человека – это уникальный орган, который довольно восприимчив к изменениям окружающей среды, а так же на изменения внутренней среды организма человека. Характерной реакцией на раздражающие факторы могут стать красные пятна, которые сопровождаются высыпанием в виде пузырьков. Такие образования могут доставлять человеку дискомфорт, который проявляется сильным зудом, болевыми ощущениями, шелушением и раздражением кожных покровов.
Человеку необходимо знать некоторые причины, которые вызывают появление красных пятен с различными высыпаниями, которые могут иметь форму пузырьков. Основными причинами специалисты считают следующие заболевания, которые могут поражать организм любого человека вне зависимости от возраста или пола:
1Лишай. Заболевание относиться к грибковым возбудителям, встречается чаще всего именно у детей до десяти лет. Характерными признаками заболевания будут являться такие: круглые или овальные пятнышки, края четко прослеживаются, пораженная область может покрываться пузырьками и папулами. Заразиться можно от непосредственного контакта с больным человеком.
2Трихофития. Также относится к грибковым заболеваниям, характерной особенностью является появление сначала одного пораженного участка, а затем распространение на другие. Красные пятна имеют не четкие границы, которые покрываются чешуйками. С прогрессированием заболевания пораженные места покрываются пузырьками или корочкой. Заболевание происходит после контакта с больным.
3Некоторые виды дерматита. Кожные покровы в местах поражения будут иметь бледно-красный оттенок, кожа будет с отеками, может покрываться трещинками. С течением заболевания пораженные участки кожных покровов могут иметь пузырьки, которые будут подсыхать и может образоваться корочка. Наблюдаются обострения в весенний и летний период года.
Болезни внутренних органов
Кожа отражает все процессы, которые происходят в организме, в том числе и негативные. Причин кожных заболеваний очень много, основные из них скрываются во внутренних органах:
- печени;
- почках;
- желудке;
- легких;
- щитовидной железе;
- сердце.
Часто покраснения происходят из-за гормонального дисбаланса или после сильных стрессов.
Сыпь или небольшие красные пятнышки могут появиться из-за болезней пищеварительного тракта, в частности, стать проявлением:
- панкреатита,
- гастрита,
- язвы.
Воспаленные внутренние органы могут так заявлять о своей патологии, когда в организме человека есть любая инфекция:
- В мочеполовой системе;
- Дыхательной системе;
- Билиарной системе (желчевыводящих путях, печени);
- Желудочно-кишечном тракте.
Чтобы выявить начавшееся заболевание, необходимо срочно обратиться к врачу для диагностики и определения этиологии болезни, то есть основных причин ее возникновения.
Красное пятно на спине с пузырьками
Высыпание в виде пузырьков на спине – это отдельный симптом, который является следствием заболевания. Прежде, чем начать лечение, необходимо точно выявить причину, которая стала поводом появления кожного дефекта. Причин для такого явления может быть несколько. Основными поводами пятен с пузырьками считаются следующие: аллергическое заболевание, болезнь крови или органов кровообращения, инфекционное заболевание или интоксикация.
Первичные дефекты кожи проявляются в появлении пузырьков на пораженных участках кожных покровов. У ребенка такие дефекты появляются по причине инфекций, наиболее часто это именно ветряная оспа. Такие заболевания проходят с образованием пузырьков на коже, которые затем лопаются или подсыхают. Пузырьковую сыпь нельзя расчесывать – образуются гнойники, которые будет намного труднее устранить.
Аллергия
Аллергические пятна – это симптом какой-то болезни. И лечить высыпания необходимо лишь после того, как будет установлена истинная причина сыпи на коже. А таких причин – множество: употребление определенных продуктов, контакт с животными или растениями, действие тепла, холода, воды или солнца, наличие в организме грибков, вирусов, бактерий, воспалительных процессов.
Также высыпания могут быть просто следствием стрессов, гормональных нарушений, ухудшения обмена веществ или результатом сбоя работы желудочно-кишечного тракта.
Все виды высыпаний имеют определенный оттенок, свою локацию, форму, место расположения. Они могут сопровождаться шелушением кожи, отечностью, гнойными выделениями и так далее. Определить причину красных пятнышек и эффективно избавить пациентов от высыпаний аллергического характера – задача любого врача-дерматолога.
Пятна от солнца
Такие пятна могут возникать как при сгорании кожи – от чрезмерного попадания прямых лучей, так и от аллергических реакций на ультрафиолетовое излучение. Пятна могут возникать, когда в организме есть:
- нарушения гормонального фона – у подростков, возрастных людей, у беременных;
- нарушение работы эндокринной системы;
- проблемы с мочеполовой системой;
- сосудистые заболевания.
Несбалансированное питание
Маленькие пятна красного цвета могут появляться при неправильном питании, когда человек злоупотребляет:
- жареным;
- острым;
- кислым;
- соленым;
- копченым;
- консервированным;
- газированными напитками;
- сладким.
Тогда в организме человека начинаются воспалительные процессы органов пищеварения: желудка, поджелудочной железы, кишечника. Дестабилизируется кислотно-щелочной баланс, что вызывает повышенную секрецию соляной кислоты, которая может провоцировать такую реакцию на коже.
В этом случае после диагностики врач назначает пациенту диету, которая снизит раздражение воспаленных органов и стабилизирует кислотно-щелочной баланс и обменные процессы в организме. Также лечение может быть медикаментозным, при тяжелых случаях – операционным.
Перепады температуры
Ожоги или переохлаждение тканей кожи могут также вызвать покраснение. Это связано с температурой окружающей среды и продолжительностью воздействия на кожу горячего или холодного режима. Предотвратить такое покраснение просто – надо утеплять руки в холодное время и защищать при готовке, варке или возможном контакте с раскаленными, горячими веществами и предметами.
При данных видах патологий в начальной стадии достаточно использовать для лечения препараты наружного применения.При 3,4 стадиях обморожения или ожога требуется операция по пересадке кожи.
Нервные расстройства
Кожные болезни, которые провоцирует стресс, нервные заболевания, переутомления, постоянные раздражения и беспокойства также характеризуются появлением на коже красных пятен. Место локализации может быть где угодно: на лице, шее, животе, конечностях, спине. К таким болезням относят нейродермит или атопический дерматит и псориаз.
Псориаз
Псориаз – тяжелое дерматологическое заболевание, которое занимает лидирующее место среди кожных патологий. Болеют и женщины, и мужчины разных возрастов. Участком поражения могут быть:
- лицо;
- ноги;
- руки;
- ладони;
- ступни;
- предплечья;
- ногти.
Диагносты выделяют ряд основных причин возникновения: наследственная предрасположенность, переутомления и стрессы, снижение иммунитета. По степени тяжести развития болезни псориаз делится на три стадии, у каждой из которых – свои методы лечения.
К сожалению, на сегодняшний день вылечиться полностью от псориаза невозможно, главное – получить ремиссию заболевания на как можно больший срок.
Пиодермия
Пиодермия – заболевание кожи, вызванное болезнетворными микроорганизмами. Болезнь отличается разнообразными формами и видами, к которым относят: везикулопустулез, фурункулез, стрептодермию, стафилококковый сикоз. Данные микроэлементы есть в коже любого человека, но их активизация происходит, когда понижается иммунитет, и организм дает сбой.
Причинами возникновения болезни также могут служить: переохлаждения или перегревы, стрессы и переутомления, болезни органов желудочно-кишечного тракта, климатические условия, в частности, повышенная влажность воздуха, другие кожные заболевания и пр. Самолечение пиодермии исключено.
Симптомы:
- наличие множественных воспалений в виде желтых точек с гнойным содержимым, ощущается болезненность и зуд,
- гнойничковые образования могут различаться по глубине и размерам,
- при тяжелом течении пиодермии возникают карбункулы и абсцессы,
- образуются гнойнички волосяных фолликул,
- резкая болезненность,
- отсутствие гнойного стержня,
- в большом количестве гнойнички возникают на спине, лице, груди.
При первом посещении врача вы побеседуете с доктором, по результатам проведенных диагностических процедур будут даны рекомендации и сделаны назначения по эффективному лечению.
Одним из методов лечения пиодермии является диетотерапия, назначенная врачом.
Склеродермия
Это заболевание характеризуется воспалением разросшейся соединительной ткани не только кожных покровов, но и внутренних органов. К основным причинам появления этой болезни и красных пятен на коже являются:
- Генетическая предрасположенность;
- Инфекция в организме;
- Сниженный иммунитет;
- Химическая интоксикация, которая может появиться из-за чрезмерного или хаотичного приема лекарственных средств;
- Плохая экология и грязная вода.
Лишай
Лишай — заразное кожное заболевание, отличающееся большим разнообразием видов и форм протекания:
- опоясывающий лишай;
- псориаз или чешуйчатый лишай.
В основе возникновения – вирусная и грибковая микрофлора, которая поражает людей со сниженным иммунитетом, имеющих иные заболевания, в том числе и неврологического характера.
Чем дольше длится заболевание, тем больше вероятность развития осложнений. Не затягивайте с лечением, обращайтесь в клиники, где этим занимаются профессиональные врачи-дерматологи.
Любой вид кожного заболевания требует особенного подхода к проведению диагностики и подбору схемы лечения.
Чесотка
Это заболевание паразитарного характера происхождения, вызванное чесоточным клещем. Появление на коже мелких красных пятен может говорить о заражении этой болезнью. Сильный зуд при заболевании усиливается вечером. Такую болезнь легко вылечить при помощи медикаментов и наружных препаратов.
Импетиго
Инфекционное кожное заболевание, которое в большинстве случаев вызывает золотистый стафилококк. Сначала на коже рук появляются красные пятна, затем они превращаются в золотистые корочки. Болезнь заразна и передается через бытовые контакты. Спровоцировать заболевание могут хронические болезни, к примеру, сахарный диабет.
Опоясывающий лишай
Тот же лишай, только внешне его форма схожа с очертанием круга. Также начинается с общего покраснения. Затем остаются красные ободки, которые чешутся, болят, шелушатся и приносят большой дискомфорт своему владельцу. Лечение обязательно.
Розацеа
Это хроническое заболевание, одним из симптомов которого является покраснение кожи. Основными причинами болезни являются не только генетика или несоблюдение гигиены, но и сбои в работе щитовидной железы и эндокринные проблемы. Часто провокатором болезни является неправильный косметический уход за кожей. Болезнь развивается с появления красных прыщей, затем:
- образуются гнойнички,
- чувствительность кожи повышается,
- появляется жжение и зуд,
- сосудистые сетки.
Зуд купальщика
Это заболевание кожи встречается крайне редко и вызвано паразитом шистосоматидом, который преимущественно живет на коже водоплавающих птиц, но может передаваться через воду и селиться в клетках эпидермиса человека. Лечение этой болезни также необходимо.
Сифилис
Сифилис – бактериальный вид половой инфекции. Болезнь относят к скрытым инфекциям, так как продолжительное время она развивается без симптомов. Все скрытые инфекции передаются половым путем.
Запускать половые инфекции нельзя, это чревато осложнениями в виде бесплодия.
Инфекции различного характера
Инфекции могут возникать в любой системе организма и быть спровоцированы:
- Вирусами;
- Бактериями;
- Герпесом;
- Грибками;
- Паразитами;
- Сниженным иммунитетом.
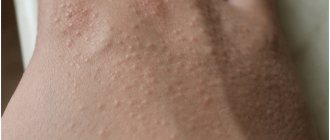
Виды пятен на руках
Пятна на руках могут быть разных цветов и покрывать разные части рук – локти, предплечья или кисти. Также пятна различаются по размеру (маленькие или огромные). Края у них обычно ровные, но находиться они могут как на верхнем слое коже (эпидермисе), так и касаться дермы. У некоторых людей возможны смешанные виды пигментации.
Важно. Особое внимание следует обратить на цвет пятен.
Пятна на коже рук зачастую имеют белый, коричневый или иметь розовый оттенок.
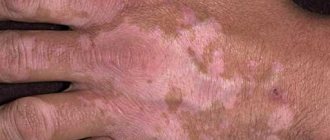
Белые пятна
Пигментация белого цвета на руках (врожденная либо временная) объясняется следующими факторами:
КК Адапт. 5 абз
- Витилиго. При наличии данного заболевания иммунитет человека срабатывает неправильно, происходит разрушение меланоцитов и стремительное развитие процесса (появление пятен).
- Идиопатический каплевидный гипомеланоз. Причины этой патологии кожи остаются неизвестны, а сами пятна имеют маленькие размеры и оттенок светлее оттенка кожи человека. Появляются они либо в молодом возрасте из-за наследственной предрасположенности, либо во взрослые годы.
- Отрубевидный лишай. Его провоцирует дрожжеподобный грибок, присутствующий на эпидермисе. Под влиянием определенных условий грибок начинает активно размножаться, в результате чего поражается кожа рук.
- Беспигментный невус. Белое пятно, которое есть на коже человека с самого рождения. Как правило, оно имеет полукруглую форму, а растущие в этой зоне волосы бесцветны. Поскольку клетки невуса имеют способность перерождаться, это может привести к развитию опухоли.
- Белый лишай. Пораженная область приобретает белый окрас с нечеткими контурами. Иногда кожа на руках шелушиться, пораженные участки не загорают на солнце, однако белый лишай не опасен. Зачастую встречается у детей и проходит сам.
Некоторые из перечисленных заболеваний удастся различить самостоятельно, но лучше обратиться к врачу, заметив появление подобной пигментации.
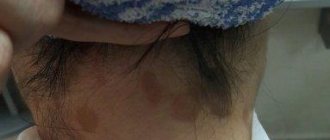
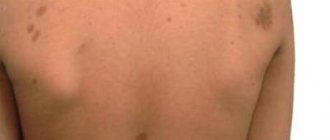
Коричневые пятна и пигментация на руках
Пигментация коричневого цвета возникает из-за того, что клетки кожи под влиянием внешних либо внутренних причин более активно вырабатывают пигмент (меланин). Его избыток в определенных зонах меняет цвет эпидермиса от светло-коричневого до темного.
На цвет пятен влияют причины их появления. Так как точно определить, что спровоцировало проблему довольно сложно, рекомендуется посетить дерматолога – он назначит обследование и по полученным результатам составит клиническую картину. Если проблемы со здоровьем отсутствуют, избавиться от пигментации проще. В противном случае (если обнаружится какое-то заболевание) понадобится пройти полноценный курс лечения.
Итак, что способно повлиять на образование коричневых пятен на руках:
- Солнце. Этот фактор считается самым распространенным. Ультрафиолет может повредить клетки эпидермиса и при длительном пребывании под воздействием прямых солнечных лучей запускаются защитные механизмы организма. Сбой в процессе выработки меланина – это его реакция.
- Возраст. Как правило, пигментация в старости – следствие потери клетками способности контролировать выработку меланина. Проблема возникает у людей старше 40-50 лет, поскольку в указанном возрасте здоровье начинает ухудшаться.
- Генетическая предрасположенность. При генетической расположенности любой неблагоприятный фактор может спровоцировать появление коричневых пятен на руках у человека.
- Косметические средства. Некачественная косметика или средства, содержащие вредные компоненты и вещества, применяемые длительное время, также влияют на появление пигментации.
- Нехватка витаминов и минералов. К примеру, так организм сигнализирует о дефиците витамина C.
- Химические вещества. При контакте с сильнодействующими химическими веществами на коже рук иногда возникает аллергическая реакция, которая сопровождается появлением пятен.
- Проблемы со здоровьем. Кожные заболевания, нейрофиброматоз, заболевания печени или щитовидной железы, проблемы ЖКТ и хронический воспалительный процесс – эти и другие заболевания тоже сопровождаются появлением маленьких коричневых пятен.
- Изменение гормонального фона. С подобным сбоем сталкиваются многие люди. Особенно часто пятна на руках появляются у беременных женщин и тех, кто употребляет определенные препараты. На возникновение такого косметического дефекта влияет и выработка гормонов – с годами она меняется.
Учитывая количество различных факторов, терапия для каждого пациента подбирается индивидуально.
Методы лечения
Если у вас появились пятна на руке красного цвета, вне зависимости чешутся они или нет, следует обратиться к дерматологу, который после диагностики определит ваш индивидуальный курс лечения. К основным методам лечения относятся:
- Медикаментозный;
- Гормональная терапия.
- Безмедикаментозные методы:
- диеты;
- натуральные препараты;
- народная медицина;
- фитотерапия.
Физиолечение: узковолновая, лазерная терапия.
Медикаментозная, в свою очередь, делится на:
- Антибиотикотерапию;
- Иммуностимулирующую терапию – лечение препаратами для повышения иммунитета;
- Ферментную терапию – натуральные препараты с ферментами, нужными организму;
- Местное лечение препаратами наружного применения.
Лечение
Терапевтическим способом
Местные средства, снимающие кожные проявления — зуд, эритему, отечность: Радевит, Элидел, Псило-бальзам, Протопик, Эплан, Ла-Кри, Скин Кап. Глюкокортикоидные наружные средства помогают в тяжелых случаях.
По воздействию их подразделяют:
- Слабые глюкокортикоидные мази: Синафлан, Флуцинар, Латикорт, Гидрокортизон.
- Средние: Афлодерм, Фторокорт, Триамцинолон;
- Сильные: Адвантан, Целестодерм В, Локоид, Элоком, Кловейт, Дермовейт
Медикаментозным способом
Дермографическую крапивницу лечат теми же группами медикаментов, что и другие виды крапивницы. В первую очередь используют противоаллергические препараты разных поколений, которые выбираются в зависимости от индивидуальной реакции пациента на то или иное лекарство.
- Некоторые врачи рекомендуют сосудосуживающие средства при красной форме дермографизма и сосудорасширяющие – при белой.
- Другие отрицательно относятся к этому варианту лечения, поскольку действие таких препаратов на организм — общее, а значит — их влияние распространяется на сосуды всех органов, включая мозг и сердце. Потому применение вазодилататоров (сосудорасширяющих) или противоположных по действию лекарств могут привести к проблемам в кровоснабжении мозговых и коронарных сосудов или резкому их расширению, что угрожает геморрагическим инсультом, тромбоэмболией.
Схема лечения при уртикарном дермографизме рассмотрена далее по пунктам.
Антигистаминные препараты II – III поколения
Обычно терапию начинают с применения стандартных доз антигистаминных II – III поколения. Суточные дозировки для взрослых:
- Кларитин, Ломилан (лоратадин) – 10 мг;
- Телфаст, Фексадин (фексофенадин) – 150 мг. Категорически запрещен беременным, кормящим, детям до 6 лет;
- Ксизал, Супрастинекс, Зодак, Гленцет, Цезера (левоцетиризин) – 5 мг, противопоказания те же, что и у препаратов с фексофенадином;
- Эбастин (пипередин) – 10 мг;
- Эриус, Аллергостоп (дезлоратадин) – 5 мг;
- Зиртек, Зодак (цетиризин) – 10 мг.
Новый препарат, хорошо помогающий при дермографической крапивнице, но не вызывающий седации (сонливости) – Трексил с активным компонентом терфенадин. Используют в таблетках и суспензии. Рекомендуемая доза для взрослых пациентов, начиная с 12 лет, – 60 мг (или 10 мл суспензии) 2 раза. Детские дозы: 3 – 7 лет по 15 мг, 7 – 12 лет — 30 мг, утром и вечером.
Если антистаминные последних поколений не помогают, дозировки, как правило, не увеличивают, но в схему терапии добавляют второе лекарство с другим активным веществом.
Или используют средства 1 поколения, нередко более результативные при крапивнице: Димедрол, Супрастин, Тавегил, Пипольфен. При тяжелых кожных проявлениях с выраженным зудом Тавегил, Супрастин вводят внутримышечно.
При частых обострениях длительно текущего дермографизма используют:
- Кетотифен. Взрослая доза 0,001 – 0,002 г дважды в день. Детям дают сиропчик: до полугода — в суточной дозе из расчета 0,05 мг на килограмм веса малыша, от полугода до 3 лет – дважды в сутки по 0,5 мг, от 3 лет — по 1 мг.
- Ципрогептадин: 4 – 8 мг (3 или 4 раза); детскую дозу, исходя из нормы 0,25 – 0,5 мг/кг, также делят на 3 – 4 приема.
Подавители H2-рецепторов гистамина
Если больной не реагирует на терапию противоаллергическими медикаментами, пробуют введение средств, подавляющих H2-рецепторы гистамина:
- Циметидин: 0,3 грамма до 4 раз в сутки. Детские суточные дозы с годовалого возраста рассчитываются: 25 – 30 мг на 1 килограмм веса, для грудничков до годика — из расчета 20 мг/кг веса;
- Ранитидин пациентам старше 12 лет по 0,150 – 0,300 г (2 или 1 раз в день);
- Фамотидин (с 12 лет) — дважды по 0,020 г.
Гормональные средства
В тех редких случаях, когда выраженность симптомов не уменьшается, приходится короткими курсами (2 – 4 дня) использовать гормональные средства, которые быстро снимают отек и зуд.
Преднизолон обычно назначают в суточной взрослой дозе по 0,04 – 0,06 грамма, Дексаметазон — 0,004 – 0,020 г (или 1 инъекция в день) в острый период.
Устранение общих симптомов
Общие симптомы устраняют, принимая:
- Парацетамол, Ибупрофен, Кетонал при болезненных волдырях, головной боли, температуре;
- Церукал – при тошноте;
- Децител, Но-Шпу – при спазмах в животе.
Поскольку специалисты связывают развитие дермографической крапивницы с неустойчивостью нервной системы, назначают курсами:
- витамины группы B, включая Нейромультивит, Мильгамму, витамины B1, B6, B12 в инъекциях;
- успокоительные средства: отвары, настойки, таблетки с корнем валерианы, пустырником, Новопассит;
- в период обострений — Беллантаминал, Беллоид (по таблетке 3 раз/день).
Поскольку кожные проявления при дермографической крапивнице связаны с аномально высокой проницаемостью сосудистой стенки, применяют:
- аскорбиновую кислоту;
- флавоноиды (Рутин, Аскорутин, Кверцетин, Витамин Р) под контролем свертываемости крови, чтобы избежать повышенной вязкости;
- витамеры (полусинтетические производные) – Венорутон, Флебодиа, Детролекс, Троксевазин в различных формах (капсулы, гель, растворы).
При тяжело переносимых симптомах — особо выраженном зуде, бессоннице, неврологических расстройствах, желательно назначение транквилизаторов из группы бензодиазепинов (Феназепам, Ксанакс, Диазепам) и антидепрессантов — Паксил, Доксепин.
Мази
Мази относятся к препаратам наружного применения и делятся на две основные группы:
- гормональные;
- негормональные.
Если у врача есть возможность избавить пациента от болезни негормональными средствами. то он обязательно это сделает, так как гормональные мази при длительном применении больше вредны, чем полезны и являются сложным сильным медицинским препаратом. Подбирается мазь индивидуально с учетом:
- степени тяжести болезни;
- клинической картины;
- локализации поражения,
- этиологии болезни;
- индивидуальной непереносимости компонентов.
Мази – часть комплексной терапии, иногда при несложных кожных заболеваниях они являются единственной терапией. Широко применяются мази на природной основе – “Нановит Дерма” и “Дерма крем”, “Нановит Иммуно” (для повышения иммунитета). Используются препараты на основе грязи Мертвого моря.
Симптомы
Симптоматика аутографизма зависит от типа болезни, но в любом случае – при механическом раздражении кожи базовые признаки остаются следующими:
- появление красных, розовых, белесых полос, направленных по ходу действия раздражителя или повторяющих его форму;
- зуд, отечность, жжение и ощущение натяжения кожи;
- вспухание кожи в виде пузырей.
Особенностью дермографизма в отличие от множества других аллергических кожных реакций является частое отсутствие зуда или его очень слабая интенсивность.
Виды дермографизма и симптоматика Таблица №1
| Реакция | Вид дермографизма | Базовые симптомы | Могут проявляться | Начало проявления и длительность |
| немедленная | белый (слабый быстрый нажим); красный (сильный, более долгий нажим) | полосы красные или белые, волдыри, эритема (покраснение) | Зуд, жжение, болезненность, общая слабость, озноб, головная боль, тошнота | появляются в диапазоне от 3 секунд до 10 минут после давления на кожу; |
удерживаются 0,5 – 2 часа
2 стадия: белесые волдыри линейной формы, поднимающиеся над кожей (похожие на пузыри от ожога), окруженные розово-красной областью
Диагностика
Перед лечением кожных покраснений необходима дифференциальная диагностика, которая позволит выявить не только причину патологии кожи, но и сопутствующие заболевания. Поэтому проводится целый комплекс лабораторных и клинических исследований, консультаций у врачей разных специализаций.
Сам процесс приема можно разделить на этапы:
- Консультация врача-дерматолога и иных специалистов по назначению;
- Биопсия;
- Физикальное обследование;
- Тест на чувствительность или дерматоскопия;
- Дигитальная фотография;
- Лабораторные исследования:
- дерматоскопия очагов;
- посев с поверхности кожи;
- исследование чешуек кожи;
- клинический анализ крови.
Лечение чешущихся красных пятен на руке
Появившиеся покраснения на руке, ноге, лице и ступне, ладони и других местах лечатся после тщательной диагностики. Применяются различные виды лечения:
- антибиотики;
- противогрибковые средства;
- противовоспалительные средства;
- иммуномодулирующая терапия;
- физиотерапия (озонотерапия);
- десенсибилизирующая терапия;
- электрокоагуляция.
- Озонотерапия обладает антибактериальным, противовоспалительным, иммуностимулирующим, противовирусным действием, способствует ускорению метаболических процессов.
- Плазмолифтинг представляет собой инъекционное введение под кожу пациента собственной плазмы крови, в результате чего активируются естественные процессы регенерации кожи, происходит синтез коллагена и снимается воспаление.
- Медикаментозные методы:
- таблетированная форма: десенсибилизирующие препараты;
- кортикостероидные мази (аэрозоли);
- противоаллергические средства.
Безмедикаментозные методы:
- диеты
- натуральные препараты на основе Мертвого моря
- фитотерапия
Физиолечение: радиоволновая, узковолновая, магнитотерапия, лазерная терапия и пр.
Схема лечения аллергической сыпи разрабатывается индивидуально для конкретного пациента. Кроме медикаментозных средств успешно используются биопрепараты, диетотерапия. Важно ограничить контакт с аллергеном.
Возможные методы лечения аллергии:
- антигистаминные препараты;
- местное лечение;
- иммунотерапия;
- витаминотерапия;
- биопрепараты;
- диетотерапия.
При возможности надо стараться минимизировать лечение гормональными препаратами, применяя натуральные.
Классификации демографической крапивницы
По форме
- первичнуюформу, которая развивается непосредственно под действием провоцирующего фактора;
- вторичную, когда болезнь провоцируется имеющейся внутренней патологией (мастоцитоз, неврологические заболевания, системная волчанка, сывороточная болезнь).
О том, что такое аутографизм, расскажет это видео:
По скорости реакции
По скорости реакции выделяют три типа аутографизма:
- немедленный тип (более частый), при котором кожная реакция видна через 2 – 5 минут после давления, сохраняясь около получаса;
- средний, когда отек и раздражение развивается в промежутке от получаса до 2 часов и удерживается до 3 – 9 часов;
- поздний (редко встречающийся тип), дающий кожную реакцию спустя 4 – 6 часов, которая сохраняется до 2 – 3 суток.
При средней и поздней реакции зуд, болезненность, припухлость и гиперемия появляются в местах, где на тело оказывалось длительное и сильное давление:
- на плечах после лямок рюкзака или наплечной сумки;
- на щиколотках после сдавливания их тугой резинкой носков;
- на запястьях после ремня сумки или браслета;
- в любых местах, сдавленных тесным бельем, ремнями;
- на стопах после продолжительного хождения;
- на ягодицах при долгом сидении, на коже изнутри бедер после конных и велосипедных прогулок.
При всех видах наблюдают четкую последовательность кожных изменений: за действием физического раздражителя возникает покраснение кожи, затем покрасневшая область припухает, образуется отечность, которая нарастает, становясь шире.
По типу реакции
По типу реакции дифференцируют:
- Местный дермографизм, при котором кожные реакции ограничены участком раздражения.
- Рефлекторный, когда изменения на коже после надавливания и проведения по телу твердым острым предметом проявляются спустя 5 – 20 секунд в виде яркой красной полосы шириной до 6 – 7 мм. Такое явление объясняется расширением мелких артериол и является типичным вазомоторным рефлексом.
По проявлению
Существует несколько видов дермографизма:
- Красный, при котором на коже выступают красные или ярко-розовые полосы, образующиеся при сильном давлении тупым твердым объектом. Лучше выражен на верхней части тела.
- Белый дермографизм. Для него — при слабом кратком нажиме — характерно появление белых полос, что обусловлено спазмом капилляров. Сильнее проявляется на ногах и удерживается дольше, чем «красный» дермографизм. В отличие от «красного» такая сосудистая реакция объясняется не расширением, а сужением капилляров.
- Дермографизм возвышенный, при котором изначально образуются красные полосы шириной до 60 мм с неровными контурами, которые через 2 – 3 минуты сменяются белыми, взбухающими над кожей, длительно сохраняющимися пузырями. Подобные кожные изменения обусловлены высокой проницаемостью сосудистой стенки.
Далее указаны причины возникновения уртикарного дермографизма.
Профилактика
Чтобы вас не беспокоило любое красное пятно на руке, ладони, ноге, и вы не спрашивали в ужасе: «Что это?!», а затем не бежали к врачу, надо запомнить несколько правил:
- не переутомляйтесь;
- не нервничайте;
- больше двигайтесь;
- гуляйте на свежем воздухе;
- правильно питайтесь по режиму;
- соблюдайте режим дня;
- не переохлаждайтесь и не перегревайтесь;
- во всем соблюдайте меру.
Тогда многие заболевания, при которых краснота на руках и лице создают дискомфорт и сигнализируют о болезнях, просто никогда не возникнут.
Как выглядят красные исчезающие пятна на теле?
Исчезающие пятна на теле выглядят всегда по-разному. Их форма, цвет и текстура зависят от первопричины их возникновения. Если это связано с аллергической реакцией, то пятна проявляются в виде сыпи, которая зудит и беспокоит человека. При бактериальной инфекции пятна могут совершенно не беспокоить человека, иметь плоскую форму и бледный цвет.
Если пятна связаны с нервными расстройствами, то они доставляют дискомфорт человеку, вызывая зуд.
Профилактика заболевания
Чтобы обострения дермографизма проявлялись реже, необходимо:
- Избегать ситуаций, связанных с давлением на кожу, особенно – длительным, сопровождающимся трением.
- Не надевать одежду из тканей синтетических и шерстяных.
- Не использовать жестких мочалок, не растирать тело полотенцем.
- Исключить силовой массаж (только тип поглаживания).
- Избегать переутомления, стрессов, перегревания и охлаждения, которые могут стать провокаторами болезни.
- Провести консультации и обследования у гастроэнтеролога для исключения заражения слизистой желудка бактерией хеликобактерпилори, эндокринолога (сахарный диабет, болезни щитовидной железы), паразитолога (выявить возможный лямблиоз, гельминтозы), иммунолога.
Осложнения
При развитии уртикарного дермографизма последствия могут быть следующими:
- Частые обострения крапивницы истощают нервную систему пациентов, приводя к депрессиям.
- Длительное давление, часто повторяющееся на одних и тех же местах, способствует истончению, повреждению дермы. При этом вглубь легко проникают гноеродные бактерии, приводя к гнойничковым инфекциям кожи, фурункулезу, местному нагноению с развитием абсцесса.
- Общие симптомы недомогания, которые нередко сопровождают кожные реакции – температура, тошнота, головные боли – способствуют падению иммунной защиты организма.
- Поскольку любые аллергические болезни «подкрепляются» другими видами аллергии, дермографическая крапивница в редких случаях осложняется отеком Квинке, опасным отеком гортани, анафилактическим шоком.