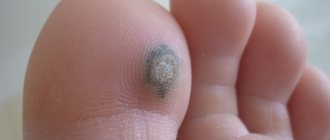
Нарост на стенке горла
Наросты на стенке горла могут иметь различное происхождение, и часть из них действительно являются довольно опасными образованиями. Так, что подобное состояние является весомым поводом для визита к врачу.
Например, Карциномы поражают, в основном, заднюю стенку глотки, миндалины, хотя могут возникнуть и на мягком небе. Опасные Саркомы располагаются на боковых стенках глотки и миндалинах, а лимфоэпителиомы охватывают глоточное лимфаденоидное кольцо.
Злокачественные образования в ротоглотке наблюдаются, в основном, у больных «в возрасте», однако, особенно саркомы могут поразить и молодых, и даже детей.
Симптомы нароста
Начало злокачественного роста карциномы носоглотки обычно не сопровождается, какими то, особыми признаками, а начальными симптомами могут быть ощущение неловкости при глотании, полноты и других неприятных ощущений, возникающих при еде. На второй стадии возникают спонтанные боли в горле, отдающие в ухо и челюсть, наблюдается усиление боли при глотании, изменение тембра голоса. Далее опухоль продолжает расти, а боли становятся сильнее, слюна и мокрота уже включает прожилки крови, ощущается гнилостный запах изо рта. Выраженность признаков зависит от местонахлждения опухоли. У части больных появляются шейные лимфатические метастазы.
Из сарком чаще всего глотку поражает лимфосаркома, которая считается болезнью молодых. Чаще всего лимфосаркома наблюдается на глоточном лимфаденоидном кольце.
При этом пораженная миндалина увеличена уже в ранней стадии, у нее узловатая поверхность и весьма мягкая консистенция. Ее легко заметить по яркой с синюшным оттенком окраске. Некоторые разновидности лимфосарком очень рано изъязвляются.
Лимфосаркомы рано ведут к региональным метастазам. Иногда лимфосаркома поражает обе миндалины. В таком случае скорее нужно думать о лейкозе или общем лимфосаркоматозе.
Виды доброкачественных опухолей горла
Свое начало доброкачественная опухоль горла берет из различных тканевых структур. В качестве этих структур могут выступать окончания нервов и нервные стволы, кровеносные сосуды, лимфатические каналы, соединительная ткань, хрящи, железистые компоненты слизистых оболочек и пр. Опухоли гортани могут быть врожденными или приобретенными.
Чаще всего в отоларингологии диагностируются такие виды доброкачественных опухолей как:
- фиброма гортани – одиночные опухоли соединительнотканного происхождения, размером от 0,5 до 1,5 см, обычно сферической формы, располагающиеся в верхней части или свободном крае голосовой складки.
Поверхность фибром гортани, фото которых можно посмотреть ниже, гладкая, окраска серая, если в структуре новообразования много кровеносных сосудов, она будет красной окраски:
- папиллома гортани – полый одиночный, реже множественный грибовидный вырост с широким основанием. Опухоли такого типа имеют мелкодольчатое строение и очень похожи на цветную капусту.
Папилломы в горле, фото которых представлены ниже, отличаются белесой или розоватой окраской:
Если же новообразование очень интенсивно снабжается кровью, то окраска будет темно-красной. Обычно папилломы в горле локализуются на голосовых складках, иногда процесс может распространиться на трахею, надгортанник и подскладочную область;
- полипы – отдельный видом фибром, в их структуре кроме соединительнотканных волокон есть клеточные элементы и жидкость. Они могут достигать размера большой горошины, имеют широкое основание, толстую ножку и менее плотную консистенцию, нежели фибромы. Локализуются полипы чаще всего в передней части голосовых складок.
- ангиомы – единичные опухоли сосудистого происхождения, в большинстве случаев врожденного характера. Гемангиома гортани состоящая из сосудов, имеет красную окраску, способна разрастаться в соседние ткани. Лимфангиома гортани – опухоль из лимфатических сосудов, отличается желтоватой окраской и не склонна к разрастанию.
Реже встречаются хондромы хрящевых тканей, кисты, липомы (жировые образования) и невриномы (опухоли нервов).
Фарингит
Однако причиной некоторых образований в горле может явиться и фарингит, это хроническое, либо острое воспаление слизистой глотки.
Самостоятельно ставить себе диагноз «фарингит» сложно, хотя заболевание и обладает некоторыми характерными признаками. Например, характерна боль при глотании, когда слюну глотать больнее, нежели пищу. Температура при фарингите слегка повышена. Голос быстро устает, заметны изменения его тембра. Фарингит обычно сопровождается насморком. Такая совокупность признаков требует обязательного лечения.
Уже врач может заметить и нарост на стенке горла, это отдельные фолликулы в форме красных зерен, а вся глотка при этом покрыта гнойно-слизистым секретом. Хронический гипертрофический фарингит характерен увеличенными группами фолликул на задней стенке.
Симптомы и диагностика доброкачественных опухолей горла
Самой частой и основной жалобой пациентов, у которых обнаруживаются опухоли гортани доброкачественного течения, является изменение голоса, которым при наличии подобных новообразований в горле становится осиплым или охриплым. Если обнаруженные опухоли имеют длинную ножку, то среди симптомов также отмечается частое покашливание, а изменение голоса являются перемежающимися.
В том случае, когда новообразование локализуется в районе голосовых связок, тем самым мешая их смыканию, наблюдается афония, т.е. полное отсутствие голоса. Образования больших размеров часто вызывают затруднение дыхания и даже становятся причиной асфиксии.
Чаще всего опухоли гортани небольших размеров протекают бессимптомно, не препятствуют смыканию голосовых связок и случайно обнаруживаются при обследовании человека по поводу другого заболевания. Диагностика опухолей гортани проводится врачом-отоларингологом, она включает в себя такие процедуры как ларингоскопия, эндоскопическая биопсия и последующее гистологическое исследование.
Лечение злокачественного образования
Лечение нароста на стенке горла бессмысленно без ликвидации его причин. И не следует забывать об ослабленном иммунитете.
В первую очередь следует прополоскать горло отваром лекарственных трав, которые могут проявить противовоспалительное действие. В их число входят шалфей, ромашка, календула, эвкалипт, но в аптеках реализуются и сборы, специально составленные для полоскания. Не забывайте кроме этого употребить и лекарства, назначенные врачом.
Острый бактериальный фарингит лечат антибиотиками, преимущественно, пенициллинового ряда, при этом весь курс необходимо пройти очень тщательно и полностью. При этом следует принимать средства для восстановления микрофлоры и витамины.
Вирусный фарингит лечат симптоматически, и вновь-таки, применяют отвары трав. Полощут горло и теплыми растворами-антисептиками, например, фурацилином и йодинолом, каждые полчаса — час. Иммуномодуляторы должен назначить вам врач.
источник
Лечение гемангиом и лимфангиом гортани
Опухоли сосудистого генеза (гемангиномы и лимфангиомы) удаляются несколькими способами, при этом выбор метода зависит от того насколько распространена опухоль, а также характера и интенсивности ее роста. Локальные гемангиомы, отличающиеся экзофитным ростом, сначала иссекаются, а потом проводится антирецидивная обработка пораженного участка с помощью лазерного облучения, диатермокоагуляции или криовоздействия. При эндофитном росте и распространенном характере гемангиом применяется метод их склерозирования или окклюзии питающих опухоль сосудов.
Лечение папиллом в гортани представляет собой наиболее сложную задачу. Оперативное вмешательство при лечении папиллом в горле заключается в иссечении участков слизистой, которые изменены в результате разрастания папиллом. Ее проведение происходи с использованием специального хирургического микроскопа, который позволяет точно обозначить границы больных и здоровых тканей.
Если у вас есть вопросы к врачу, пожалуйста, задайте их на странице консультации. Для этого нажмите на кнопку:
Причины белых наростов в горле и методы лечения
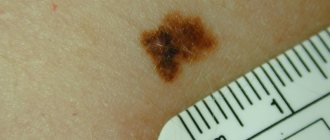
Различные новообразования в горле могут спонтанно возникать и исчезать, наподобие бородавок. Некоторые наросты носят злокачественный характер. Если у вас появился белый нарост в горле, то это могли спровоцировать бактерии или грибки, обитающие в ротовой полости. Если выросты сформированы из эпителиальной ткани горла, то причиной могут быть генетические сбои в организме. В любом случае такое образование в горле нельзя оставлять без внимания, поскольку не исключена вероятность появления злокачественной опухоли.
Доброкачественные опухоли гортани: виды, симптомы и лечение
Доброкачественные опухоли гортани достаточно часто становятся причиной развития стеноза, постоянного кашля и затрудненного дыхания. Эти новообразования отличаются медленным ростом, не инвазивным течением, отсутствием изъязвлений и метастаз. Симптомов доброкачественной опухоли гортани может и не наблюдаться, поэтому ее обнаружение порой становится полной неожиданностью для человека и поводом для переживаний. Согласно данных медицинской статистики чаще всего они возникают у мужчин.
Профилактика
В профилактических целях необходимо своевременно лечить любые болезни полости рта, носоглотки и носовых пазух. Нельзя допускать перехода острого инфекционного процесса в хронический.
При появлении на глотке белого налета или белых комочков на миндалинах можно использовать полоскания с медикаментозными антисептическими растворами или народными средствами. Рекомендуется жевать прополис или использовать настойку на этом средстве для полосканий. Полезно пить чай с лимоном, жевать дольку лимона вместе с коркой, а также употреблять луково-медовый сироп. Незаменим в профилактике наростов в горле сок алоэ. Он также является иммуномодулирующим средством и укрепляет защитные силы организма.
источник
Причины
Прежде чем лечить нарост в горле, необходимо выявить причины его появления. Многие не знают, почему появляются наросты, и заразна ли болезнь.
Факторами, провоцирующими заболевание являются:
- контакты с инфицированными больными;
- использование личных принадлежностей людей с ВПЧ;
- нарушения в работе иммунной системы;
- частые простудные заболевания;
- сбой в работе гормонального фона;
- злоупотребление алкоголем;
- длительный стаж курения;
- регулярное употребление гормональных средств и контрацептивов;
- частое употребление антибактериальных препаратов;
- нарушения гигиены ротовой полости;
- инфекционные заболевания;
- заболевания носоглотки;
- папилломы в носу ;
- частая смена половых партнеров;
- нарушения в рационе питания;
- папилломы на лице ;
- аллергические реакции;
- хронические стрессы;
- папилломы во рту и на слизистой рта ;
- функциональные нарушения нервной системы;
- поражение слизистой полости рта при беременности;
- посещение бань и саун;
- папилломы на губах ;
- папилломы гортани у детей появляются при прохождении по родовым путям, если инфицирована мать;
- применение трахеотомии.
Появление наростов в горле должно стать поводом обращения к дерматологу, аллергологу или онкологу.
На горле желтые бугорки
Прыщи в горле способны напугать любого. Образование воспаленных либо гнойных бугорков говорит о том, что пора отправляться к врачу и выяснить, в чем дело. Основной причиной их появления в этой области, как отмечают медики, являются инфекции. Сыпь не является самостоятельным недугом, она — частый спутник ЛОР-заболеваний.
Высыпания, поражающие горло, бывают разных оттенков, размеров, отличаются местом локализации. Порой они вызывают боль, першение, чувство дискомфорта, но иногда вовсе не дают никаких ощущений. Почему же появляются бугорочки, для каких болезней они характерны?
Прыщи в горле – один из признаков (не обязательных) этих вирусных инфекций, наряду с сухим кашлем, ринитом, общим недомоганием, лихорадкой.
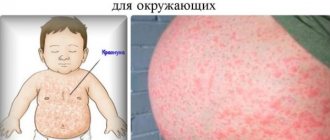
Скарлатина
Возбудителем заболевания является стрептококк группы А.
У ребенка (чаще всего заболевают дети в возрасте от двух до десяти лет) пурпурные прыщики в горле могут быть симптомом этой острой инфекционной, заразной хвори. Ее возбудителем является стрептококк группы А – «представитель» типа бактерий, наиболее вирулентных для людей. Попадая на слизистую, он вырабатывает яд эритротоксин, который разносится по организму с кровью, разрушает эритроциты, вызывает общую интоксикацию, расширение мелких сосудов и, как следствие, появление характерных высыпаний на эпидермисе, слизистых оболочках.
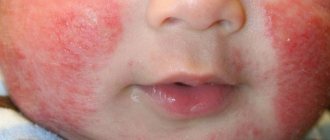
Аллергия
Для подобной реакции иммунной системы на какой-либо раздражитель характерны красные прыщики в горле, точнее, на его слизистой. Подобное происходит нередко. О такой природе мелких образований говорит отсутствие признаков инфекции (температура, общее недомогание).
У взрослых появление гнойничков при данном недуге наблюдается крайне редко, у маленьких пациентов, напротив, часто. Для заболевания, помимо опухшего горла, температуры и головной боли, типичны желто — белые пятна на гландах.
Иногда у ребенка подобный симптом становится «нагрузкой» к этому типу грибкового поражения горла. Место локализации бугорков при этом – задняя стенка (мягкое небо), небные дужки, глотка.
Отличается появлением красных «точек» на внутренней стороне щек, деснах. Довольно редко они обсыпают и горло. Считается, что стоматиты – специфическая реакция нашей иммунной системы, результат «атаки» лейкоцитов на неопознанные организмом молекулы.
Постановка диагноза
Только специалист сможет определить причину появления прыщиков в горле.
Пациент, столкнувшийся с прыщами во рту, на небе, миндалинах, должен понимать – необходимо выяснить, чем вызвано их появление. К самолечению даже в простых случаях лучше не прибегать.
Понять, откуда взялся прыщик в горле или их «россыпь», поможет доктор, проанализировав прочие жалобы (насморк, жар и т.п.), осмотрев слизистые оболочки, заднюю стенку горла.
Также назначаются дополнительные исследования:
общий клинический анализ крови, помогающий получить сведения о наличии инфекции, воспалительных процессов, возможной аллергии;смывы и мазки из носоглотки, с миндалин. Забранные образцы, в основном, используют для выделения вирусных агентов.
Лекарственная терапия
Подбор медпрепаратов, способных вылечить тот самый «прыщик в горле», зависит от этиологии заболевания, его вызвавшего:
При бактериальных инфекциях назначаются антибиотики (плюс пробиотики — для поддержания нормального состояния микрофлоры кишечника), при вирусах – противовирусные средства.Симптоматическое лечение заключается в использовании жаропонижающих, противовоспалительных, антигистаминных препаратов.Используется полоскание горла антисептическими растворами.
Помимо этого, пациента могут попросить придерживаться постельного режима, потреблять мягкую пищу, не способную нанести дополнительный вред горлу, часто и обильно пить теплое.
Народная медицина в ситуации с прыщиком в горле работает не всегда.
Лучше всего вековые рецепты (ингаляции, настои) помогающие при ангине:
Народные методы лечения дополнительно помогают в лечении заболевания.Смешайте цветки лекарственной ромашки, листья эвкалипта, цвет липы. Столовую ложку сырья залейте только что закипевшей водой, и настаивайте 15 минут – полчаса.Смешайте сок каланхоэ или алоэ с теплой водичкой (1:1).
Получившиеся снадобья применяются для полоскания пять раз в день.
Для ингаляций рекомендуют использовать:
Смесь трав (шалфей, ромашка, мята). Две столовых ложки заливаем литром воды, немного кипятим, после даем отвару немного остыть и дышим паром над кастрюлькой пять-десять минут. Голову при этом необходимо прикрыть полотенцем или простынкой.Прополис. Столовую ложку пчелиного клея добавляем в литр кипятка. Время, отведенное на ингаляцию – те же 5-10 минут.
При паровых ингаляциях будьте осторожны, чтобы не обжечь верхние дыхательные пути. Если температура тела — выше 37,2°C, медики рекомендуют от них воздержаться.
Заболевания горла широко распространены как среди детей, так и среди взрослых пациентов – существует достаточно объемная классификация, систематизирующая все известные специалистам виды заболеваний полости ротоглотки.
При каких же из них появляются прыщи в горле?
На их наличие могут жаловаться люди, которые до консультации врача провели самостоятельный осмотр глотки и миндалин, обнаружив подозрительную сыпь на поверхности слизистой оболочки.
Подобный симптом присутствует при разных формах фарингитов и тонзиллитов, но для уточнения диагноза нужно выявить и другие характерные признаки.
Изменение рельефа слизистой оболочки глотки и миндалин, появление на ее поверхности бугорков – настораживающий признак, который обычно сопровождается болью в горле различной степени выраженности. Почему возникают прыщи в горле и о каких заболеваниях они свидетельствуют? Образования, напоминающие прыщики, могут быть представлены:
сыпью; воспаленными фолликулами.
Так или иначе, сыпь в горле, которую можно принять за прыщи – признак воспалительного процесса, спровоцированного вирусами или бактериями.
Существуют разные причины, по которым можно обнаружить их во время осмотра:
Острый фарингит. Фолликулярная ангина. Герпангина.
Фарингитом называют воспаление в границах глотки, а ангиной, или тонзиллитом – воспаление миндалин. Чаще всего поражаются небные миндалины, в таком случае говорят о классической, или банальной ангине. Одна из ее форм носит название фолликулярной, поскольку основным признаком является скопление гноя в фолликулах миндалин.
Характер воспаления влияет на цвет прыщиков в горле. Например, при бактериальной этиологии заболевания возникает гнойный процесс, и образования в горле приобретают беловатый, желтоватый оттенок.
Этот признак подтверждается также лабораторными исследованиями – если они проведены. При вирусной инфекции высыпания обычно красные.
Важно обращать внимание на количество элементов сыпи. Если бугорок один или количество прыщиков не превышает 3–5 единиц, то речь, скорее всего, идет о легкой форме вирусной инфекции, которая не сопровождается выраженным ухудшением общего состояния больного.
Вид возбудителя, как и индивидуальные особенности организма пациента (в частности, состоятельность иммунной системы, степень выраженности иммунной реактивности) определяют течение заболевания. При этом высыпания, напоминающие прыщики – лишь часть клинической картины, хотя оценка их внешнего вида, количества и области локализации может помочь в уточнении диагноза.
Встречается у пациентов всех возрастных групп, в патологический процесс вовлекается лимфоидная ткань задней стенки глотки. Возбудители острого фарингита – это вирусы респираторной группы (аденовирусы и др.), бактерии (стрептококки, стафилококки).
Прыщи на задней стенке горла при фарингите выглядят как зернышки проса; они имеют ярко-красный цвет, несколько приподняты над поверхностью отечной и покрасневшей слизистой оболочки. Помимо прыщиков, можно видеть:
покраснение и припухлость боковых валиков; покраснение и припухлость язычка.
Если острый фарингит развивается у грудного ребенка, он обычно протекает в сочетании с воспалением слизистой оболочки полости носа (ринитом) как ринофарингит. При этом сохраняются все описанные выше изменения, а прыщики в горле дополняются отеком и покраснением мягкого неба, на котором тоже могут появиться пупырышки и другие напоминающие сыпь образования.
Фолликулярная ангина – острый инфекционно-воспалительный процесс. Наибольшее значение в развитии этого заболевания имеют различные виды стрептококков и стафилококков, причины возникновения – поступление возбудителя в организм воздушно-капельным путем или посредством аутоинфицирования при наличии хронического очага инфекции в области ротоглотки.
Для фолликулярной формы ангины характерно наличие на небных миндалинах:
отека; покраснения; наполненных гноем фолликулов.
Фолликул выглядит как белый прыщик в горле; из-за присутствия гнойного экссудата приобретает желтоватый оттенок. В целом фолликулы могут иметь вид округлых островков, просяных зернышек, прыщиков или пупырышков.
Специалисты сравнивают миндалины при фолликулярной ангине со «звездным небом», поскольку через слизистую оболочку просвечивают нагноившиеся фолликулы, выделяющиеся на фоне покраснения и отека.
Прыщи в глотке при фолликулярной ангине постепенно увеличиваются в размере и могут самостоятельно вскрываться. В таком случае слюна пациента будет содержать незначительную примесь гноя. Если фолликулярная ангина протекает изолированно, патологические изменения локализуются только в границах небных миндалин, но при тонзиллофарингите прыщики появляются также на задней стенке глотки.
Важно знать, что не всегда изменения небных миндалин совпадают – у некоторых пациентов при осмотре с одной стороны заметны признаки фолликулярной ангины, а с другой – катаральной или лакунарной.
Поэтому прыщики могут располагаться только справа или слева, сочетаться с покраснением, разрыхлением миндалин, наличием желтоватых и беловатых налетов на их поверхности, воспалением задней стенки глотки.
Герпангину иногда называют также коксакивирусной ангиной, поскольку ее вызывают энтеровирусы, вирусы Коксаки и ECHO. Элементы сыпи, которые пациент принимает за прыщики – это узелки, или папулы, которые имеют красный цвет и появляются уже с первых часов заболевания. Они локализуются:
на миндалинах; на небных дужках; на язычке; на мягком небе.
Каждый такой красный прыщ в горле уже вскоре превращается в пузырек, или везикулу. Цвет везикул совпадает с цветом узелков, поэтому при осмотре можно видеть красные элементы на фоне гиперемированной слизистой оболочки пораженных анатомических областей. При этом в некоторых случаях наблюдается появление сыпи при нормальной окраске подлежащих участков слизистой – тогда красные пузырьки и прыщики выделяются еще более отчетливо.
Прыщики при герпангине не сливаются, но на их месте могут образоваться эрозии – дефекты слизистой оболочки, которые часто кровоточат, болезненны. При герпангине они заживают без образования вторичных изменений.
Герпангину необходимо дифференцировать с герпетическим стоматитом, сыпь при котором также может распространяться на заднюю стенку глотки, небные миндалины. Герпетический стоматит вызывает вирус простого герпеса. При этом заболевании на слизистой оболочке формируются сгруппированные мелкие пузырьки, наполненные серозным содержимым. Они имеют желтоватый оттенок, распространяются также на кожу вокруг губ и носа, где обычно вскоре покрываются корочками.
Если пациент жалуется на боль в горле и при этом замечает на слизистой оболочке прыщики, нужно обратиться к врачу – может потребоваться антибактериальная терапия. Но даже если антибиотики после осмотра специалиста назначены не будут, используется немало иных вариантов лечения, направленных на быстрое и результативное облегчение состояния пациента.
Такое неприятное явление, как прыщи в горле, редко проходит незамеченным. В нормальном состоянии наша слизистая имеет однородный розовый цвет. При инфекционных и простудных заболеваниях слизистая рта, горла и глотки не только воспалена и становится красного цвета, но к тому же появляются и прыщи в горле. Рассмотрим подробнее причины появления прыщей в горле и способы лечения.
Появление белых прыщей связано с:
фолликулярной формой ангины; хроническими заболеваниями дыхательных путей; стоматитом; абсцессом; инфекциями вирусного и бактериального происхождения.
Особенно к этому предрасположены дети. Белый прыщ в горле может появляться после острого вирусного заболевания. Например, если у ребенка ветряная оспа, то гнойнички и сыпь покрывают не только кожу, но и слизистую рта и горла.
Есть немало заболеваний горла, которые имеют такие общие симптомы, как высыпание белых прыщей в горле, гнойнички. Это возникает при фолликулярных, герпетических, ангинах. В анамнезе фолликулярной ангины лежит воспалительный процесс бактериального происхождения. При врачебном осмотре слизистой оболочки горла фолликулы или лимфатические узлы выглядят как пупырышки. Гнойники при фолликулярной ангине появляются редко. Локализуются прыщики на задней стенке горла. Все они белого цвета размером с головку булавки. Течение болезни связано с повышением температуры, интоксикацией и головной болью. В горле присутствует острый болевой синдром, покраснение слизистой оболочки, увеличение миндалин, пузырьки, гнойники. При ангине могут возникнуть осложнения: заболевание ревматизмом, нарушение деятельности сердечной мышцы, почечные колики.
Воспалительные заболевания могут спровоцировать аллергические реакции и приступы бронхиальной астмы. При герпетических ангинах на небе и задней стенке глотки появляются гнойнички в виде прыщиков, их называют везикулами. Причиной появления заболевания являются энтеровирусы. Есть формы ангины, которые появляются благодаря стафилококку и стрептококку.Тогда возникают прыщики на горле.
Еще одно заболевание похожей симптоматики — энтеровирусный фарингит. Передается воздушно-капельным путем. При заболевании возникает высокая температура, задержки в глотании, рвота, гранулы на слизистых горла. Глотать пищу очень сложно. Вся задняя стенка горла покрыта мелкими прыщами. Чаще всего антивирусным фарингитом болеют дети, реже взрослые.
Абсцесс горла — это гнойное заболевание. Гнойник образуется на миндалинах, глотке и небных дужках после перенесенного гнойного отита или ангины. Возбудителями абсцессов считаются: стрептококки, клебсиеллы и кишечная палочка.
Абсцессы при фарингитах возникают как осложнение при перенесенном ОРВИ или простудах. При заболевании горло и миндалины покрыты прыщами и водянистыми пузырьками. На этих пупырышках образуются гнойнички. После лечения они исчезают, но в некоторых случаях миндалины остаются увеличены несколько недель после болезни. Если, несмотря на лечение, симптомы остаются, тогда надо обратиться к врачу. Возможно, это связано с хроническим гранулезным фарингитом. Образованию гнойников способствуют сниженный иммунитет, недостаток витаминов и микроэлементов, постоянные переохлаждения, бактериальные инфекции. Гнойные процессы сопровождаются повышением температуры, болевым синдромом, повышенным слюноотделением и неприятными запахами изо рта. На внешней стороне шеи, в месте локализации внутреннего поражения кожа краснеет, образуется отек.
При стоматитах поражены слизистые оболочки рта. На деснах, внутренней стороне губ и мягкого неба образуются эрозийные ранки желтого и серого цвета. Появляются одиночные и группированные очаги заболевания, которые сопровождаются повышением температуры. Причиной заболевания может быть вирус герпеса. Признаком заболевания являются пузырьки в горле. Они возникают при острой и тяжелой форме болезни. Течение болезни похоже на все вирусные заболевания: повышение температуры, слабость и недомогание.
Применение антибиотиков способствует исчезновению прыщей в горле при фарингитах. Хроническое заболевание гортани — гранулезный фарингит — требует комплексного лечения. При этом применяют иммуностимуляторы, антибиотики и физиотерапевтические процедуры.
Гнойные абсцессные образования в горле требуют оперативного вмешательства. После удаления абсцесса применяют комплексное лечение антибиотиками и дезинтоксикационными средствами. Если при анализе гнойных выделений будут выявлены бактерии кандидоза, тогда применяют противогрибковую терапию. Врачи рекомендуют постельный режим, обильное теплое питье и сбалансированное питание. Кроме медикаментозной терапии, назначают полоскания раствором морской соли, пищевой соды и йода. Полоскание следует проводить не менее 10 раз в сутки: это снимет воспаление слизистой горла. После этого для полоскания используют настой цветков календулы. Врачи рекомендуют принимать продаваемый в аптеке раствор фурацилина. Его также можно приготовить самостоятельно в домашних условиях. Для этого 2 таблетки фурацилина растворяют в 0,5 мл кипятка.
Такой же раствор можно приготовить на основе стрептоцида. Оба этих препарата обладают антисептическим действием. Полоскать горло такими растворами врачи рекомендуют до выздоровления. Хорошо очищает слизистую горла лекарственный препарат Люголь. В состав смеси входит йод, он относится к аллергенам, поэтому людям, склонным к аллергическим реакциям, применять препарат не рекомендуется.
При заболевании тонзиллитом и ангиной проводится комплексное лечение, которое способствует удалению белых прыщей с миндалин. В этом случае принимают комплекс витаминов, противовоспалительные и гипосенсибилизирующие препараты. Современная медицина широко применяет лазерное и ультрафиолетовое лечение и физиотерапевтические процедуры. Если после лечения часто возникает рецидив заболевания, появляются прыщи и гнойнички, тогда назначают хирургическое вмешательство. В современной медицине эту операцию выполняют средствами лазерной хирургии.
При лечении острой формы герпетического стоматита используют противовирусные средства (Ацикловир) и комплекс витаминов и микроэлементов, стимулирующих иммунную систему.
источник
Белые комочки в горле на гландах и миндалинах: что это такое и как лечится
Наличие в горле белых комочков с неприятным запахом – это характерный симптом воспаления миндалин, имеющего вирусную или бактериальную природу. Чаще всего такой признак указывает на хронический тонзиллит (ангину). Обычно человек даже не подозревает о наличии гнойных шариков в горле до тех пор, пока они не начнут «выходить» вместе с мокротой при кашле или чихании.
Причины доброкачественных опухолей гортани
Развитие врожденных опухолей гортани связано с наличием генетической предрасположенности, а также с воздействием на будущего малыша тератогенных факторов. К числу таких факторов относятся инфекционные заболевания матери (корь, краснуха, вирусный гепатит, микоплазмоз, ВИЧ, сифилис), радиационное воздействие, прием эмбриотоксичных медикаментов во время беременности.
К причинам развития приобретенных доброкачественных опухолей гортани относятся различные нарушения работы иммунной системы, наличие в организме герпетической инфекции или аденовирусов, перенесенные грипп и корь, хронический тонзиллит, фарингит или ларингит, а также аденоиды. Также причиной образования опухолей может стать длительное, систематическое вдыхание раздражающих веществ, например, табачного дыма или мелкодисперсной пыли.
Белесые комочки в гландах при тонзиллите
Обострение хронического или зарождение острого тонзиллита можно распознать по следующим признакам:
- неприятно пахнет изо рта, появился кислый привкус во рту;
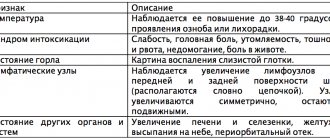
- наблюдается повышение температуры тела;
- периодически возникают болезненные ощущения во время приема пищи и глотания;
- появляется боль в горле, голове, шейной области.
Почему образуются и из чего состоят гнойные пробки
Фото: так выглядят белые комочки на миндалинах
Многие люди считают, что нечто белое в горле и на гландах является всего лишь мелкими кусочками пищи, которые начали гнить и издавать тухлый запах. Остатки пищи в этих образованиях действительно присутствуют, но в основном кальцинированные миниатюрные шарики состоят из погибших бактерий, попавших в организм вместе с воздухом, и лейкоцитов, направленных на борьбу с ними иммунной системой человека.
Микроорганизмы, которые являются возбудителями воспаления в гландах, выделяют сероводород. Это вещество необходимо им для защиты от окислительных процессов и последующего разрушения ДНК, оно же источает аромат тухлых яиц, из-за которого изо рта больного начинает плохо пахнуть.
«Виновники» образования желтых и белых комочков на гландах
Существует несколько разновидностей микроорганизмов, из-за которых на миндалинах образовывается белесый налет, постепенно превращающийся в миниатюрные камушки. Это могут быть:
- Стрептококки. Бактериальная инфекция сопровождается следующими симптомами: частыми позывами к рвоте, лихорадкой, болезненными ощущениями в животе, опухшими лимфатическими узлами и сыпью.
- Вирус Эпштейна-Барра, приводящий к инфекционному мононуклеозу, также может привести к появлению во рту белых твердых комочков с неприятным запахом. О наличии заболевания свидетельствуют следующие признаки: высокая температура тела, увеличенные миндалины и болезненные ощущения в области гортани. В запущенных случаях возможно выделение сгустков гноя.
- Herpes Simplex Virus (HSV-1), приводящий к развитию орального герпеса. Чаще всего заболевание можно узнать по наличию болячки на губах. Одновременно с появлением пузырьков на внешней поверхности губы может образовываться беловатый или желтоватый налет на слизистых оболочках миндалин, который в дальнейшем трансформируется в камни.
Другие причины появления камней в гландах
В большинстве случаев причиной образования на миндалинах белесых пробок, имеющих неприятный запах, является хронический тонзиллит. Но она не единственная из возможных. Белые комочки на гландах можно обнаружить при следующих заболеваниях:
- Хронический синусит. При данном недуге продуцируется густая слизь белесого или желтого цвета, которая накапливается в области гортани. Сгустки слизи становятся виновниками неприятного запаха из ротовой полости и приводят к сильному кашлю с мокротой, в которой могут присутствовать миниатюрные беловатые шарики. В зависимости от результатов лабораторных исследований больному назначается один из следующих препаратов:
- Кларитромицин.
- Амоксициллин.
- Цефоперазон.
- Аугментин.
- Средства с обеззараживающим эффектом. К числу наиболее популярных относятся Хлоргексидин и Диоксидин. Полоскать рот можно и травяными настоями (шалфеем, ромашкой).
- В период обострения хронической формы недуга врач назначает прием противовоспалительных лекарств: Панадола, Нурофена. Иногда врачи советуют принимать гомеопатические средства. Наиболее популярное – Тонзилтон – не имеет побочных эффектов и рекомендовано для лечения тонзиллита у детей.
- Прием витаминных комплексов. Воспалительный процесс влияет на весь организм, но особый урон наносится иммунной системе. Чтобы избавиться от головокружений, плохого самочувствия и улучшить функционирование иммунной системы, нужно разнообразить рацион и принимать витамины, состав которых изобилует основными микро и макроэлементами, полезными веществами, необходимыми для нормального функционирования всех органов и систем.
Для лечения запущенного заболевания может быть назначен прием сразу нескольких препаратов, обладающих антибактериальным эффектом.
Чтобы эффективно избавиться от белых комочков, появившихся на миндалинах из-за хронического тонзиллита, необходимо сочетать прием антибиотиков с такими препаратами:
Физиотерапевтические методы лечения
Помимо приема медикаментов и полоскания горла, рекомендуется пройти курс физиотерапевтических процедур. Их вид и длительность определяет лечащий ЛОР-врач. Выделяют такие разновидности физиотерапии:
- ультразвуковая;
- терапия микроволнами;
- УВЧ;
- лазерное облучение.
Местная терапия
Достаточно часто специалисты назначают препараты для рассасывания (Септолете или Гексализ) и рекомендуют пройти курс процедур по промыванию лакун миндалин. Эту манипуляцию крайне сложно проделать в домашних условиях, не имея опыта, поэтому лучше пройти курс у врача.
Традиционно отоларинголог назначает 10–15 процедур, для промывания специалист применяет медно-серебряный раствор, который обладает обеззараживающим воздействием.
При запущенных формах тонзиллита даже после нескольких курсов традиционного медикаментозного лечения на миндалинах продолжают появляться комочки с гноем или без него. Некоторым пациентам доктор может предложить удаление гланд. После хирургического вмешательства, именуемого тонзиллэктомией, больного больше не будут беспокоить миндальные пробки.
Как выглядит рак горла: фото, сделанные в операционных
Раковая патология, независимо от того, в каком отделе она развивается, несет смертельную угрозу больному человеку. Очень часто летальный исход наступает благодаря тому, что заболевание слишком поздно диагностировано и лечение проведено не своевременно.
О заболевании
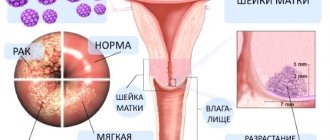
Рак горла – его еще называют раком гортани, это множественные новообразования, злокачественные по своей природе и образующиеся из слизистых клеток органа. Носит агрессивный характер, быстро растет и так же стремительно поражает соседние отделы.
Метастазирует уже на начальных стадиях развития опухоли. Имеет несколько видов, в зависимости от зоны локализации аномалии и чаще всего является следствием хронической никотиновой зависимости. На поздних стадиях практически неизлечим, и сопровождается тяжелой симптоматикой.
Место расположения
Заболевание классифицируют исходя из места развития патологии. Этим же фактором определяется степень его тяжести и интенсивность симптоматики. Выделяют следующие виды рака горла.
Под голосовыми связками
Фото опухоли под голосовыми связками
Относится к аномалиям нижнего отдела органа. Оценивается по следующим критериям:
- опухоль минимальна, варьирует в пределах 1 – пока еще носит обратимый характер и не представляет смертельной угрозы;
- опухоль вырастает в 2-3 раза, частично задевает голосовые складки, усложняя их подвижность;
- злокачественное образование ограничено указанной зоной, при этом его размеры критичны, а структура качественно меняется;
- аномалия начинает подниматься выше, прорастает во внешние отделы и практически полностью перекрывает область трахеи.
Средняя часть гортани
Опухоль развивается в области голосовых связок. Характеризуется следующими параметрами:
- величина злокачественного образования минимальна, не более 15 мм. Аномалия слегка затрагивает голосовые связки, иногда достает до передних спаек, при этом не мешает их подвижности. Дискомфорта практически не доставляет. Может развиваться в границах одной складки, а может поражать обе;
- патология увеличивается в несколько раз и достигает размера ореха. Она начинает мешать полноценному функционированию гортани, частично перекрывая ее преддверие;
- образование растет, но еще помещается в пределах данной области;
- опухоль постепенно прорастает во все глубинные хрящевые слои и покидает пределы органа. Ее параметры в данном случае катастрофичны для данного отдела горла;
- патология перекрывает артерию и средостение и переходит в межпозвоночную зону.
Фото: локализация опухолей
Надскладочная часть гортани
Поражает верхний отдел органа, расположенный несколько выше голосовых связок. Очень сложно диагностируется, поскольку внешне ничем не отличается от обычной ангины, поэтому и лечение назначается соответственно. Клиническая картина практически стерта.
Описывается следующими параметрами:
- величина до 2 см в диаметре. Относится к опухолям малых размеров, и умещается в одной анатомической части, при этом не препятствует подвижности голосовых складок;
- образования множественные, так же не слишком крупные по величине, однако поражают уже несколько сегментов отдела гортани, иногда частично затрагивают ямки органа, языковое основание, задние стенки грушевидного кармана;
- опухоль достигает внушительных параметров – до 10 см в диаметре и частично фиксирует голосовые складки, часто прорастает в заднюю область перстневидного хряща, провоцируя появление мельчайших эрозий щитовидки;
- патология полностью разрастается по всей ширине щитовидного хряща, ее размеры уже неконтролируемы. Опухоль начинает покидать надгортанный участок;
- при выраженном росте образования опускаются вниз, в позвоночную зону и оказывают давление на сонную артерию.
Вид на разных стадиях
Фото: изменения на каждой стадии (с 1 по 4)
1 стадия
Данная стадия развития злокачественной опухоли считается начальной. Внешние проявления заболевания отсутствуют. Однако при внимательном визуальном рассмотрении гортанной области можно заметить некоторые атипичные проявления, схожие на воспалительные инфекционные поражения, сопровождающиеся увеличением миндалин.
По цвету патология так же схожа с проявлениями ангины – выраженное покраснение слизистой, отечность опоясывающих уплотнение, мягких тканей слизистой. Предельный размер новообразования – около 3 см.
Если опухоль развивается в гортанной зоне, ее проще диагностировать при визуальном осмотре, чем в случаях, когда патология локализуется в верхних или нижних участках органа. В этой ситуации видимость несколько ограничена, что при относительно небольшом размере аномалии не дает возможности более детального ее изучения.
Структурное содержание пораженных тканей пока практически идентично здоровым, несмотря на то, что клетки уже подвержены процессам мутации.
Если рассматривать патологию под многократным увеличением, можно наблюдать, что ее поверхность усеяна множественными папилломообразными островками, состоящими их плоского эпителия группы высокодифференцированных организмов.
Несмотря на замедленный рост, заболевание характеризуется значительной воспалительной реакцией мягких тканей, в результате чего они, постепенно меняют свой оттенок на белесый.
Эта особенность ранней опухоли горла схожа с гнойными инфекционными проявлениями и мешает объективной диагностике недуга ввиду путаницы первичной симптоматики.
2 стадия
На второй стадии онкология ведет себя боле активно, а внешние признаки достаточно явственны. Она становится подвижнее, прорастая в отделы, которые находятся по соседству с гортанью.
Функция голосовых складок нарушена, что делает голос осиплым и перекрывает полноценное прохождение воздушных потоков в организм пациента.
На данном этапе патология, развившаяся односторонне, перемещается на вторую половину органа, занимая все больше и больше места. При этом ее внешнее проявление качественно меняется – из белесого, оттенок уплотнения становится аномально багровым, структура уплотняется, внутренние ткани необратимо поражены.
Фото второй стадии
Величина образования достигает внушительных размеров, она не только отлично просматривается визуально, но и доставляет пациенту серьезный дискомфорт, затрудняя работу дыхательной и пищеварительной системы.
Гортанный просвет, постепенно сужаясь, достигает критической точки. Опухоль пока еще контролируется и не покидает территориальные пределы.
3 стадия
На фото отчетливо видно, что на тот момент, когда онкологические процессы, происходящие в пораженной области, доходят до третьей стадии, патология, которой слишком мало места, чтобы расти и развиваться, начинает прорастать вглубь горла, а так же переходит на опоясывающие его ткани.
Постепенно «завоевывая» себе все большие и большие территории, она продуцирует единичный или множественный метастаз. Человеку становится крайне тяжело дышать, говорить, принимать пищу. Симптомы проявления заболевания на данном этапе переносятся довольно сложно, болевой синдром значителен и плохо купируется, часто возникают приступы удушья.
Поскольку образование полностью поразило все отделы горла, оно становится обездвиженным, что не мешает поддерживать процессы активного роста.
Поверхность уплотнения отличается видимой бугристостью, инфильтративным ростом и большим количеством кровеносных сосудов, проступающих очень близко к поверхностному слою опухоли.
Патология имеет четкие формы и границы, эндофитные раковые клетки быстро поражают все внутренние ткани горла. Часто на слизистой органа появляются множественные эрозийные изъявления, издающие гнилостный запах.
Нередко на данной стадии патология захватывает основание языка – в такой ситуации прогноз будет крайне неблагоприятным, а клиническая картина заболевания отягощена сопутствующими появлениями.
Данная стадия развития рассматриваемого вида рака относится к крайне тяжелым, практически не поддается терапии и оставляет очень мало шансов на пятилетнюю выживаемость, даже после проведенной операции по его удалению.
4 стадия
Данная стадия течения патологии является самой критичной и считается завершающей. Больной неоперабелен, все методы терапии неэффективны.
Новообразование очень крупное, распространяется на соседние ткани, поражает практически все горло, часто выходит наружу, подвергая процессам раковой мутации ткани слизистой ротовой полости и наружные кожные лицевые покровы, вынуждая клетки эпителия аномально делиться.
Поскольку зона развития опухоли расположена близко к отделу головного мозга, а при активном росте уплотнение очень быстро достигает его границ, то на данном этапе довольно быстро начинаются необратимые процессы мозговой деятельности, его активность снижается, а сам орган быстро поражается метастазами.
Как правило, к этому времени, полностью поражены все три рассматриваемые ранее, отдела горла. Структура патологии сильно видоизменена – ткани большей частью состоят из жировых клеток, характеризующихся повышенной рыхлостью.
Они практически не сохраняют упругость и имеют оттенок, преходящий от ярко багрового к темному, местами почти черному, цвету. В тех фрагментах, где тон аномалии совсем темный, уже запущены процессы распада тканей и омертвение клеток.
Фото 4 стадии снаружи и внутри
Здесь уже нет кровеносных протоков, раковые клетки делятся в десятки раз быстрее, чем это происходит на 1- 2 стадиях. Практически всегда на четвертом этапе развития болезни новообразования носят множественный характер, вес отдельно взятой опухоли может достигать нескольких килограммов.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
stoprak.info
Воспаление миндалин у ребенка: нюансы
Фото: белые комочки на гландах у ребенка
Организм ребенка в большей степени, нежели взрослого человека, подвержен развитию заболеваний горла и ротовой полости. При тонзиллите малыш часто ведет себя беспокойно, сильно плачет и не может уснуть по ночам. Помимо этого, у ребенка периодически повышается температура тела.
У детей белые наросты и камни в области горла появляются вследствие развития таких заболеваний, как:
Родителям, чьи дети часто болеют ангиной, рекомендуется всегда иметь под рукой специальный медицинский прибор, называемый небулайзером. Он используется для проведения ингаляций в домашних условиях. Не стоит надеяться, что злосчастные комки выйдут сами.
Лечение папиллом и фибром гортани у детей и взрослых
Независимо от наличия или отсутствия симптомов болезни, доброкачественные опухоли горла подлежат исключительно хирургическому лечению. Так, при лечении фибром гортани и полипов небольшого размера производится их эндоскопическое удаление новообразования с помощью гортанных щипцов или специальной петли. Обычно операция производится под местной анестезией, однако возможен и общий наркоз.
Изолированные папилломы гортани, фото которых приведены ниже, удаляются аналогичным способом:
Кисты небольшого размера иссекаются вместе с оболочкой. Если их величина значительна, сначала делается прокол и отсасывается их содержимое, в затем удаляются стенки кисты. Во избежание рецидива производится криообработка горла.
Ограниченные папилломы гортани у детей и взрослых могут удаляться путем крио- и лазеродеструкции или диатермокоагуляции. Для профилактики рецидивов любое хирургическое лечение должно обязательно сопровождаться иммуномодулирующей терапией и приемом противовирусных препаратов.