Остроконечные перианальные кондиломы – это вирусное заболевание, которое возникает при инфицировании пациента вирусом папилломы человека. На коже вокруг заднего прохода появляются экзофитные фиброэпителиальные разрастания. В МКБ 10 кондиломы перианальной области имеют код A63.0 Врачи Юсуповской больницы индивидуально подходят к лечению каждого пациента, который страдает перианальными кондиломами.
При небольших размерах образований проводят местную терапию противовирусными препаратами. Если у пациента нарушен иммунный статус, его консультирует иммунолог и назначает системные иммуномодуляторы. При наличии больших кондилом применяют различные методы их деструкции. Если имеются множественные кондиломы перианальной области, хирурги отделения проктологии удаляют их оперативным путём. После лечения пациенты находятся под наблюдением врачей Юсуповской больницы. Вопрос лечения пациентов с рецидивирующими перианальными кондиломами обсуждается на заседании Экспертного Совета с участием профессоров, докторов медицинских наук, врачей высшей категории.
Кондиломы вульвы: как происходит заражение
Папилломавирус попадает в организм от инфицированного человека, причем одновременно можно «получить» несколько типов этого вируса.
Попадая в организм, вирус проникает в эпителиальные клетки.
Излюбленной зоной является место стыка плоского и цилиндрического пласта клеток.
Там он может существовать в двух формах: эписомальной и интросомальной.
- Эписомальная форма – вирус находится в клетке, но не встраивается в генетический материал (хромосомы). Это доброкачественная форма существования ВПЧ, когда наблюдается инкубационный период кондилом вульвы. Длительность его очень вариабельна: от нескольких недель до десятилетий. Кроме того, вирус может самостоятельно элиминироваться из организма, так и не приведя к развитию болезни.
- Интросомальная форма – вирус находится внутри клеточного генома, это более злокачественный вариант течения инфекции.
При активном размножении ВПЧ начинается изменение в росте и развитии эпителиальных клеток.
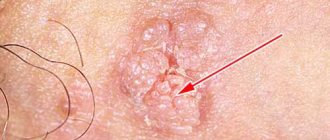
А именно – их бесконтрольное деление, что приводит к разрастанию тканей с образованием остроконечной кондиломы.
Месторасположение кондилом вульвы у женщин: малые половые губы, зона уздечки и клитора вульвы, область ануса.
Реже обнаруживаются на больших половых губах, в промежности, паховых складках, на стенках влагалища и шейке матки.
Два последних варианта может обнаружить только врач при проведении осмотра.
Возможные осложнения
Главную роль в успешности лечения заболевания играет своевременная диагностика. При игнорировании симптомов болезни возрастает риск того, что начнется процесс изменения заболевания до злокачественной формы. В этом случае у пациента могут возникнуть злокачественные опухоли, а также плоскоклеточный рак.
Больные таким заболеванием должны регулярно наблюдаться у лечащего врача. Специалист внимательно следит за общим состоянием пациента, а также за реакцией его организма на выбранный метод лечения. Постоянный контроль за состоянием больного важен для защиты от рецидива и осложнений.
К сожалению, даже после проведения радикального удаления очагов поражения возможность рецидива все также остается высокой. По этой причине пациент обязан соблюдать профилактические меры: применять антивирусные и иммуномодулирующие препараты, выписанные врачом.
Кондиломатоз – болезнь, которая довольно опасна для организма человека. Если вовремя обратить внимание на ее симптомы и начать правильное лечение, то состояние пациента вскоре нормализуется.
Способы заражения кондиломами вульвы
- Половой контакт с партнером, в организме которого присутствует ВПЧ. Даже использование презерватива не убережет от заражения.
- Через любые биологические жидкости при непосредственно контакте: кровь, моча, влагалищные выделения, сперма.
- Ребенок может заразиться в родах от инфицированной матери.
- Поскольку вирусные частицы имеют очень маленькие размеры, велика вероятность бытового заражения. Совместное использование средств гигиены (бритвенные станки, мочалки), полотенец может привести к попаданию вируса в организм. Хотя доказать бытовой путь заражения довольно сложно.
Существует 4 пути развития вируса при попадании его в организм и появлении остроконечных кондилом:
- Самостоятельный регресс, даже при отсутствии лечения. Такое часто случается, когда заболевание манифестирует при беременности, а после родов кондиломы пропадают. Подобный регресс наблюдается у 18% пациенток.
- Стабилизация процесса. Имеющиеся разрастания сохраняются в одном и том же количестве и имеют неизменные размеры на протяжении длительного времени (более 2 лет).
- Интенсивное размножение кондилом, их разрастание, увеличение в размерах, появление новых элементов. Эта форма заболевания требует активного системного лечения и хирургических методов удаления кондилом.
- Злокачественное перерождение при частой травматизации и воспалении (хотя риск малигнизации при кондиломах невысок).
Важную роль в клинической манифестации ВПЧ играет состояние иммунной системы организма.
Существует целый ряд внешних и внутренних факторов, которые служат благоприятным фоном для развития заболевания.
- Состояние беременности, а зачастую и лактации, когда женщина вынуждена ограничивать себя в питании по причине аллергических высыпаний у ребенка.
- Длительные хронические стрессовые состояния.
- Травмы, воспаление и механические повреждения на слизистой вульвы.
- Любая острая и хроническая патология репродуктивной системы (ИППП, неспецифический кольпит, эндометриоз и др.).
- Многочисленные половые контакты приводят к ослаблению местного иммунитета из-за постоянно меняющейся микрофлоры.
- Длительный прием лекарственных препаратов из любой группы. Особенно опасны в этом отношении долгий прием антибиотиков, цитостатиков, противоопухолевых препаратов, антидепрессантов.
- Частые рецидивирующие острые инфекции ЖКТ и органов дыхания.
- Хроническая патология эндокринной, мочевыделительной, сердечно-сосудистой и др. систем.
- Длительные переохлаждения и чрезмерное увлечение загаром/солярием.
- Авитаминоз (важную роль отводят витаминам С, А, бета-каротину и фолиевой кислоте).
- Дискутируется вопрос о влиянии на появление остроконечных кондилом комбинированной оральной контрацепции. Есть отдельные заявления пациенток, что у них появились кондиломы вульвы после «Ярины», «Регулона» и др. контрацептивов, применяемых более года. Но длительные многоцентровые исследования, проведенные в Европе, говорят о том, что даже длительный прием контрацептивов не влияет на частоту возникновения кондиломатоза половых органов. Кондиломы вульвы даже в инструкции по применению не упоминаются как одно из возможных осложнений.
Виды папиллом
Также специалисты выделяют следующие формы папиллом человека:
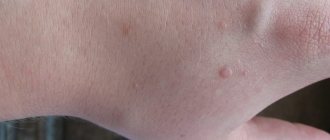
- Вульгарная папиллома. Такое образование представляет собой мелкую шишку – около 1 мм в диаметре. Ее ороговевшая часть выступает над границей кожи. У такого вида папилломы отсутствует ножка. Образование может формироваться на любом участке тела, но чаще всего распространяется по пальцам либо коленям.
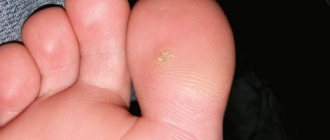
- Подошвенная папиллома. В этом случае шероховатое образование формируется на подошве ног, не отличается большим размером, обладает необычным выступающим ободком. Чаще всего формируется в единичном количестве, но может провоцировать образование дочерних наростов поблизости с главной папилломой. Такое образование приводит к неприятным ощущениям во время движения, чаще всего проходит самостоятельно без посторонней помощи. Чтобы не спутать папиллому с мозолью, важно помнить, что у мозолей поверхность более гладкая, а также на них находится характерный рисунок.
- Плоская папиллома представляет собой шишечку плоской формы. Может быть многоугольником. По цвету почти сливается с кожей. Такое поражение может возникнуть на любом участке тела, но чаще всего локализуется на лице и руках. Провоцирует болевые ощущения, красноту, жжение и воспалительные процессы в пораженном участке тела.
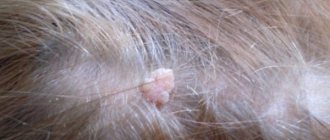
- Нитевидная папиллома. Как правило, появляется у пациентов в возрасте от 40 до 50 лет. Место распространения является район глаз, шеи, паха и подмышек. В начале развития нарост представляет собой выступ желтого цвета и небольшого размера. По прошествии некоторого времени образование превращается в нитевидную, эластичную и удлиненную папиллому. Нитевидная папиллома требует обязательного лечения.
С чем можно перепутать кондиломы вульвы
При активном развитии процесса форма кондилом довольна типична для данного заболевания.
Но на ранних этапах, когда патологические элементы еще имеют маленькие размеры и их немного, можно предположить и другие заболевания:
- герпетическую инфекцию;
- аллергические высыпания;
- неспецифические гнойничковые поражения;
- плоские бородавки;
- липомы;
- проявления вторичного сифилиса.
Наиболее опасным заболеванием, которое очень похоже на остроконечные кондиломы, является веррукозная инвазивная плоскоклеточная карцинома.
Список литературы
1. Папилломавирусная инфекция урогенитального тракта женщин (эпидемиология, клинико-патогенетические особенности, методы диагностики, лечение, профилактика). Информационно-методическое пособие/ Фоляк Е. В. , Соколова Т. М. , Макаров К. Ю. , Якимова А. В. , Мухамедшина В. Р. , Усова А. В. – 2010. 2. Ошибки в онкогинекологической практике/ Вишневская Е. Е. , Бохман Я. В. – 1994. 3. Папилломавирусная инфекция – клиника, диагностика, лечение/ Долгополова И. А. // Педиатрическая фармакология – 2007 – Т. 4, №1.
Источник
Кондиломы вульвы при ВИЧ
Вирус иммунодефицита человека приводит к ослаблению общего иммунитета.
В результате происходит активизация всех бактерий и вирусов, находящихся в организме в неактивном состоянии.
После грибковых поражений кондиломы вульвы являются вторыми по частоте встречаемости при наличии ВИЧ в организме.
Особенность кондилом при иммунодефиците заключается в их активном размножении, быстром увеличении количества высыпаний, склонностью к слиянию.
Также возможно инфицирование в результате присоединения вторичной бактериальной флоры.
Кондиломы вульвы при ВИЧ плохо поддаются терапии.
Опасность онкологии при кондиломах вульвы связана с двумя причинами:
- Общее и местное снижение иммунитета, на фоне которого развились кондиломы, само по себе является опасным в плане развития онкологической патологии.
- Локализация образований в области половых органов способствует травматизации их нательным бельем, а также во время половых актов. В результате развивается воспаление, а на этом фоне возможно злокачественное перерождение клеток.
Причины возникновения
Основной путь передачи папилломавируса — половой. Конечно, заразиться можно и бытовым путем, но крайне редко. Связано это с тем, что для распространения вируса путем бытового контакта должно одновременно присутствовать несколько факторов: снижение иммунитета, недостаточная гигиена, живой патогенный микроорганизм во внешней среде.
В отличие от этого половой контакт создает оптимальную среду для вируса:
- влажность;
- трение;
- микротравмы;
- возбудителя попадает на кожу, при этом ему не надо выживать во внешней среде.
Даже защищенный половой контакт не гарантирует отсутствия заражения. К примеру, если у одного из партнеров новообразование на лобке или на корне члена, его нельзя прикрыть никаким презервативом. Таким образом, происходит заражение здорового человека.
Провоцирующие факторы
Как уже говорилось выше, ВПЧ может длительное время находиться в латентном состоянии. Спровоцировать рост кондилом могут следующие обстоятельства:
- ослабление иммунитета;
- различные хронические заболевания;
- ненормированный режим сна и бодрствования;
- злоупотребление нездоровой пищей;
- другие половые инфекции;
- микротрещины или травмирование мест обычной локализации;
- сбои в эндокринной системе;
- переохлаждение/перегрев;
- стесняющая движения одежда, которая натирает тело.
Бывает что рост остроконечных кондилом связан с приемом контрацептивов. К примеру, препарат, Ярина принимаемый без сдачи анализа на гормоны, может стать причиной гормонального всплеска. То есть неправильно подобранные препараты ослабляют организм, провоцируя активацию ВПЧ.
Важно!
Перед тем как принимать противозачаточные контрацептивы следует пройти полное обследование.
Кондиломы вульвы, куда обратиться
Если у вас появились подозрительные высыпания в области половых органов, за консультацией можно обратиться к акушеру-гинекологу или дерматовенерологу.
Посещение гинеколога поможет исключить неспецифическое воспаления и другие возможные половые инфекции.
Дерматовенеролог проведет дифференциальный диагноз между остроконечными кондиломами и кожной патологией другого происхождения.
Какой врач лечит кондиломы вульвы при их выявлении?
Если диагноз уже установлен, лечение может быть назначено как акушером-гинекологом и дерматовенерологом, так и инфекционистом.
Описание
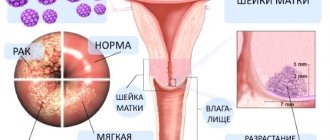
Это доброкачественные опухоли женских половых органов, связанные с инфекцией онкогенного вируса. Заболевание может быть бессимптомным эскритом или проявляться в вульве, влагалище, шейке матки. Видимые новообразования обычно сопровождаются кровотечением и зудом. Диагноз устанавливается на основании результатов клинического обследования, кольпоскопии, цитологического и ДНК-анализа. Комплексное лечение включает иммунотерапию, применение цитостатических препаратов, методы деструктивного воздействия.
Кондиломы вульвы: диагностика
Существует ряд последовательных этапов, которые помогают установить диагноз.
- Осмотр акушера-гинеколога или дерматовенеролога на гинекологическом кресле. При этом детально описывается внешний вид, количество, размеры и локализация патологических элементов. В пользу кондилом также говорит их безболезненность при надавливании шпателем.
- Проведение простой и расширенной кольпоскопии и вульвоскопии (исследование с помощью микроскопа). Важно не пропустить вирусные поражения на шейке матки, которые могут сопутствовать кондиломам.
- Проведение онкоцитологического мазка. Позволяет обнаружить атипичные клетки и другие признаки вирусного поражения в цервикальном канале.
- Биопсия и гистологическое исследование – при неясной клинике и невозможность отдифференцировать кондилому и злокачественное новообразование. Также гистология может выполняться после удаления патологических очагов.
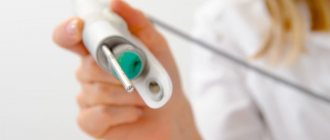
- ПЦР на ВПЧ при остроконечных кондиломах позволяет выявить генетический материал папилломавируса, определить его тип и степень онкогенности. Это один из самых надежных и достоверных методов обследования, который быстро и безболезненно проводится врачами нашего кожно-венерологического диспансера.
- Серологическое исследование – исследование крови из вены на наличие в ней белков-антител, которые продуцируются организмом в ответ на попадание вируса в клетки. Антитела типа М могут быть обнаружены еще до появления клинической симптоматики. Таким образом, обследование может показать, как давно организм поражен вирусом, но не дает информации о концентрации ВПЧ, тип вируса и степень его онкогенности.
- Digene-тест (дайджин тест при кондиломах вульвы) – относительно новый, простой и надежный метод исследования, выявляющий клинически значимый уровень папилломавируса. Т.е. он определяет ту концентрацию вируса, которая может привести к развитию онкозаболевания.
Также при наличии кондилом вульвы могут быть рекомендованы анализы на другие половые инфекции, которые часто могут существовать параллельно с вирусом.
Классификация
Кондиломы классифицируются по различным критериям. В зависимости от клинического течения проводится различие между клинической, субклинической и скрытой формами инфекции. Из-за локализации патологических изменений возникает кондиломатоз шейки матки, вульвы и влагалища (часто наблюдается поражение вследствие разрастания различных областей). В зависимости от клинических признаков и внешнего вида, генитальные бородавки можно разделить на два типа: Это преобладающая форма заболевания. Обнаружены хорошо видимые наросты различных форм (заостренные, папиллярные, папулоидные), выступающие из слизистой оболочки. Наросты редко бывают злокачественными (за исключением гигантских бородавок-гигантских бородавок Бушке-Левенштейна), чаще поражается область наружных половых органов. Образования расположены в толще эпителия, обычно они не поднимаются над поверхностью, они невидимы без использования инструментальных методов. Различают плоские и перевернутые (проникающие глубоко в строму, шейные железы) кондиломы. Эндофитные формы чаще всего связаны с дисплазией, раком и в основном наблюдаются в шейном и вагинальном отделах. В дополнение к этим типам некоторые врачи выделяют кондиломатозный вагинит и цервицит. Эти формы характеризуются очаговыми линиями без четких границ или широко распространенными поражениями эпителия всей анатомической области (вульвы, влагалища или шейки матки). Иногда их можно определить без специальных инструментов визуализации, таких как небольшие заостренные наросты на фоне отечной слизистой по всей ее поверхности.
Лечение кондилом вульвы
При появлении небольших единичных разрастаний многие пациентки не спешат обращаться к врачу и практикуют домашнее лечение кондилом вульвы.
И хотя официальная медицина не подтверждает эффективности такой терапии, можно найти немало отзывов о положительном опыте при применении некоторых трав.
- Чистотел. Это растение на слуху у многих. Используется для удаления разнообразных накожных новообразований. Для лечения кондилом используют спиртовую настойку этой травы, обладающей бактерицидными свойствами из-за содержащихся в ней изохинолиновых алкалоидов. Самостоятельно приготовить настойку довольно трудоемко, лучше приобрести лекарство, сделанное на основе чистотела, в аптечной сети. Обрабатывать пораженные участки нужно аккуратно, не затрагивая здоровые ткани.
- Сок картофеля. Неочищенный, но хорошо вымытый картофель нужно натереть на мелкой терке и через марлю выдавить из него сок. Принимать его нужно внутрь не менее 2 месяцев.
- Листья перистого каланхоэ также используются в борьбе с кондиломами. Их необходимо хорошо размельчить до образования кашицы, приложить к патологическому разрастанию и зафиксировать. Повязку со свежей кашицей меняют через 4-5 часов.
- В неофициальной литературе также встречаются немногочисленные упоминания о лечении остроконечных кондилом с помощью красного вина, мякоти сливы, а также многих лекарственных трав, но эффективность таких способов лечения крайне маловероятна.
Помимо средств нетрадиционной медицины для удаления кондилом используются лекарственные препараты, схемы применения которых довольно сложны.
Они расписываются индивидуально на 2-6 месяцев.
При наличии длительно непроходящих кондилом вульвы может быть назначена иммунограмма и проведено иммунологическое лечение.
Оно заключается в назначении таблетированных препаратов, внутримышечных и внутривенных инъекций, вагинальных и ректальных свечей для стимуляции собственного иммунитета.
Допустим ли секс во время лечения кондилом вульвы?
Поскольку лечение вируса занимает длительное время и ни одна из терапевтических схем не дает более 80% эффективности, ограничений на половые контакты нет.
Но это касается лишь связи с постоянным партнером.
Если во время лечения произойдет смена полового партнера, возможно заражение другим штаммом вируса или другими ИППП, что значительно ухудшит прогноз проводимой терапии.
Анализы после лечения кондилом вульвы сдаются не раньше, чем через 6 месяцев после окончания курса терапии.
Меры профилактики
Личная профилактика будет заключаться в защите кожных покровов и слизистых мочеполовой системы, осторожном лечении болезни, воздержании от половых контактов в течение некоторого времени. Также для профилактики развития кондиломатоза вульвы важно избавиться от всех имеющихся заболеваний, которые могут создать условия для распространения инфекции.
При необходимости во время лечебной терапии лечащий специалист меняет способ лечения, лекарственный препарат либо добавляет дополнительную терапию, в каждом конкретном случае метод будет выбираться индивидуально. Наблюдение в диспансере важно и для того, чтобы избежать развитие рецидива болезни и не допустить ее перерождения до формы опухоли.
Особенности папилломной инфекции
К главным особенностям папилломной инфекции относят:
- снижение иммунитета;
- кондиломы разрастаются и напоминают по своему внешнему виду цветную капусту;
- вызывает дискомфорт при ведении половой жизни (если кондиломы образуются на пенисе и вагине);
- при травмировании наросты,может возникнуть инфицирование и нагноение.
Кондиломы — это новообразования, которые могут перерастать в злокачественные опухоли.
Симптомы
Небольшие остроконечные кондиломы почти не приносят неприятных ощущений, а симптомы почти отсутствуют. Появление определенных предзнаменований имеет строго индивидуальную природу для любого человека. На первичных фазах недуг, может вовсе не проявлять себя.
Прогресс заболевания обозначается появлением сыпи, похожей на узлы. Как правило, у женской части населения, местом проявления этой болезни являются половые губы, шейка матки и влагалище. Мужчины могут обнаружить на головке полового члена и мошонке. В ротовой полости и в районе анального отверстия кондиломы встречаются и у любого пола.
Для женщин характерны определенные симптомы:
- некомфортные ощущения на месте высыпания;
- чувство инородного предмета;
- повышенная влажность на месте образования;
- заболевание сопровождается неприятным запахом.
Мужчинам свойственны следующие признаки:
- ходьба и физические нагрузки усиливают неприятные ощущения;
- слабые боли в области желудка;
- во время секса появляются резкие боли;
- болезненные ощущения во время мочеиспускания.
При протекании тяжелой формы, заболевание сопровождается интоксикацией, мигренями, температура тела повышена.
Ослабить определенные признаки можно дома, но для начала, требуется консультация специалиста.
Какие анализы необходимы?
Если женщина заметила новообразования, необходимо обратиться к специалисту, для установления правильного и точного диагноза.
- Цитологический мазок помогает найти атипичную клеточную форму в матке. Если возраст более тридцати лет, то рекомендуется скрининговый тест, он осуществляется в комплексе с мазком и определяет необходимою информацию о вирусе. Девушкам младше тридцатилетнего возраста, эта процедура назначается при положительных результатах на мазок. При нахождении атипичных клеток назначается дополнительное лечение.
- Скриннинговых анализов для мужчин не бывает, для них используют физикальный метод исследования. Такой осмотр включает в себя внешнее обследование полового органа и анального отверстия. Специалисты рекомендуют мужчинам, практикующим гомосексуальные отношения, периодически сдавать мазок из анального отверстия не менее одного раза в год.
- Чаще, достаточно физикального обследования для правильной постановки данного диагноза. Специальное вещество изменяет цвет наростов и выделяет их, для лучшего обнаружения. Уксусная кислота слабого раствора тоже применяется для обнаружения болезни, на зараженных участках будет чувствоваться сильное жжение и дискомфорт.
К кому обратится?
Диагностировать заболевание, может терапевт или семейный доктор. Но для успешного излечения необходимо обратиться за помощью к гинекологу, урологу или же дерматологу.