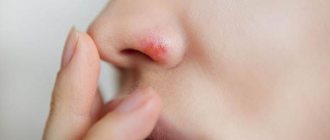
Любое механическое повреждение кожных покровов и находящихся под ними мягких тканей, которое сопровождается болезненными ощущениями и кровотечением, в медицинской практике определяется как рана. В тех ситуациях, когда в процессе регенерации на поверхности раны происходит постоянное выделение жидкости, существенно замедляющей заживление – рана считается мокнущей.
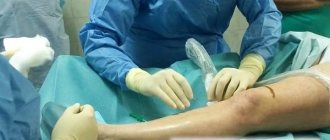
Фото 1. Первая помощь при ранах — обработка антисептиком и наложение стерильной повязки. Источник: Flickr (Rawa Law Group Workers Compensation Attorney Long Beach).
Как проявляется
При такой травме мягкие ткани (кожа, мышцы) повреждаются. Рана отличается от язвы тем, что располагается внешне, тогда, как язва начинается изнутри. Если рана не подсыхает, из нее постоянно выделяется сукровица, то речь идет о мокнущей ране. Чаще всего мокнущая рана возникает, если к ней присоединяется вторичная, зачастую бактериальная, инфекция. В таком случае иммунная система пытается самостоятельно вывести бактерию из раны, выделяя избыточное количество плазмы крови. Существует три степени заживления ран:
- Рана начинает самостоятельно очищаться;
- Вокруг нее развивается воспаление;
- Происходит грануляция, место травмы начинает подсыхать.
Но бывает, что раненая поверхность не в состоянии самостоятельно подсохнуть, это может привести к развитию сепсиса.
Симптомы и диагностика
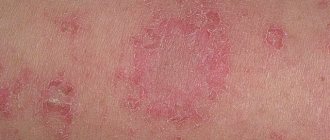
Симптоматические проявления дерматита определяются возрастом пациента и своевременностью начатого лечения. Дерматологи выделяют несколько фаз в развитии болезни:
- У детей до 3 лет. На кожном покрове появляются трещины, точечные эрозии, из которых выделяется светло-желтая жидкость. Позже мокнущие изъязвления покрываются плотными корочками светло- или темно-коричневого цвета. У маленьких детей сыпь локализуется на щеках, а также в области коленей, локтей. В единичных случаях сгруппированные мокнущие везикулы возникают на туловище.
- У детей 3-12 лет. Высыпания возникают на обратной сторону ладоней, в области сгибов ног и шее. Пораженные участки кожи приобретают красноватый оттенок, отекают, после чего на них формируются сочащиеся пузырьки, трещины. В течение длительного времени мокнущая сыпь не поддается терапии, а после заживления тканей оставляет пигментированные пятна.
- У детей 12-16 лет. Клинические проявления дерматита у этой категории пациентов мало чем отличаются от симптомов для ранней возрастной группы. Они проявляются сильными покраснениями в очагах поражения, пузырьковой сыпью, образованием корочек. Светло-коричневые уплотнения возникают уже после самопроизвольного вскрытия везикул. Клинические проявления дерматита могут внезапно пропадать или обостряться при снижении иммунитета или нарушении работы ЖКТ.
- У взрослых. В возрасте от 16-20 лет мокнущие везикулы локализуются на лодыжках, кистях рук, складках кожи, шее. При вскрытии пузырьков возникают области изъязвления мокнущего характера. Если не обрабатывать кожу дезинфицирующими мазями/растворами, в очаги проникают вторичные инфекции. Это часто становится причиной гнойного воспаления мягких тканей.
Дерматит определяют по характерным клиническим проявлениям:
- формирование мелких пузырьков и узелковых уплотнений на теле;
- микротрещины, изъязвления, из которых выделяется серозный или гнойный экссудат;
- покраснение, припухлость в областях, пораженных дерматитом.
Для подтверждения диагноза проводится микроскопическое и лабораторное исследование. С помощью кожной пробы определяются раздражающие вещества, вызвавшие аллергическую реакцию и сыпь на теле. После уточнения причины появления мокнущего дерматита подбираются наиболее подходящие медикаменты.
Причины появления
Мокнущая рана на ноге чаще всего бывает у велосипедистов, скейтбордистов, роллеров. Это те люди, которые подвергаются большому риску падений на асфальт. В то же время, раны мокнущие могут быть на любых участках тела и появляться от множества причин:
- от разных ожогов (термических, лазерных, химических, электрических);
- при нарушении снабжения ткани кровью;
- при воспалительных заболеваниях кожных покровов, например, экземе, дерматите;
- от поражения кожных покровов бактериями и грибами;
- по причине раздражения от нательного белья из синтетики;
- после натирания и мозолей на коже;
- из-за опрелостей в подмышечных впадинах, в паховых складках или под женской грудью;
- от пролежней, которые почти всегда есть у лежачих больных;
- при содранной коже или ее разрезах.
Иногда инфекция приводит к появлению такой раны у новорожденного ребенка на месте пуповины. Лечение мокнущих ран у таких маленьких пациентов должно быть осторожным и часто для заживления нельзя использовать лекарства, допустимы только безопасные подсушивающие средства.
Причины и условия возникновения
Главный механизм появления мокнущей раны – излишнее выделение плазмы сквозь травмированные участки кожи. Происходить это может под действием различных факторов:
- Патогенных бактерий, грибка.
- Некоторых кожных заболеваний (дерматит, экзема и т.п.).
- Потертостей, опрелостей, пролежней на коже.
- Аллергии на металлы или синтетику.
- Недостаточного питания кожи по причине ослабленного кровоснабжения.
Любой из этих факторов способен запустить в организме последовательность определенных реакций, итогом которых станет высокая проницаемость сосудов, проходящих в тканях под раной.
Плазма из крови начинает обильно проступать сквозь стенки сосудов в рану, не давая ей сохнуть. По сути это является защитным механизмом организма, который таким образом пытается вымывать из раны токсичные продукты распада мертвых клеток.
К сожалению, плазма может стать идеальной питательной средой для опасных микробов. Именно поэтому устранять такую проблему необходимо на самых ранних стадиях, до того, как в ране начнется опасный инфекционный процесс.
Начальная обработка
Для того чтобы уменьшить риск осложнений, рану следует хорошо промыть от гнойных масс и внешних раздражителей (пыли, грязи и т. д.). Для этого используются антисептики, чаще всего, перекись водорода, но если ее нет под рукой, то обычная вода с мылом вполне подойдет. Кожу, которая окружает рану, следует обработать зеленкой или тонким слоем йода, это предотвратит попадание в нее бактерий и поможет немного подсушить края раны. Далее на рану накладывается повязка, защищающая ее от вредных микробов. Если повреждение имеет глубокий характер, то без дальнейшего лечения не обойтись, в некоторых случаях может даже понадобиться проведение операции по очистке раны и ее сшивания.
Профилактика
Чтобы избежать развития мокнущего дерматита или исключить его повторный рецидив, необходимо выполнять несколько простейших условий:
- Соблюдать правила личной гигиены;
- Исключить нервные расстройства, депрессии и стрессы, избегать ситуаций, связанных с подобными состояниями;
- Питаться рационально;
- Аллергенозависимым людям необходимо исключить все возможные контакты с аллергическими факторами;
- Своевременно проходить лечение патологий внутренних органов, при появлении первой симптоматики дерматита необходимо без промедления обратиться к специалисту.
При острых формах четкое соблюдение всех врачебных рекомендаций обеспечивает быстрое устранение симптоматических проявлений и полное излечение заболевания. Если же мокнущий дерматит перешел в хронические формы, то при его ремиссии крайне важно провести укрепляющую иммунитет терапию.
Подсушивание
При неглубоких, но медленно заживающих ранениях, используется спиртовой раствор йода, раствор бриллиантовый зеленый, фукорцин. Стоит сказать, что йод нельзя мазать сплошным слоем, так как это может привести к химическому ожогу йодом. Достаточно йодной сетки, чтоб препарат оказал свое действие. Кожу, из которой сочится экссудат, можно протирать настойкой календулы или почек березы на спиртовой основе.
Если на коже сильно быстро образовывается корочка, а из-за нагноения сукровица не может выйти, то нужно сделать рану мягкой, но не допустить, чтоб она стала мокнущей. Для этого корка размягчается водой с солью в пропорциях 1 часть соли на 10 частей воды. Кроме подсушивающего эффекта, такое средство имеет и заживляющий эффект, поскольку ведет борьбу с бактериями, вызывающими нагноение, и вытягивает гной на поверхность. Для этого надо сделать мокрый компресс:
- Взять один литр солевого раствора;
- Одну минуту лить его прямо на перевязанную рану;
- Проводить такое действие один раз в четыре часа.
Благодаря такой процедуре перевязывать поврежденное место и класть на него лекарственные средства можно один раз в два дня
Лечение
Основным терапевтическим принципом при дерматитах является ликвидация раздражающего фактора, чтобы остановить дальнейшее распространение поражений.
В целом направление терапии мокнущего дерматита носит комплексный характер и сочетает:
- гигиену пораженных участков;
- противовоспалительное лечение;
- противоаллергическое лечение.
Чтобы купировать аллергическую симптоматику, назначаются антигистаминные средства вроде Телфаста, Кларитина или Тавегила. Примечателен факт, что новейшие препараты этой группы абсолютно не вызывают расстройств внимания и сонливости, поэтому во время лечения пациент может спокойно вести обычный и привычный образ жизни.
Часто терапия предусматривает и применение местных препаратов вроде гормональных мазей (Акридерм, Дипросалик, Синафлан, Адвантан, Элоком и др.). У детей такие средства лучше не использовать, а отдать предпочтение мазям на основе цинка – они обладают эффективным антибактериальным, противогрибковым, противовоспалительным воздействием.
Также рекомендуется обрабатывать участки, пораженные мокнущим дерматитом, настоями из дубовой коры или аптечной ромашки. Подобные процедуры способствуют подсушиванию кожи. Подобный эффект дают и фурацилиновые примочки.
Нельзя применять для обработки пораженных мест раствор йода, он годится только для смазывания краев ран с целью предотвращения дальнейшего распространения инфекционного процесса.
Важно! Если течение патологии сопровождается образованием везикул, то эти пузыри необходимо вскрывать согласно антисептическим и асептическим требованиям. Эти манипуляции должен проводить только специалист в стерильных условиях процедурного кабинета. При неврологической природе мокнущего дерматита показано назначение седативных растительных средств вроде Валерианы, Пустырника, Глицина, Настойки пиона, Ново-Пассита, Персена и пр.
Если же этиология болезни связана с патологиями органов ЖКТ, то терапия направляется на лечение основополагающего заболевания. Подобное лечение часто сопровождается соблюдением диетического режима, предполагающего исключение продуктов-аллергенов (цитрусы, шоколад, яйца, мед и пр.).
Если причиной болезни является дисбактериоз, то рекомендуется прием пребиотических препаратов вроде Пробифора или Линекса, а также нужно включить в ежедневное меню кисломолочную продукцию.
После восстановления кишечной микрофлоры все проявления мокнущего дерматита постепенно отступают. Комплексная терапия по усмотрению врача может дополняться процедурами физиотерапевтического характера воде грязевой терапии, электрофореза, магнитотерапии, лазерного лечения и др.
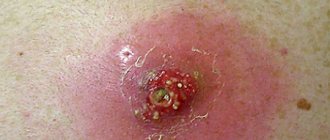
Лечение мокнущих ран с вторичной инфекцией
Не все знают, как лечить мокнущую рану, если к ней присоединилась инфекция, поэтому если она сильно гноится, то нужно показаться доктору. Раны на ногах часто носят инфекционный характер, потому что в обуви обитает огромное количество бактерий. Для ускорения регенерации кожи на нее накладывается антибактериальный порошок, благодаря которому происходит восстановление тканей. Это может быть:
- сульфаниламид;
- пеницилин;
- стрептоцид;
- левомицетин;
- ксероформ.
Помимо этих средств, может быть использован банеоцин, который борется не только с бактериями, но и с грибками. Порошок закладывается следующим образом:
- поврежденная поверхность очищается, порошок набирается на кисточку и тонким слоем наносится на рану как пудра;
- сверху прикладывается сухая стерильная марлевая салфетка и закрепляется хорошим слоем бинта;
- через 5 часов обрабатывается раствором соли, как описано выше, но если гноя нет или мало, то можно не промывать, а просто припудривать повреждение, оно будет постепенно подсыхать.
Что делать если рана мокнет?
Состояние мокнутия раны нередко вызвано усилением имеющегося воспаления, а также присоединением какой-либо инфекции.
Первая (доврачебная) помощь должна обязательно включать в себя тщательное промывание мокнущей раны от различных загрязнений, экссудата и образующегося гноя.
Оптимальнее всего для этой цели использовать специальные растворы антисептиков, например, Хлоргексидин или перекись водорода, а также другие составы. Если готовых аптечных препаратов под рукой нет, можно приготовить раствор фурацилина или марганцовки, а также использовать обычное хозяйственное мыло.
После промывания следует провести обработку покровов кожи, окружающих рану, используя для этого зеленку или раствор йода.
Не следует заливать средства обработки в открытую рану, ими можно обработать только кожу вокруг нее. После проведения такой обработки необходимо наложить на место повреждения стерильную повязку, цель которой заключается в предотвращении попадания в рану воздуха, вредоносных микроорганизмов и возможных загрязнений.
Важно помнить о том, что именно от чистоты раны будет зависеть успешность ее лечения в дальнейшем.
Поэтому любые загрязнения, выделения, некротизированные частички следует удалять вовремя, снимая при этом отечность тканей и их воспаление. Только при правильном и своевременном уходе лечение травмы будет эффективным и более быстрым.
После проведения процедур первой помощи очень важно как можно быстрее доставить пострадавшего в ближайшую клинику и передать в руки квалифицированных докторов.
Не стоит откладывать обращение в больницу, поскольку это чревато серьезными осложнениями и последствиями.
Народные рецепты
Если существенной угрозы организму нет, то можно проводить лечение мокнущих раны дома. Для этого используются оливковое масло, картофель, пчелиный воск, зверобой, еловая смола, мед и лук. С давних времен для лечения применяются такие рецепты народной медицины:
- Картофель. Его сок отлично вытягивает жидкость из раны. Картофель следует натереть, отжать сок, смочить в нем бинт, приложить к повреждению и забинтовать. Меняется такая повязка каждые 4 часа и оставляется на всю ночь.
- Лук снимает отечность и очищает от гноя. Кашицу из тертого лука нужно приложить на рану. Несмотря на чувство жжения, которое пациент испытывает вначале, лук хорошо заживляет.
- Продезинфицировать травму можно средством из сосновой, еловой смолы, меда, воска и водки. Все компоненты надо подогреть на пару, чтобы получилась однородная жидкая масса. Далее процедить ее, налить в бутылку из темного стекла и поставить в холодильник. Дважды в день надо смазывать поврежденную поверхность, даже заживающую.
- Отлично вытягивает гной алоэ. Сок должен выдавливаться не из молодого растения. Марлю, смоченную в этот сок, кладут на рану.
- Аир борется с микробами и заживляет. Для приготовления настоя, ложка сухого корня заливается стаканом закипевшей воды, потом варится на пару. После того как средство остынет, его надо процедить и промывать им рану.
Неглубокое повреждение заживет через неделю при правильной терапии. Если заживление не происходит в течение двух недель, то не стоит искать информацию, чем лечить, а нужно идти к врачу и принимать более серьезные меры, например, прохождение физиотерапевтических процедур.