Нейродермит – это хроническое кожное заболевание неврогенной природы, протекающее по типу аллергии и проявляющееся высыпаниями и сильным зудом. Болезнь поражает в любом возрасте, но никогда не развивается непосредственно после рождения. Заболеваемость выше у женщин, чем у мужчин.
Более подробно о том, что это такое за заболевание, какие причины возникновения и первые симптомы у взрослых, и что врачи назначают в качестве лечения для быстрого восстановления кожного покрова.
Особенности заболевания
Нейродермит еще носит название атопический дерматит. Это хроническое заболевание, которое не поддается полностью лечению и характеризуется периодами спокойствия и обострения.
Это одно из самых распространенных кожных заболеваний среди детей. Почти половина всех патологий кожи приходится именно на детский нейродермит.
Болезнь является воспалительным кожным процессом, проявляющимся в результате раздражения кожи изнутри или извне, и носит иммуноаллергический характер. Проявляется заболевание неприятными симптомами и очень тяжело переносится детьми.
Клиническая картина
Первые признаки нейродермита, обычно проявляющиеся уже в первые месяцы жизни малыша, трудно не заметить. Как правило, чем старше ребенок, тем более выраженной становится симптоматика заболевания. Заподозрить неладное можно по следующим характерным проявлениям:
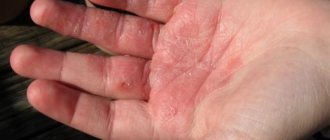
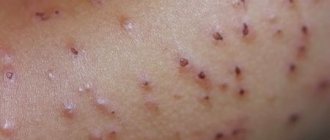
- Красные пятна. Заметно отличаясь по окраске от здоровой кожи, они могут принимать разную форму. В некоторых случаях на кожном покрове образуются многочисленные мелкие пузыри, заполненные серозной жидкостью.
- Выраженный зуд. Ребенок все время расчесывает зудящую кожу, что приводит к образованию ранок, в которые легко может проникнуть какой-либо инфекционный агент и спровоцировать нагноение.
- Сухость и шелушение кожи. Во время осмотра на воспаленном эпидермисе обнаруживаются продольные и поперечные бороздки. Нарушение работы сальных желез на волосистой части головы приводит к появлению сухой себореи.
Из-за непрекращающегося зуда существенно меняется поведение ребенка. Любимые занятия не доставляют удовольствия, пропадает аппетит, появляется бессонница. Больной нейродермитом становится раздражительным, быстро утомляется, испытывает сложности в обучении и адаптации в коллективе.
Основные причины
Причины возникновения нейродермита у детей до конца полностью не изучены. Большинство мнений сходится на том, что иммунитет ребенка еще не сформировался до конца и не способен противостоять внешним факторам. Еще в период формирования иммунной системы эмбриона закладываются предпосылки для развития болезни.
Причинами появления заболевания могут стать и следующие факторы:
- наследственность;
- неправильный рацион питания во время беременности;
- неблагоприятная окружающая среда;
- длительный прием лекарственных препаратов;
- стресс, эмоциональное напряжение;
- нарушения в функционировании пищеварительной системы;
- наличие аллергической реакции;
- глисты;
- инфекционные заболевания;
- отравление организма;
- неправильное питание.
Причины нейродермита
Чаще всего найти причину заболевания достаточно сложно, это может быть разного рода аллергия, у взрослых это может быть постоянный стресс, а у детей неправильное питание кормящей матери.
К основным причинам можно отнести:
- Генетика, или проще говоря, наследственный фактор;
- Проблемы с нервной системой;
- Нервные перенапряжения и частые стрессы;
- Усталость, связанная с физической и умственной работой;
- Плохо сбалансированное питание;
- Заболевания органов пищеварения и плохая их работа;
- Пищевая или алкогольная интоксикация;
- Инфекция.
Классификация нейродермита
Различают несколько видов нейродермита в зависимости от его локализации на теле ребенка. Среди них:
- Ограниченный нейродермит характеризуется высыпанием на одном месте, которое имеет четкую форму и контуры. Воспаление занимает небольшую площадь и располагается в основном на сгибах локтей, колен, ключице, реже на животе или груди.
- Диссиминированная форма заболевания формируется тогда, когда несколько отдельных очагов поражения на коже сливаются в один большой.
- Диффузный вариант течения болезни чаще всего распространен у маленьких детей. При этой форме характерно наличие высыпаний на разных участках тела, кроме ладоней и ступней.
Также существует классификация болезни по характеру высыпаний на коже:
- Псориазиформный тип очень похож на псориаз и характеризуется шелушащимися очагами воспаления.
- Белый вид вызывает осветление участков кожи в местах воспаления.
- Декальвирующий распространяется на лице и волосяной части головы, может приводить к облысению.
- Гипертрофический тип характеризуется наличием очагов поражения кожи в виде бородавок. Чаще всего распространяется в паховой области.
- Линеарный вид проявляется в воспаленных образованиях линейного типа на руках и ногах.
- Фолликулярный затрагивает именно область роста волос, и имеют форму папул с острыми концами.
Псориазный тип
В зависимости от причины появления нейродермит можно разделить на два типа:
- Атопический, когда основной причиной служит наследственность. В данном случае болезнь проявляется после контакта с аллергенами (пыльца, шерсть и т.д.).
- Крапивница развивается после внешнего воздействия или приема пищевых аллергенов.
Каждая форма и вид нейродермита имеет свои особенности.
Симптомы нейродермита + фото
К первым признакам нейродермита относятся такие первичные морфологические элементы, как:
- эпидермно-дермальные папулы, которые имеют обычный цвет, присущий коже. Папулы эти в определенных местах друг с другом сливаются, образуя, тем самым, зоны папулезной инфильтрации сплошного типа.
- В этих зонах кожа сухая, располагает значительным количеством экскориаций, а также мелкими чешуйками.
- В результате инфильтрации зачастую в областях кожных складок появляются трещины.
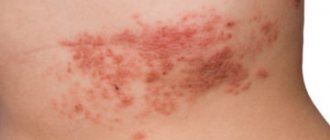
Нейродермит на шее
Локализация очагов — различные участки тела, но, в основном, происходит поражение:
- кожи головы (затылочная область),
- задней и боковой поверхности шеи,
- на руках — зоны локтевого сгиба,
- в области пахово-бедренной складки,
- промежности — межъягодичные складки, аногенитальной зоны и мошонки,
- а также на ногах в области внутренней поверхности бедер и подколенных ямок.
Дифференциальная диагностика осуществляется с:
- псориазом;
- красным плоским лишаем;
- экземой;
- почесухой;
- грибовидным микозом.
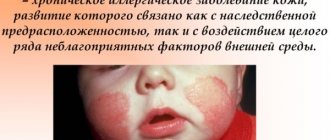
На лице
Нейродермит на лице достаточно часто становится сплошным, приобретая, тем самым, характер вторичной формы эритродермии. Нередко отмечается инфицирование очагов при последующем развитии лимфаденита (воспаления лимфоузлов), лимфангита. Зачастую заболевание сочетается с заболеваниями аллергического типа (крапивница, поллиноз, астма).
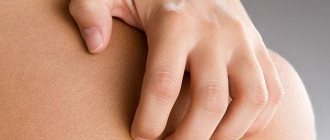
Нейродермит на руках
Нейродермит на руках проявляется сильным зудом. Чаще нейродермиту подвержена зона локтевых суставов и предплечья. Мытье пораженных участков болезненно, применение гелей для душа и увлажняющего крема только усугубляет течение болезни.
- На коже присутствуют многочисленные чешуйки, превращающиеся в мокнущие корочки.
- Корочки отпадают, под ними остаются раны, после этого процесс снова повторяется.
Основным симптомом острой стадии болезни является:
- нестерпимый зуд, который усиливается в ночное время. Другие признаки появляются позже.
- Поначалу сыпь напоминает красные пятнышки, папулы и бляшки, склонные к слиянию.
- Из-за расчесывания тело поражает вторичная инфекция, которая превращает элементы в пустулы – пузырьки с содержимым.
- Кожные ткани отекают и кажутся одутловатыми.
При ограниченном нейродермите поражение кожи обычно представлено:
- локальными зудящими бляшками величиной не более ладони в области задней или боковой поверхности шеи, пахово-бедренных складок, мошонки, половых губ, межъягодичной складки.
- Измененные участки кожи представляют собой зоны лихенификации, окруженные диссеминированными папулами по периферии.
- В позднем периоде нейродермита по краям очагов формируется гиперпигментация, на фоне которой, в местах расчесов, может образовываться вторичная лейкодерма — участки обесцвеченной кожи.
Симптомы диффузной формы:
- Одно из самых пагубных заболеваний кожи. Помимо того что оно поражает многие участки тела, затрагивает и лицо.
- Высыпания наблюдаются на веках и губах. Также они могут проявиться и на внутренних сторонах локтевых и коленных изгибов.
Облегчение при таких состояниях достигается с помощью ультразвуковых сеансов и физиолечения.
У пациентов могут наблюдаться следующие симптомы:
- ощущение тревоги;
- раздражительность;
- депрессия;
- быстрая утомляемость;
- вялость и апатия;
- чрезмерная эмоциональность;
- плаксивость;
- нарушения сна.
В некоторых случаях нейродермит у взрослых может стать причиной развития лимфаденита (воспаления лимфоузлов), а это, в свою очередь, приводит к ухудшению работы многих органов. Как правило, рецидивы заболевания возникают в холодное время года, а в летний период у пациентов, наоборот, отмечаются значительные улучшения в состоянии здоровья.
Наибольшим страданиям подвержены лица, у которых очаги поражения локализуются на руках. Это связано с тем, что кисти рук более всего подвержены влиянию влаги и механическим воздействиям, усугубляющим течение патологического процесса.
Симптоматика
Симптомы нейродермита достаточно легко заметить. Первые признаки болезни могут появиться у ребенка уже на первых месяцах жизни. Как правило, чем старше малыш, тем сильнее проявляются симптомы и тяжелее протекает заболевание.
Основные симптомы:
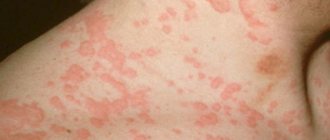
- Покраснения на коже не имеют четкого контура, но хорошо заметны на фоне здоровых участков. На месте покраснений могут появляться пузырьки с жидкостью.
- Зуд является основным признаком. Он может быть очень сильным. При постоянном расчесывании появляются ранки, и может начаться загноение.
- Плохое самочувствие из-за зуда, малыш становится раздражительным, плохо спит, теряет аппетит, может подняться температура тела.
- Сухость кожи и снижение работы сальных желез.
- Шелушение кожи на воспалённых участках.
Симптомы различаются в зависимости от причины возникновения заболевания, от вида, а также от возраста малыша.
Основные места локализации:
- у грудных детей очаги поражения затрагивают в основном лицо и кожу головы, реже в местах сгибания конечностей;
- у малышей после двух лет чаще всего воспаления располагаются на руках и ногах;
- в подростковом возрасте болезнь локализуется на запястьях, местах сгиба конечностей и лице.
В первое время болезнь можно принять за диатез. Но она очень быстро распространяется и без нужного лечения поражает большую площадь тела.
Характерной особенность нейродермита является то, что он не затрагивает ягодицы и область промежностей.
При первых симптомах заболевания следует немедленно обратиться к врачу и начать лечение.
Лечение нейродермита
Медикаментозное лечение нейродермита проводится противоаллергическими (кларитин, супрастин, зиртек и др.) и успокоительными препаратами (настойка пустырника, валерианы, новопассит).
Для облегчения зуда врач посоветует применять мази, содержащие гормоны, например, гидрокортизоновую мазь. Такие мази можно использовать достаточно долго.
Если вы хотите достичь успеха, и действительно вылечить нейродермит на руках или других частях тела, одного медикаментозного лечения может оказаться недостаточно. Важно соблюдать следующие правила:
- Соблюдать режим дня: ограничить физические и умственные нагрузки, хорошо высыпаться и правильно питаться.
- Полноценно отдыхать. Полезен отдых на морском курорте.
- Закаляться и принимать комплекс витаминов и минералов, подобранный врачом. Эти меры помогут укрепить иммунитет, а также снизить симптомы нейродермита.
- Избегать стрессовых состояний.
- Относиться к жизни с оптимизмом.
Если все предыдущие методы не помогают и ваше состояние только ухудшается, врач при нейродермите может назначить лечение гормональными препаратами для приема внутрь и физиотерапевтические процедуры. Не забывайте, что лечить нейродермит можно и народными средствами, используют: отварах трав для успокоения зуда (ромашки, зверобоя), мазях и кремах. Перед применением таких средств обязательно проконсультируйтесь с лечащим врачом.
Нейродермит не является опасным заболеванием, но может вызывать развитие кожных инфекций, распространению которых способствует постоянное расчесывание.
Диагностика
Нейродермит достаточно сложно диагностировать. Для выявления заболевания следует обратиться к врачу-дерматологу. При первичном осмотре врач проверяет:
- наследственную предрасположенность;
- наличие аллергии;
- характер высыпаний;
- факторы окружающей обстановки.
Далее назначаются лабораторные исследования:
- общий анализ крови;
- общий анализ кала;
- анализ кала на глисты;
- биохимический анализ крови;
- анализ крови на иммунограмму;
- кожные аллергические пробы.
В редких случаях могут понадобиться консультации узких специалистов для выявления хронических заболеваний, а также консультация невролога или психиатра.
Только после исключения других возможных кожных заболеваний можно поставить диагноз нейродермита. Очень часто симптомы схожи с воспалительными патологиями кожи другого характера.
Диагностика нейродермита
Нейродермит на руках
Чаще всего диагноз ставиться без особых сложностей:
- Специалист осматривает кожный покров больного;
- Слушает его жалобы и анализирует;
- Анализ крови при заболевании должен показать повышенное количество лимфоцитов и эозинофилов, СОЭ, должно стать меньше;
- Если проводят иммунограмму, то она показывает большое количество антител, которые входят в класс Е;
- Берут пробы на аллергены;
- Проводят посев;
- Есть случаи, когда понадобиться помощь отоларинголога, гастроэнтеролога и невропатолога.
Медикаментозная терапия
Для уменьшения неприятных симптомов и облегчения общего состояния ребенка назначается ряд медикаментозных препаратов. Например:
- Антигистаминные средства помогут унять зуд и уменьшить воспаление. Среди наиболее популярных средств можно назвать Супрастин, Лоратадин, Кларитин, Зиртек.
- Успокоительные средства помогут успокоить ребенка, улучшить его сон (пустырник, валериана).
- Витаминные комплексы поднимут иммунитет и придадут организму сил.
- Сорбенты быстро выведут из организма токсины (например, Полипефан, Полисорб, Энтеросгель).
- Глюкокортикостероиды применяются при тяжелом течении заболевания. Они быстро снимают симптомы. Курс приема очень мал из-за риска развития побочных эффектов (Преднизолон, Гидроокортизон).
- Ферментные препараты помогут наладить работу желудочно-кишечного тракта (Фестал, Креон, Панкреатин).
- Для местного применения назначаются мази, кремы, которые подсушивают, смягчают и заживляют кожу на пораженных участках (цинковая мазь, Бепантен), гормональные мази применяются только в крайних случаях.
Что такое нейродермит?
Нейродермит представляет собой кожное хроническое заболевание неврогенно-аллергического характера, протекающее с периодами обострения и ремиссии.
Впервые термин был использован в 1891 году и характеризовал патологический процесс, сопровождающийся сильным кожным зудом и образованием расчесов. В настоящий момент нейродермитом принято считать заболевание, составляющее около 40 процентов от общего количества кожных поражений.
Наиболее часто проявляется заболевание в детском возрасте, однако при отсутствии других патологий исчезает самостоятельно при наступлении периода полового созревания. Однако лечение нейродермита обязательно, так как при его отсутствии могут развиться серьезные осложнения: перманентное изменение кожного рельефа, образование уплотнений, присоединение инфекции.
В качестве профилактических мер специалисты настоятельно рекомендуют неукоснительно соблюдать правила общей гигиены и режим грудного вскармливания. В то же время, во избежание развития патологического процесса у взрослых рекомендуется соблюдение профессиональной и ментальной (психологической гигиены).
Диета
Важную роль в лечении нейродермита занимает специальная диета. Необходимо организовать для ребенка дробное питание в течение дня. Оно должно быть полноценным и легким. Самое главное в диетическом питании – это исключить все аллергенные продукты:
- мед;
- шоколад;
- цитрусовые;
- рыба;
- яйца.
Основу питания должно составить:
- нежирное мясо;
- каши;
- овощные пюре;
- зеленые фрукты;
- кисломолочные продукты
- морсы, компоты.
В течение дня малыш должен пить много жидкости. Постепенно можно включать новые продукты, но делать это нужно постепенно. По мере улучшения состояния малыша можно вернуться к прежнему разнообразному питанию.
Диета при нейродермите
Чаще всего заболевание возникает на фоне аллергии или нарушения работы ЖКТ, поэтому соблюдение диеты для больных нейродермитом – это обязательное условие успешного излечения.
Необходимо увеличить потребление таких веществ:
- зеленых и белых овощей и фруктов (капусты, кабачков, патиссонов, спаржевой фасоли, зеленого горошка, зеленых яблок, груш, слив, крыжовника, белой смородины);
- петрушки, салата и укропа;
- растительных жиров;
- сливочного масла;
- неострых сыров;
- продуктов, содержащих дрожжи;
- круп и макаронных изделий;
- галетного печенья и сушек;
- мяса;
- творога;
- овощных и молочных супов;
- кисломолочных напитков;
- компотов из сухофруктов;
- киселей;
- отвара шиповника;
- зеленого чая;
- минеральной воды.
Питание при нейродермите должно быть сбалансированным и содержать все необходимые организму вещества. Но при этом необходимо исключить из рациона продукты, которые могут служить аллергенами и вызывать обострение болезни.
Запрещенные продукты питания:
- Овощи и фрукты красного, оранжевого или желтого цвета (абрикосы, персики, цитрусовые, гранат, хурма, клубника, помидор, морковь, тыква, свекла).
- Шпинат, спаржа, щавель и ревень.
- Сахар, сладости и мед.
- Соленые, острые блюда и копчености.
- Яйца, рыба и свежее молоко.
- Белый хлеб.
- Соя, чечевица.
- Шоколад, конфеты.
- Картофельные чипсы, картофель фри, фаст-фуд.
- Наваристый бульон, полуфабрикаты.
- Пряности и специи (хрен, уксус, горчица, перец, лук, чеснок).
- Орехи и арахисовое масло.
- Черный и красный виноград.
- Кофе, какао, черный чай.
- Газированные напитки.
- Продукты с консервантами, красителями, загустителями и прочей химией.
- Спиртные напитки (пиво, вино, шампанское)
Правила диеты при нейродермите:
- Если нейродермит развивается на фоне ожирения, то необходимо параллельно вести борьбу с лишним весом: устраивать разгрузочные дни, ограничивать калорийность своего рациона до 2000 Ккал в сутки;
- В меню должно быть много овощей и фруктов, богатых витаминами и клетчаткой, т.к. они улучшают пищеварение и очищают кишечник;
- Желательно ограничить потребление рыбы, потому как некоторые ее виды могут спровоцировать аллергию. Мясо можно есть только нежирных сортов и в сочетании с зеленью;
- В рацион разрешается вводить также нежирные сыры, кисломолочные напитки, растительные масла, чаи, каши и ягоды.
Народные рецепты
Хорошим дополнительным способом ускорить процесс восстановления организма малыша при нейродермите является народная медицина. Она предлагает немало рецептов для облегчения симптомов заболевания.
Рецепты фитотерапии:
- Ромашка хорошо успокаивает ребенка. Нужно заварить столовую ложку травы стаканом кипятка, настоять полчаса и давать ребенку по 1-5 чайных ложек 3 раза в день.
- Мята является отличным способом успокоить сильный зуд. Для этого нужно измельчить листья мяты, залить кипятком и полученную кашицу наложить на пораженные очаги.
- Календула, шалфей, чистотел и череда очень хорошо снимают зуд, уменьшают воспаление и успокаивают ребенка. Нужно заварить три ложки смеси трав и вылить в ванночку, затем искупать ребенка.
- Ванна с корой дуба, шалфеем и хвощем очень эффективно снимает воспаление и ускоряет заживление кожи. Нужно три столовых ложки смеси трав залить кипятком, прокипятить на медленном огне полчаса и вылить в ванну.
Народные средства
Перед применением народных методов при нейродермите, обязательно посоветуйтесь с дерматологом. Т.к. имеются противопоказания
- Настойка из корня лопуха 1 столовая ложка корня лопуха 200 мл воды Измельчите корень лопуха. Нагрейте 200 мл воды и забросьте туда лопух. Кипятите в течение 15 минут. Снимите с плиты и закутайте в теплую ткань. Настаивайте в течение 2 часов. Полученную настойку пейте трижды в день по столовой ложке.
- Настойку из листьев коры дуба, березовых листьев, крапивы, льняных семян, мяты, кориандра и полыни прикладывают с помощью бинта на пораженные участки, выдерживают до полного высыхания, затем сменяют компресс. Особенно эффективны такие примочки для лечения нейродермита на руках. Повторяют процедуру до тех пор, пока симптомы не начнут исчезать;
- Травяные примочки. Чтобы снять воспаление, настои готовят крепкими. На 1 литр кипяченой вода кладут 15 ложек сухих трав. Их заливают кипятком и настаивают около 10 часов. Для приготовления такого средства нужны следующие растения: ромашка, мята, корень алтея, череда, можжевельник, чабрец, душица, зверобой.
- Компресс из глины: 20 г голубой глины, 20 г морской соли, вода Размешайте глину с морской солью, добавьте воды. Смесь по консистенции должна напоминать сметану. Наложите глину на пораженные участки, держите до высыхания. Смойте теплой водой. Этот компресс нужно делать ежедневно в течение двух недель.
- Взять шишки хмеля и листья череды (1:1). Залить 2 чайные ложки смеси 200 мл кипятка. Отстоять и выпить перед сном за один прием.
Прогноз
Развитие заболевания зависит от того, когда был поставлен диагноз и начато лечение. Нейродермит, проявившийся в раннем возрасте из-за незрелости организма ребенка, довольно легко и быстро можно вылечить. В таких случаях главное организовать для ребенка правильный режим дня и правильное питание, исключить возможные контакты с аллергенами. С ростом ребенка иммунная система дозревает и перестает реагировать на подобные раздражения.
Если нейродермит возникает в подростковом возрасте или еще старше, то лечение должно быть полным и комплексным. При недостаточном лечении заболевание может перейти в хроническую форму, и тогда на протяжении всей жизни будут возникать рецидивы.
Профилактика
Профилактика нейродермита подразумевает исключение «пусковых факторов» и нормализацию режима питания и отдыха. Как правило, период обострения болезни приходится на зиму и раннюю весну. В это время больным необходимо избегать стрессов, очень тщательно соблюдать правила личной гигиены и придерживаться антиаллергической диеты с высоким содержанием продуктов растительного происхождения.
Регулярная витаминотерапия, прием добавок с полиненасыщенными жирными кислотами (омега-3) и достаточное количество сна также снизят риск и интенсивность обострения заболевания.
В некоторых случаях врачи рекомендуют медикаментозную профилактику нейродермита, включающую иммуномодуляторы, длительный прием антигистаминных препаратов 3—4 поколения и специальную терапию аллергенами.
Осложнения
Правильно подобранное и своевременно оказанное лечение поможет практически без осложнений вылечить нейродермит у детей. К тому же локальная форма протекает гораздо легче. При более тяжелом и длительном течении заболевания могут возникнуть определенные осложнения:
- Вторичная инфекция возникает в результате постоянного расчесывания зудящихся участков кожи и попадания в них микробов и грибков.
- «Атопический марш» — сочетание кожных симптомов аллергии и симптомов со стороны дыхательной системы (бронхиальная астма, хронический насморк, отит, слезоточивость).
- Эритродермия Хилла – поражение более 90% тела, характерна для младенческого возраста.
Чтобы избежать подобных серьезных осложнений, необходимо при первых симптомах нейродермита обратиться к врачу и начать лечение.
Нейродермит у детей является достаточно распространенным заболеванием. Заболевание возникает по причине незрелости детского иммунитета. Довольно много существует факторов аллергенного типа, которые могут спровоцировать это заболевание.
Лечение нужно начать как можно скорее. Терапия назначается врачом после проведения всех необходимых анализов. Помимо медикаментозного лечения следует соблюдать гипоаллергенную диету. Ускорить процесс выздоровления помогут сеансы физиотреапии и рецепты народной медицины.
На ранних стадиях нейродермит можно быстро вылечить. Но запущенные формы могут перейти в хроническое заболевание и вызвать серьезные осложнения. Профилактические меры помогут снизить риск возникновения нейродермита у ребенка и избежать его осложнений. Среди таких мер можно назвать здоровое питание, правильный режим дня, сокращение контактов с возможными аллергенами и благоприятная окружающая обстановка.
Причины
Атопический дерматит относят к группе аллергодерматозов. Вследствие многочисленности причин, которые вызывают характерные для него папулезные высыпания. По статистике, 3 из 10 больных с дерматологическими проблемами страдают именно от нейродермита.
К причинам, которые могут спровоцировать развитие болезни, относятся:
Общие понятия о контактном дерматите
- Эндокринные нарушения (беременность, гиперфункция щитовидной железы, недостаточная выработка гормонов надпочечников и половых желез).
- Предрасположенность к аллергическим реакциям, иммунные нарушения (бронхиальная астма, вазомоторный ринит, крапивница).
- Стрессы, интенсивные физические нагрузки, нарушение режима сна, питания и отдыха.
- Наличие хронических заболеваний (гастрит, гайморит).
- Интоксикация организма.
- Реакция на лекарственные препараты, вакцины, бытовые и пищевые аллергены.
- Наличие вредных привычек.
- Стресс.
- Экологические факторы и вредные условия труда (работа с порошковыми материалами, красителями).
Причины, приведенные выше, являются пусковыми факторами для обострения заболевания. Предрасположенность к патологии определяется в основном генетически.
Мокнущий дерматит: особенности болезни и пути лечения
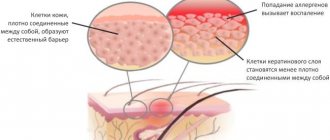
В основе механизма нейродермита лежит изменение нормального соотношения между различными типами Т-лимфоцитов. Оно приводит к активной выработке иммуноглобулинов Е (реагинов) и цитокинов.
В результате взаимодействия с раздражителями в организме больного начинается аллергическая воспалительная реакция. Воспаление усиливается грибковыми и кокковыми кожными инфекциями, а также бактериальными и микозными системными заболеваниями. Низкая активность надпочечников, вырабатывающих противовоспалительные гормоны (кортикостероиды), обуславливает сложность лечения нейродермита.
Симптомы
Первый и самый явный симптом – нестерпимый зуд в месте поражения.
Появившиеся красноватые узелки и бляшки (пятна) на коже зудят настолько сильно, что ребенок начинает себя беспокойно вести, отказываться от еды и даже может плохо спать. Вслед за зудом появляются расчесы и воспаление за счет легкой доступности более глубоких слоев кожи бактериям. В местах поражения кожа становится очень сухой, шелушится и трескается. В процессе лечения или вне обострения пораженные участки могут ничем не отличаться от здоровой кожи.
Для нейродермита характерна сезонность – обострения чаще наступают осенью и весной. Также существует связь заболевания с психо-эмоциональным состоянием ребенка – обострения происходит в моменты наибольшего напряжения, тревоги и дискомфорта по отношению к окружающим у малыша.