Вирус Эпштейна Барра (ВЭБ) — один из представителей семейства герпетических инфекций. Его симптомы, лечение и причины у взрослых и детей также схожи с цитомегаловирусом (герпесом по №6). Сам ВЭБ называют герпесом под №4. В организме человека он может храниться годами в спящем виде, но при снижении иммунитета — активируется, вызывает острый инфекционный мононуклеоз и позже — образование карцином (опухолей). Как ещё проявляет себя вирус эпштейн бара, как передается от больного человека здоровому, и чем лечить вирус Эпштейна Барра?
Что такое: вирус «Эпштейн Барр» Своё название вирус получил в честь исследователей — профессора и вирусолога Майкла Эпштейна и его аспирантки Ивоны Барр.
Вирус эйнштейна бара имеет два важных отличия от других герпесных инфекций:
- Не вызывает гибель клеток хозяина, а наоборот — инициирует их деление, разрастание ткани. Так образуются опухоли (новообразования). В медицине этот процесс получил название полиферации — патологического разрастания.
- Хранится не в ганглиях спинного мозга, а внутри иммунных клеток — в некоторых видах лимфоцитов (без их разрушения).
Вирус Эпштейна Барра отличается высокими мутагенными способностями. При вторичном проявлении инфекции он часто не поддаётся действию антител, выработанных ранее, при первой встрече.
Проявления вируса: воспаления и опухоли
Болезнь Эпштейна Барра в остром виде проявляется как грипп, простуда, воспаление
. Длительное вялотекущее воспаление инициирует синдром хронической усталости и рост опухолей. При этом для различных континентов существуют свои особенности течения воспалений и локализации опухолевых процессов.
У населения Китая — вирус чаще формирует рак носоглотки. Для Африканского континента — рак верхней челюсти, яичников и почек. Для жителей Европы и Америки более характерно острое проявления инфекции — высокая температура (до 40º в течение 2-3 или 4 недель), увеличение печени и селезёнки.
Вирус Эпштейна Барра: как передается
Вирус эпштейн бар является наименее изученной инфекцией герпетического ряда. Однако известно, что пути его передачи — разнообразные и обширные:
- воздушно-капельный;
- контактный;
- половой;
- плацентарный.
Источником заражения через воздух становятся люди в острой стадии болезни (те, которые кашляют, чихают, сморкаются — то есть поставляют вирус в окружающее пространство вместе со слюной и слизью из носоглотки). В период острого заболевания преимущественный способ заражения — воздушно-капельный.
После выздоровления (снижения температуры и других симптомов ОРВИ) инфекция передаётся контактным путём (с поцелуями, рукопожатиями, общей посудой, при сексе). ВЭБ длительно находится в лимфе и слюнных железах. Человек способен легко передать вирус при контактах в течение первых 1,5 лет после заболевания. Со временем вероятность передачи вируса снижается. Однако исследования подтверждают, что 30% людей имеют вирус в слюнных железах до конца своей жизни. У других 70% — организм подавляет чужеродную инфекцию, при этом вирус не обнаруживается в слюне или слизи, но хранится в спящем виде в бета-лимфоцитах крови.
При наличии вируса в крови человека (вирусоносительстве
) он способен передаваться от матери ребёнку через плаценту. Таким же образом, вирус распространяется при переливаниях крови.
Что происходит при заражении
Вирус Эпштейна-Барра проникает в организм через слизистые оболочки носоглотки, рта или дыхательных органов. Через слой слизистой он опускается в лимфоидную ткань, проникает в бетта-лимфоциты, попадает в кровь человека.
Заметка: действие вируса в организме — двояко. Часть заражённых клеток гибнет. Другая часть — начинает делиться. При этом в острой и хронической стадии (носительстве) преобладают разные процессы.
При остром заражении происходит гибель заражённых клеток. При хроническом носительстве — инициируется процесс деления клеток с развитием опухолей (однако такая реакция возможна при ослабленном иммунитете, если же защитные клетки достаточно активны — рост опухолей не происходит).
Первичное проникновение вируса чаще происходит бессимптомно. Заражение вирусом Эпштейна Барра у детей проявляется видимыми симптомами только в 8-10% случаев
. Реже — формируются признаки общего заболевания (через 5-15 дней после заражения). Наличие острой реакции на заражение свидетельствует о низком иммунитете, а также о наличии различных факторов, которые снижают защитные реакции организма.
Вирус Эпштейна Барра: симптомы, лечение
Острое инфицирование вирусом или его активацию при снижении иммунитета сложно отличить от простуды, ОРЗ или ОРВИ. Симптомы эпштейн бара получили название инфекционного мононуклеоза. Это — общая группа симптомов, которые сопровождают целый ряд инфекций. По их наличию нельзя диагностировать вид заболевания точно, можно только заподозрить наличие инфекции.
Кроме признаков обычного ОРЗ, могут наблюдаться симптомы гепатита, ангины, а также сыпь. Проявления сыпи увеличивается при лечении вируса антибиотиками-пенициллинами (такое ошибочное лечение часто назначают при неправильной диагностике, если вместо диагноза ВЭБ человеку ставят диагноз ангины, ОРЗ). Эпштейна-Барра — вирусная инфекция у детей и взрослых, лечение вирусов антибиотиками — малорезультативно и чревато осложнениями.
Инфекция Эпштейна Барра симптомы
В 19 веке это заболевания называли необычной лихорадкой, при которой увеличиваются печень и лимфоузлы, болит горло. В конце 21 века оно получило собственное название — инфекционный мононуклеоз Эпштейна-Барр или синдром Эпштейна-Барр.
Признаки острого мононуклеоза:
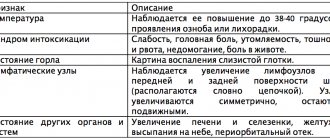
- Симптомы ОРЗ — плохое самочувствие, температура, насморк, увеличенные лимфоузлы.
- Симптомы гепатита: увеличение печени и селезёнки, боль в левом подреберье (из-за увеличенной селезёнки), желтуха.
- Симптомы ангины: болезненность и покраснение горла, увеличенные шейные лимфоузлы.
- Признаки общей интоксикации: слабость, потливость, болезненность в мышцах и суставах.
- Симптомы воспалений дыхательных органов: затруднённое дыхание, кашель.
- Признаки поражения центральной нервной системы: головная боль и головокружения, депрессия, нарушения сна, внимания, памяти.
Признаки хронического вирусоносительства:
- Синдром хронической усталости, анемия.
- Частые рецидививы различных инфекций — бактериальных, вирусных, грибковых. Частые респираторные инфекции, проблемы пищеварения, фурункулы, сыпи.
- Аутоиммунные заболевания — ревматоидный артрит (боль в суставах), красная волчанка (покраснения и высыпания на коже), синдромом Шегрена (воспаление слюнных и слёзных желез).
- Онкология (опухоли).
На фоне вялотекущего заражения вирусом Эпштейна Барра у человека часто проявляются другие типы герпетической или бактериальной инфекции. Заболевание приобретает обширный характер, отличается сложностью диагностики и лечения. Поэтому часто вирус эйнштейна протекает под маской других инфекционных хронических заболеваний с волнообразными проявлениями — периодическими обострениями и стадиями ремиссии.
Виды и стадии болезни
Заболевание имеет следующий код по МКБ-10 (Международной классификации болезней) – В27.0.
Сегодня в медицине не разработана единая классификация ВИЭБ – вирусной инфекции Эпштейна-Барр. Заболевание принято разделять:
- по способу инфицирования – заражение может быть врожденным, то есть случившимся еще в материнской утробе и приобретенным;
- по фазе протекания – она бывает активной и не активной;
- по степени проявления и тяжести протекания – легкая, средняя и тяжелая;
- по длительности заболевания – выделяют острую форму, затяжную и хроническое присутствие инфекции;
- по причинам возникновения – вследствие проникновения только одного вируса – ВЭБ и смешанное инфицирование (сочетанное, микст-инфекция) – когда присутствует и другой возбудитель, чаще цитомегаловирус (о симптомах цитомегаловируса у детей и женщин мы писали здесь);
- по форме проявления болезни – типичной (в виде инфекционного мононуклеоза) и атипичной – без выраженной симптоматики, стертой и сопровождающейся поражением органов заболевшего.
Инкубационный период заболевания в среднем длится от 1 до 2 месяцев у взрослых, у детей младшего возраста бывает значительно короче. Болезнь в острой фазе может продолжаться от 1 до 3 недель.
При самом положительном исходе этого процесса пациент может выздороветь – ДНК вируса обнаруживается с помощью специального исследования лишь в единичных В-лимфоцитах или клетках эпителия.
Вирусоносительство: хроническая инфекция
Все типы герпесвирусов селятся в организме человека пожизненно. Заражение часто происходит бессимптомно. После первичного заражения вирус остаётся в организме до конца жизни (хранится в бетта-лимфоцитах). При этом человек часто не догадывается о носительстве.
Деятельность вируса контролируют антитела, которые вырабатывает иммунная система. Не имея возможность размножиться и проявить себя активно, инфекция Эпштейна-Барра спит до тех пор, пока нормально функционирует иммунитет.
Активация ВЭБ происходит при значительном ослаблении защитных реакций. Причинами такого ослабления могут быть хронические отравления (алкоголизм, промышленные выбросы, сельскохозяйственные гербициды), вакцинация, химиотерапия и облучение, пересадка тканей или органов, другие операции, длительный стресс
. После активации вирус распространяется из лимфоцитов на слизистые поверхности полых органов (носоглотки, влагалища, каналов мочеточников), откуда попадает к другим людям и вызывает заражение.
Медицинский факт: вирусы герпетического типа обнаруживают, как минимум, у 80% обследованных людей. Инфекция бара присутствует в организме большинства взрослого населения планеты.
Эпштейн Барр: диагностика
Симптомы вируса Эпштейна Барр похожи на признаки заражения цитомегаловирусом
(также герпетическая инфекция под №6, которая проявляется длительным ОРЗ). Отличить тип герпеса, назвать точно вирус-возбудитель — можно только после лабораторных исследований анализов крови, мочи, слюны.
Анализ на вирус Эпштейна Барра включает несколько лабораторных обследований:
- Обследуют кровь на вирус эпштейн барра. Этот метод называется ИФА (иммуноферментный анализ) определяет наличие и количество антител к инфекции. При этом в крови могут присутствовать первичные антитела типа М и вторичные типа G. Иммуноглобулины М образуются при первом взаимодействии организма с инфекцией или при её активации из спящего состояния. Иммуноглобулины G образуются для контроля вируса при хроническом носительстве. Вид и количество иммуноглобулинов позволяет судить о первичности заражения и о его давности (большой титр тел G диагностируется при недавно перенесённой инфекции).
- Обследуют слюну или другую биологическую жидкость организма (слизь из носоглотки, выделения из половых органов). Это обследование называют ПЦР, оно направлено на обнаружение ДНК вируса в пробах жидкостных сред. Метод ПЦР используется для обнаружения различных типов герпетических вирусов. Однако при диагностике вируса Эпштейна барра этот метод показывает низкую чувствительность — всего 70 % в отличие от чувствительности обнаружения герпесов 1,2 и 3 типа — 90%. Это объясняется тем, что вирус бара не всегда присутствует в биологических жидкостях (даже при наличии заражения). Поскольку метод ПЦР не даёт надёжные результаты наличия или отсутствия инфекции, его используют как тест-подтверждение. Эпштейна-Барра в слюне — говорит, что вирус есть. Но не показывает когда произошло заражение, и связан ли воспалительный процесс с наличием вируса.
Диагностика вируса
Основными диагностическими этапами являются инструментальные методы, которые подтвердят наличие вириона в организме человека. Но до назначения этих методов врачу необходимо предварительно поставить диагноз.
Исходя из вышеуказанных симптомов, на приеме доктор должен тщательно собрать анамнез заболевания и жизни пациента, провести объективный осмотр. При данном заболевании помогут:
- осмотр для выявления экзантемы;
- пальпация и перкуссия для определения полиаденопатии и гепатоспленомегалии;
- аускультативно можно обнаружить осложнения основного заболевания в виде пневмонии или бронхитов при присоединении вторичной инфекции.
После установления предварительного заболевания лечащий врач назначает лабораторные и инструменатльные анализы.
- Общий анализ крови — обнаружение атипичных мононуклеаров более 10%, повышение СОЭ, лимфоцитоз, моноцитоз, лейкоцитоз со сдвигом вправо.
- Печеночные пробы — повышение острофазовых белков (С-реактивный белок, серомукоиды, сиаловые кислоты), Повышение АЛТ, АСТ, общего билирубина.
- Серологические реакции — иммуноферментный анализ (ИФА) позволяет найти в крови иммуноглобулины и установить остроту процесса. Острый процесс ставится при обнаружении иммуноглобулинов класса М, а хроническое течение подтверждается наличием иммуноглобулинов класса G. Концентрация в крови также важна: диагноз считается сомнительным при уровне клеток более 20 ЕД/мл.
- Определение наличия ДНК вируса путем полимеразной цепной реакции (ПЦР). На сегодня метод ПЦР является наиболее чувствительным, так как может определить наличие вируса даже по минимальному количеству ДНК чужеродного организма в различных биоматериалах (слюна, кровь, мазок с носоглотки, биоптат печени и селезенки, ликвор).
- При необходимости возможны консультации ЛОР-врача, хирурга, гастроэнтеролога, онколога, гематолога. Для определения гипертрофии стернальных и медиастинальных лимфоузлов применяют рентгенографию и компьютерную томографию.
Вирус Эпштейна Барра у детей: симптомы, особенности
Вирус Эпштейна-Барра у ребенка с нормальным (средним) иммунитетом может не проявляться болезненными симптомами. Поэтому заражение вирусом детей дошкольного и младшего школьного возраста часто происходит незаметно, без воспаления, температуры и других признаков болезни.
Вирус Эпштейна-Барра у детей подросткового возраста чаще вызывает болезненное проявление инфекции — мононуклеоз (температуру, увеличенные лимфоузлы и селезёнку, боль в горле). Это связано с более низкой защитной реакцией (причина ухудшения иммунитета — гормональная перестройка).
Болезнь Эпштейна-Барра у детей имеет особенности:
- Сокращаются инкубационные сроки болезни — с 40-50 дней они уменьшают до 10-20 дней после проникновения вируса на слизистые оболочки рта, носоглотки.
- Сроки выздоровления определяются состоянием иммунитета. Защитные реакции ребёнка часто работают лучше, чем взрослого (сказывают пагубные привычки, малоподвижный образ жизни). Поэтому дети выздоравливают быстрее.
Как лечить Эпштейна-Барр у детей? Зависит ли лечение от возраста человека?
Структура вируса и этапы размножения
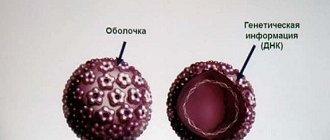
Профессор Эпштейн довольно точно описал структуру вируса. Он отнес его в группе герпесвирусов. В среднем, частица имеет размеры до 150 нм, что объясняет легкое проникновение в организм.
Кодируют оболочку вириона свыше 8- протеинов (белков). Это означает, что вирус имеет сложную структуру и богатую защиту в агрессивной для чужеродных клеток среде организма человека. К примеру, количество белков различных классов у герпеса 1 и 2 типа (простого герпеса человека) не превышает 20 единиц.
Каждая единица вируса имеет капсид с белковой оболочкой. Внутри капсида находится ДНК вируса. Она двухцепочная, что означает более сложное строение и развитие вирусной частицы.
На поверхности вирион имеет простую систему, которая позволяет прикрепляться к клетке человеческого организма и впрыскивать внутрь ядра свою ДНК.
Простая и удобная система передачи генома объясняет легкость проникновения и большое число зараженных. Попадая на слизистую оболочку, вирус почти 100% попадет внутрь здоровой клетки и начнет размножаться.
Дальнейшие этапы обеспечиваются набором ферментов, которые попадают внутрь клетки вместе с ДНК. Чужеродная генетическая информация замещает человеческую ДНК, реплицируется.
Происходит апоптоз (разрыв) клетки, во время которого чужеродные частицы с ДНК разлетаются по организму и проникают в другие здоровые клетки.
Вирус способен реплицироваться внутри В-лимфоцитов, и с помощью своих капсидных белков (ядерный (EBNA), капсидный (VCA), ранний (ЕА) и мембранный (МА) антигены) проходит незамеченным.
Они помогают не только не убить иммунной системе пораженные клетки, но и активируют их пролиферацию. Именно активный рост количества В-лимфоцитов провоцирует развитие злокачественных новообразований.
Помимо лимфатической системы, клетки разносятся с кровью по всему организму. Их можно обнаружить в пунктате печени, слизистой шейки матки, сердечной мышце и других органах.
Вирус Эпштейна Барра у детей: лечение острой инфекции
Поскольку ВЭБ — самый малоизученный вирус, его лечение также находится в стадии исследований. Для детей назначают только те препараты, которые прошли стадию длительной апробации с выявлением всех побочных эффектов. В настоящее время нет противовирусных препаратов от ВЭБ, которые рекомендованы для лечения детей любого возраста. Поэтому детское лечение начинается с общей поддерживающей терапии, и только в случаях острой необходимости (угрозы жизни ребёнку) применяют противовирусные препараты. Как лечить вирус эпштейн бара в стадии острой инфекции или при обнаружении хронического носительства?
В остром проявлении вирус Эпштейна-Барр у ребенка лечится симптоматически. То есть при появлении симптомов ангины — полоскают и обрабатывают горло, при появлении симптомов гепатита — назначают препараты для поддержания печени. Обязательна витаминно-минеральная поддержка организма, при длительном затяжном течении — иммуностимулирующие препараты
. Вакцинацию после перенесённого мононуклеоза откладывают минимум на 6 месяцев.
Хроническое носительство не подлежит лечению, если он не сопровождается частыми проявлениями других инфекций, воспалений. При частых простудных болезнях необходимы меры по укреплению иммунитета — закаливающие процедуры, прогулки на свежем воздухе, занятия физкультурой, витаминно-минеральные комплексы.
Вирус Эпштейна Барра: лечение противовирусными препаратами
Специфическое лечение вируса назначают тогда, когда организм не справляется с инфекцией самостоятельно. Как лечить вирус эпштейн бара? Используется несколько направлений лечения: противодействие вирусу, поддержка собственного иммунитета, его стимуляция и создание условий для полноценного протекания защитных реакций. Таким образом, лечение вируса Эпштейна-Барр использует следующие группы препаратов:
- Иммуностимуляторы и модуляторы на основе интерферона (специфического белка, который вырабатывается в организме человека при вмешательстве вируса). Интерферон-альфа, ИФН-альфа, реаферон.
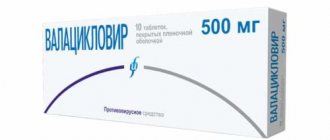
- Препараты с веществами, которые подавляют размножение вирусов внутри клеток. Это — валацикловир (препарат валтрекс), фамцикловир (препарат фамвир), ганцикловир (препарат цимевен), фоскарнет. Курс лечения — 14 дней, при этом первые 7 дней рекомендуется внутривенное введение препаратов.
Важно знать: эффективность ацикловира и валацикловира против вируса Эпштейна Барра находится в стадии исследования и научно не доказана. Другие препараты — ганцикловир, фамвир — также являются относительно новыми и недостаточно изученными, они имеют широкий список побочных действий (анемия, нарушения работы ЦНС, сердца, пищеварения). Поэтому при подозрении на вирус Эпштейна-Барра, лечение антивирусными препаратами не всегда возможно из-за побочных эффектов и противопоказаний.
При лечении в стационарах назначают также гормональные препараты:
- Кортикостероиды — гормоны для подавления воспалений (не действуют на возбудитель инфекции, только блокируют воспалительный процесс). Например, преднизолон.
- Иммуноглобулины — для поддержки иммунитета (вводят внутривенно).
- Гормоны тимические — для предупреждения инфекционных осложнений (тималин, тимоген).
При обнаружении низких титров вируса Эпштейна Барра лечение может быть общеукрепляющим — витамин
ы (в качестве антиоксиданотв) и препараты для уменьшения интоксикации (
сорбенты
). Это — поддерживающая терапия. Её назначают при любых инфекциях, болезнях, диагнозах, в том числе и при положительном анализе на вирус Эпштейна-Барра. Лечение витаминами и сорбентами разрешено всем категориям больных людей.
Клинические проявления
В зависимости от остроты процесса, вирус может проявлять себя по-разному. Рассмотрим клинические проявления инфекционного мононуклеоза, так как вирус является непосредственной причиной появления заболевания, когда во время других вышеописанный патологий частица представляется лишь фактором возникновения.
То есть не во всех случаях был обнаружен вирус, но часто имелась связь с перенесенным инфекционным мононуклеозом.
Острое течение
Инфекционный мононуклеоз начинает развиваться не сразу после внедрения в организм вируса. Для этого должно пройти какое-то время.
Инкубационный период для манифеста заболевания варьирует от 2 дней до 2 месяцев. В среднем он составляет 5-19 дней.
Заболевание не начинается с острого клинически развернутого процесса, оно имеет период продромы. Это как бы подготовительный этап. В этот момент частицы уже вышли в кровь, но не успели поразить внутренние органы и лимфатические узлы.
Он составляет несколько дней (3-4). Продромальный период ассоциируется с общей слабостью, недомоганием, головной болью, субфебрильной температурой.
Развернутая клиническая картина манифестирует с резкого подъема температуры и боли в горле. Симптомы полностью напоминают ангину. В процесс вовлекаются небные миндалины, которые отекают, становятся гиперемированными и гипертрофированными.
Имеется вероятность даже присоединения вторичной инфекции с появлением островков гноя (катаральная ангина перетекает в лакунарную форму).
Инфекционные мононуклеоз опасен тем, что в первые дни симптомы ангины являются единственными признаками. Но уже через 3-4 дня присоединяется высокая температура (39-40 градусов), появляется интоксикационный синдром и возможна сыпь на теле.
Высыпания на теле могут носить различный характер. Они могут проявиться пятнами, папулами и даже везикулами.
Отличительной особенностью является генерализованная лимфаденопатия. Но и ее можно пропустить, если не придавать осмотру тела должного внимания.
Лимфаденопатия характерна и для обычной стрептококковой ангины. Но она затрагивает только заднечелюстные и подчелюстные лимфатические узлы.
В свою очередь, инфекционный мононуклеоз затрагивает все группы (заушные, затылочные, поднижнечелюстные, шейные, паховые, подмышечные, локтевые, подколенные, загрудинные — которые можно пропальпировать).
Узлы достигают в размерах до 2 см. При пальпации они имеют тестоватую структуру, неспаянные с кожными покровами и подкожной жировой тканью.
Увеличенные узлы не вызывают дискомфортных ощущений в виде болезненности. Кожные покровы не изменены. Иногда их сравнивают с картошкой в мешке.
То есть пальпация напоминает именно «щупание» корнеплода через мешковину. Разгар лимфааденопатии приходится на конец первой недели острого процесса, и стихает к концу второй.
Также поражаются внутренние органы. Но не за счет паренхиматозных процессов, а за счет увеличения подкапсульных лимфоузлов.
Поражается печень и селезенка — наблюдает гепатоспленомегалия. Это может спровоцировать кратковременное появление признаков паренхиматозной желтухи (пожелтение склер и видимых слизистых и кожных покровов, потемнение мочи, ахолия).
Через месяц размеры органов приходят в ному. Увеличение селезенки объясняется способностью вируса активировать репликацию лимфоцитов. А этот орган, как известно, является главным депо последних.
Распространенное обсеменение клеток вируса организма и массивный выброс в кровь может спровоцировать развитие очаговой симптоматики нервного поражения.
Характерны серозные менингоэнцефалиты. К счастью, при правильно подобранной терапии, осложнение быстро регрессирует с полным восстановлением утраченных функций.
Вирус герпес Эпштейна-Барра (лимфома)
Хроническое течение
Затяжное и хроническое течение вируса герпес Эпштейн Барра симптомы имеет такие же, что и при остром процессе. Но они выражены менее интенсивно.
Нет высоких цифр температуры. Она приобретает хронический субфебрильный тип. Вследствие истощения организма, ребенок замечает постоянную усталость, быструю утомляемость.
Лимфаденопатия все также ярко выражена. Проявлений ангины тоже не возникает, но можно подумать на хронический тонзиллит из-за гипертрофии миндалин. Печень и селезенка увеличены умеренно, что уменьшает риск разрыва капсулы органа.
Больше поражается нервная система. Больной чувствует себя разбитым, слабым. Происходит инверсия сна (ночью — бессонница, днем — сонливость), поддается частым депрессиям. У ребенка наблюдается снижение успеваемости в школе, ослабление внимания и концентрации.
Зараженный ВЭБ жалуется на ночные проливные поты (повышенная потливость), ноющие боли в суставах, может наблюдаться сыпь в виде экзантемы.
Герпес Барра может спровоцировать постоянный сухой кашель в виде покряхтывания. Гипертрофируются не только небные миндалины, а все лимфатическое глоточное кольцо Пирогова. Поэтому при увеличении глоточной миндалины возникает постоянная заложенность носа и гнусавость.
К хроническому процессу может присоединиться бактериальная флора, что провоцирует появление вагинозов, молочницы, поражения грибком.
Как вылечить вирус Эпштейна Барра
Медицинские исследования задаются вопросом: вирус Эпштейна-Барра — что это — опасная инфекция или спокойный сосед? Стоит ли бороться с вирусом или озаботиться поддержанием иммунитета? И как вылечить вирус Эпштейна Барра? Ответы медиков неоднозначны. И до тех пор, пока не изобретено достаточно эффективное лекарство от вируса, надо полагаться на иммунный ответ организма.
В человеке заложены все необходимые реакции защиты от инфекций. Для защиты от чужеродных микроорганизмов необходимо полноценное питание, ограничение отравляющих веществ, а также позитивные эмоции, отсутствие стрессов. Сбой в иммунной системе и заражение вирусом происходит при её ослаблении. Это становится возможным при хронических отравлениях, длительной терапии лекарственными препаратами, после вакцинации.
Лучшее лечение вируса — это создать организму здоровые условия, очистить его от токсинов, обеспечить полноценным питанием, дать возможность вырабатывать собственные интерфероны против инфекции.
Терапевтические мероприятия
Полностью уничтожить вирус герпеса в организме невозможно. Даже при правильном лечении он присутствует в иммунных клетках на протяжении всей жизни пациента. Возбудитель инфекции активизируется при ослаблении защитных сил организма. Единой схемы лечения не существует, препараты подбираются с учетом индивидуальных особенностей организма. Узкоспециализированных лекарственных средств не разработано. Инфекционный мононуклеоз лечится в условиях стационара, реабилитация проходит в домашних условиях. При легком течении заболевания госпитализация не требуется.
В острый период необходимо исключать любые физические нагрузки, соблюдать специальный питьевой режимы, придерживаться диеты. Из меню убирают жирную и жареную пищу, копчености, сладости и маринады. Полезными являются кисломолочные изделия, мясо, свежие овощи и фрукты. При возникновении постоянной усталости нужно пересмотреть режим дня, нормализовать сон, начать принимать витамины.
Медикаментозная терапия направлена на укрепление иммунитета, снятие симптомов заболевания, ускорение процессов выздоровления. При остром инфекционном мононуклеозе стандартные противовирусные препараты могут оказаться неэффективными. А вот при генерализованных формах герпеса Эпштейна-Барра и связанных с инфекцией злокачественных опухолях применение данных лекарственных средств повышает шансы на выздоровление. Интерфероны не назначаются в период обострения вирусного мононуклеоза. Их используют только при тяжелых формах заболевания. Препараты назначаются при выздоровлении после инфекционного мононуклеоза. В их состав входят активные в отношении вируса антитела. Они захватывают вирионы Эпштейна-Барра и выводят их из организма. Лекарственные средства данной фармакологической группы применяются только в условиях стационара.
В случае возникновения бактериальных инфекций назначается антибактериальная терапия. При инфекционном мононуклеозе не назначаются препараты пенициллинового ряда. Витамины применяются после завершения противовирусной терапии, а также при возникновении синдрома хронической усталости. Антигистаминные препараты устраняют симптомы острого мононуклеоза, снижают риск возникновения опасных последствий.
Препаратов от вируса Эпштейна-Барр на данный момент не существует. В острый период болезни назначается симптоматическое лечение, корректировка питания и образа жизни.
НПВС назначаются при наличии выраженных признаков интоксикации организма. Нельзя применять Аспирин, Преднизолон и Дексаметазон. Гормональные средства могут назначаться при генерализованной форме герпеса Эпштейна-Барра. Антибактериальные спреи препятствуют развитию ангины. Гепатопротекторы назначаются при токсических поражениях печени. Сорбенты ускоряют процесс выведения вредных веществ из организма, что особенно важно в период обострения. Схема лечения подбирается с учетом степени тяжести заболевания, состояния иммунной системы и наличия сопутствующих патологических процессов.