О заболевании
Чесотка известна человечеству со времен Ветхого Завета, именно в нем она была описана впервые. Достаточно долгое время люди считали нестерпимый зуд, который «нападал» в ночное время, карой небесной. Но уже в Средневековье врачи начали догадываться, что причина страшного чеса — паразит. Чесоточного клеща удалось обнаружить только тогда, когда был открыт микроскоп. В XVII веке врачам удалось не только детально рассмотреть мелкого «виновника» неприятной болезни, но и описать чесотку, а также предложить первые официальные меры по борьбе с ней.
Чесоточный зудень (именно так называется клещ, вызывающий заболевание), делает болезнь чрезвычайно заразной, поскольку ему требуется всего 15-20 минут, чтобы внедриться в кожу человека и начать под ней паразитировать. Вспышки заболевания чесоткой чаще всего фиксируются в России осенью и зимой. А в большей степени болеют этим кожным недугом не малыши, как может показаться, а подростки. У новорожденных чесотка обнаруживается редко, только если ею больны родители или те, кто за малышом ухаживает.
В среднем, медицинская статистика говорит, что 5-6% населения планеты переболели чесоткой хотя бы раз в жизни. На старших школьников и подростков приходится около четверти всех случаев. Официальное название болезни — скабиес. Более распространенное имя «чесотка» полностью отражает главный и самый мучительный симптом недуга — кожные покровы, под которыми селится зудень, нестерпимо чешутся.
На первом месте по числу заболеваний — именно подростки. На втором — младшие и средние школьники. Малыши дошкольного возраста — только на третьем.
О возбудителе
Чесоточный клещ имеет малые размеры. Самые большие самки достигают длины в полмиллиметра, а самцы вдвое меньше. Половая активность зудней увеличивается тогда, когда вокруг становится прохладно, именно поэтому вспышки заболеваемости чесоткой приходятся на зимнее и осеннее время.
Спариваются зудни на поверхности кожи человека, самцы после этого за ненадобностью погибают, а самки начинают проделывать в эпидермисе «тоннели» для откладывания яиц. Эти ходы называются чесоточными ходами. Откладывать яйца самки предпочитают в ночное время, и процесс прокладывания ходов воспринимается человеком как нестерпимый зуд. На вылупление яиц обычно уходит до 4 суток. Потом новые особи начинают сами прокладывать новые ходы внутри кожи, и через две недели на поверхность кожи выбираются повзрослевшие самки и самцы, чтобы повторить все сначала.
Днем зудни большой активности не проявляют, именно поэтому человек в светлое время суток практически не ощущает их присутствия. Ночью, когда у самок полным ходом кипит работа по освоению новых территорий (они перемещаются по поверхности кожи со скоростью 2.5-3 сантиметра в минуту), а также «роют» ходы внутрь кожи, зудни находятся на пике активности. В это время повышается их способность к заражению.
На первый взгляд, не совсем понятно, чем могут питаться чесоточные клещи. Однако на этот вопрос легко найти ответ, зная что зудни способны растворять кератиновый слой кожи при помощи собственной слюны. Полученным в процессе растворения веществом паразиты и питаются.
Инкубационный период с момента попадания на кожу здорового ребенка чесоточного клеща до начала патологических процессов не превышает получаса. А до появления первых симптомов может пройти до 4 недель, поскольку организм еще не успевает аллергически отреагировать на вещества жизнедеятельности паразитов.
При повторном заражении, когда организм уже «знаком» с зуднями, с момента заражения до первых симптомов может пройти всего 24 часа.
Клинические проявления и симптомы
Во избежание случайного контактного заражения, необходимо знать признаки различных видов чесотки.
По каким визуальным признакам можно выявить:
- На поверхности кожи имеются едва различимые серовато-белые немного извилистые короткие полоски внутренних тоннелей, прогрызаемых клещами.
- Вдоль них появляются элементы сыпи (красных пузырьков), обычно парные.
- Локализуются прыщи и волдыри на межпальцевых пространствах, запястьях, интимных областях, животе, под грудью (у женщин, детей), подмышками.
- Папулы и волдыри постоянно чешутся, причем ночью интенсивность зуда возрастает.
После расчесывания везикул на них образуются корочки, под которыми обитают не только клещи, но и сосредотачиваются многочисленные болезнетворные бактерии.
Появляется у людей, тщательно следящих за гигиеной тела: часто моющих руки, ежедневно принимающих ванны, душ.
В связи с тем, что происходит постоянное механическое удаление водой и мылом клещей с кожи, признаки чесотки обычно стертые:
- Везикулы сыпи расположены редко и мало заметны или вместо них лишь красные пятнышки.
- Извилин от ходов может и не быть, а если есть, то они единичны.
- Корочек и царапин от расчесов мало.
- Локализация – в ареале пупка, промеж пальцев, на груди.
- Зуд в дневное время мало выраженный, но усиливающийся по ночам.
На поверхности кожи формируются:
- Сыпь узелкового вида мелкая с серым экссудатом, покрывающаяся после расчесывания плотными темными коростами.
- Красно-синюшные крупные папулы и пятна, волдыри, поверх которых визуально заметны проходы зудней.
- Все новообразования ужасно чешутся по ночам.
Игнорирование больным нормального лечения грозит скабиозной гнойной пиодермией.
Опасность норвежской чесотки (корковой) – в увеличении общей интоксикации организма по причине жизнедеятельности невероятно большого числа зудней.
Признаки:
- Многочисленные элементы сыпи сливаются воедино.
- Поверхность их представляет собой плотный сухой коричневый панцирь или гнойное сплошное месиво.
- Внутри этого наросшего на коже массива происходит многорядное (вглубь эпидермиса) наслоение чесоточных ходов, содержащих яйца зудней.
- У человека увеличиваются лимфоузлы.
- Зуд может быть незначительным (вследствие снижения чувствительности нейрорецепторов из-за обширного их поражения).
- Численность клещей иной раз достигает на 1 см кожи более 150 шт.
К счастью, эта форма в современном обществе развивается весьма редко, так как на вооружении врачей сегодня множество методов выявления чесотки.
Причины
Возбудитель чесотки у детей – чесоточный клещ Sarcoptes scabiei – антропонозный паразит; большую часть времени проводит в коже хозяина – человека, питаясь чешуйками рогового слоя эпидермиса; во внешней среде клещ быстро погибает. Чесоточный клещ имеет небольшие размеры (до 0,5 мм), округлую форму и беловато-желтый цвет, максимальную активность проявляет в ночное время суток.
Заражение чесоткой у детей происходит преимущественно прямым путем, при тесном длительном контакте с кожей больного (чаще всего, при совместном сне в одной постели), иногда непрямым путем – через инфицированные предметы обихода (игрушки, одежду и постельные принадлежности). В эпидемиологии чесотки у детей ведущим является семейный очаг. Также возможна передача возбудителя чесотки у детей в скученных коллективах – детских домах, стационарах, лагерях, а также в спортивных секциях, бассейнах, банях, поездах и гостиницах. У молодежной группы заражение чесоткой часто происходит при половых контактах.
Профилактические меры
Человек может заболеть от контакта с зараженным. Но бывают случаи, когда заражаются после близкого контакта с вещами. Соблюдение норм гигиены частично обезопасит от инфекций. Вещи нужно тщательно кипятить, замачивать и стирать (температура 60 градусов). Нельзя одевать одежду после инфицированного. В доме ежедневно проводить влажную уборку. Параллельно с лечением взрослых проводится тщательная уборка и дезинфекция помещений. При контакте с больным хватит одноразовой обработки средствами против чесоточного клеща мест, которые соприкасались с зараженным. Ведь не заразиться чесоткой можно. Но это сложный процесс. Соблюдая меры главной (правила собственной гигиены) и вторичной профилактики (изоляция больного, лечение после контакта, дезинфекция), можно обезопасим себя. Чем раньше начинается профилактика — тем лучше. Ведь заболеть может каждый.
Пути передачи
Заразиться чесоткой можно только от заболевшего человека, причем, если имеется плотный и достаточно продолжительныйконтакт по типу «кожа-кожа». Дети могут заразиться от родителей, если спят с ними в одной постели, если их берут на руки в ночное время суток. Опасность, с точки зрения заражения, могут представлять и детские коллективы, где есть кожный контакт, например, секции контактных видов спорта (борьба, карате, самбо, рукопашный бой, спортивная гимнастика, парные и командные танцы).
Достаточно долго считалось, что заразиться дети могут через общие игрушки, через постельное белье и предметы обихода. Однако исследования последнего времени показывают, что такая вероятность ничтожно мала. Обязательно нужен тесный кожный контакт. Интересный эксперимент в пользу этого утверждения был проведен в Великобритании, где около 300 добровольцев по очереди ложились в постель, в которой до них лежали больные чесоткой люди. Через постельное белье заразиться смогли только четверо.
Причины, которые способствуют заражению, вполне очевидны:
- ненадлежащее санитарное состояние жилища;
- социальное неблагополучие;
- нарушение гигиенических норм;
- холодное время года (чем меньше на коже пота, который обладает определенной противомикробной активностью и активностью в отношении зудней, тем выше риск заражения).
Факторы риска
Основные факторы риска — антисанитария, большая плотность людей, несоблюдение гигиенических норм. Предрасполагают к заражению и следующие факторы:
- повреждения кожных покровов;
- болезни сердечно-сосудистой и кровеносной системы;
- слабый иммунитет;
- нарушение питания;
- ночное и вечернее время суток;
- инфекционные заболевания.
Социальное положение семьи играет немаловажную роль в развитии заболевания. Дети, находящиеся в антисанитарных условиях, имеют дополнительный риск заполучить соседство с этим малоприятным паразитом.
Виды чесотки
Чтобы достоверно диагностировать чесотку у ребенка, мало знать ее общие симптомы: высыпания, покраснения и зуд. Важно владеть сведениями о видах заболевания, способах заражения и важных признаках, характерных именно для scabies в детском возрасте.
Известная науке симптоматика чесоточной заразы распределяет ее на нижеследующие виды:
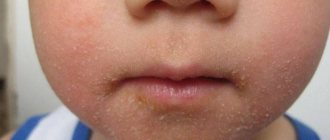
- Чесотка типичная — наиболее распространенная. Характеризуется появлением на участках кожи ребенка (локти, межпальцевая область рук, запястья, шея, волосистая часть головы) чесоточных полос (ходов); зудом, с усиленным эффектом в вечерние часы; высыпаниями на кожных покровах; образованию корочек.
- Чесотка без прокладывания ходов клещом — развивается вследствие попадания на детскую кожу неразвитых личинок самки клеща (обычно через постельное белье). В результате их жизнедеятельности проявляются аллергические высыпания, везикулы или кожные папулы. Ходы личинки не прокладывают, но на поверхности эпидермиса паразитируют. Длительность заболевания до трех недель. Возможно перерастание в типичную чесотку.
- Норвежская чесотка — редкий вид, проявляющийся у детей, однако есть зафиксированные случаи. Чесоточные ходы крупные, очаги поражения значительные. Воспаления и образование папул наблюдаются по всему покрову тела. Поражает обычно людей (также детей) со слабым иммунитетом (ВИЧ-инфицированных, онкобольных). Признаки: коростообразные затвердения кожи, сухие, тусклые волосы, увеличенные лимфоузлы, неприятный запах.
- Узелковая чесотка — вторичный вид, возможный после прохождения лечения основного типа заболевания. Поражает поверхность гениталий и прошлые очаги поражения у ребенка. Симптомы: зуд, мелкие узелки, бугристость на поверхности.
- Дискретная чесотка — стертая, «интеллигентная» форма чесотки. Может поражать даже чистюль, тщательно следящих за чистотой своего тела. Видимых признаков чесотки нет, но ребенок жалуется на постоянный зуд. При тщательном осмотре обнаруживаются микроскопические высыпания в виде пузырьков и везикулярных узелков.
- Псевдочесотка — может развиться вследствие контакта с зараженным животным, когда клещ, паразитирующий на его теле, переходит на кожу ребенка. Такой вид характеризуется аллергическими высыпаниями и сильнейшим зудом, но не требует лечения и проходит без осложнений в трехнедельный срок. Главное не дать ребенку расчесывать кожу, дабы не занести инфекцию.
В чём заключается суть диагностики чесотки у детей
Родители, которые заметили необычные элементы на коже ребёнка, а также при наличии зуда, должны немедленно обратиться к педиатру. Последний после осмотра направит на консультацию к врачу-дерматолог. Тот в свою очередь тщательно должен собрать анамнез, жалобы. Важна информация о контакте с больными, а также необходимо выяснить обстановку в семье и в учреждении, которое посещает ребёнок.
Изначально врач должен обратить внимание на внешние проявления заболевания. Клинически подозрительными будут элементы: чесоточные ходы, высыпания, расчёсы. Излюбленная локализация также наведёт на мысль о заболевании: межпальцевые промежутки, кисти, запястья, нижняя часть живота, сгибательная часть локтевого сустава.
Дополнительные методы исследования не всегда дают точный ответ. Поэтому диагноз можно устанавливать без лабораторной диагностики. Но пренебрегать ею не стоит. Чесоточные ходы для лучшей визуализации прокрашивают раствором йода или бриллиантовой зеленью. После того как краситель впитается, на коже остаются чёткие прокрашенные, извилистые линии.
Механический метод извлечения клеща заключается в том, что врач стерильную иглу вводит в чесоточный ход. Там же клещ прикрепляется к игле и ее выводят из поражённого участка кожи. Полученного возбудителя помещают на предметное стекло и изучают под микроскопом.
Также для микроскопического исследования пользуются методом соскоба. На подозрительный участок кожи капают специальный раствор. Через несколько минут скальпелем производят соскоб. Содержимое помещают на предметное стекло и проводят микроскопию.
Через микроскоп можно увидеть самку клеща, яйца, личинки. Если обнаруживаются лишь продукты жизнедеятельности, то соскоб необходимо провести на других участках кожи.
Первые признаки
В зависимости от формы попадания возбудителя первые признаки начинают появляться в течении первых двух недель. Если на тело человека перенесена личинка чесоточного зудня, то ей необходимо развиться до взрослой особи. В среднем созревание занимает 10-14 дней. Если на кожу попадает половозрелая самка, то ночью она начинает активно проделывать подкожные ходы и откладывать в них яйца – это вызывает зуд. Процесс внедрения занимает около четверти часа. За 30 дней одна особь способна произвести до 50 миллионов личинок.
Важно знать! Жизненный цикл клеща составляет 1,5-2 месяца с момента появления. В начале появляется яйцо, затем личинка, а после созревания половозрелая особь.ЧИТАЕМ ТАКЖЕ: укус клеща у ребёнка: симптомы с фото и способы лечения
Самый главный признак чесотки – наличие чесоточных ходов. Излюбленные места зудня, на которых в первую очередь начинает проявляться сыпь:
- складки между пальцев;
- локтевые сгибы;
- пупочная область;
- шея;
- грудь.
На фото видно, что ходы представляют собой сероватую линию протяженностью до 1 см и имеют вход и выход. Первый, как правило, шире второго. На конце хода образуется пузырек, в котором находится самка.
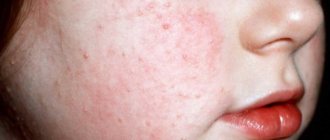
Общие симптомы болезни
Начальная стадия заболевания характеризуется везикулярными высыпаниями на коже и ночным зудом. По мере развития болезни он усиливается, а человек, расчесывая пораженные места, распространяет инфекцию по всему телу, перенося под ногтями личинки. После принятия горячего душа или ванной сила зуда возрастает.
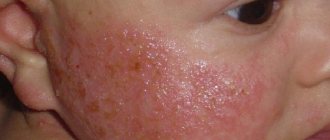
В дальнейшем формы высыпаний становятся более разнообразными, это могут быть эрозии, гиперемированные участки, коросты, папулы, везикулы. Локализация не ограничивается укромными местами. У новорожденных клещ прогрызает ходы и на волосистой части головы. Дети становятся беспокойными, раздражительными; появляются нарушения сна и бессонница. За счет вторичного инфицирования возможно повышение температуры тела. Симптомы могут быть как единичными, так и проявляться в совокупности, что затрудняет диагностику.
Как проводить лечение чесотки?
Дети остро реагируют на контакт с чесоточным клещом. Основными признаками заболевания является покраснение кожи и сильный зуд, сконцентрированный в области запястий, ладоней, локтей, туловища, лица, головы. При первых признаках чесотки нужно незамедлительно приступать к лечению, используя эффективные аптечные препараты и народные средства. Зараженный человек должен ограничить контакт с окружающими и исключить пользование общими бытовыми предметами.
У чесотки короткий инкубационный период, и заболевание при отсутствии должной терапии быстро вызывает серьезные осложнения.
Лечебные мероприятия включают применение препаратов, основанных на противопаразитарных компонентах. В комплексе с дезинфекцией они позволяют устранить возбудителя болезни за несколько дней. При этом зуд остается еще несколько недель.
Существуют средства, способные уничтожить клеща уже после первого применения, однако они имеют множество побочных эффектов и противопоказаний, включая использование беременными женщинами и детьми.
Как вылечить чесотку на лице, чтобы не осталось шрамов
Обычно у взрослых клещи на лице не обитают и норы не роют, поскольку структура кожи довольно плотная. В исключительных случаях (при осложнениях чесотки) помогут следующие средства.
Препараты быстрого акарицидного действия, предотвращающие образование глубоких и длинных ходов клещей под кожей:
- Спрегаль (аэрозоль).
- Линдан (лосьон).
- Кротамион (лосьон).
- Малатион (лосьон).
Использование этих средств моментально уничтожает взрослых зудней, предотвращает проникновение их в толщу эпидермиса. Предупреждает инфицирование прыщей патогенными микробами.
Чтобы рытвины клещевых тоннелей скорее разглаживались, нужно после лечения чесотки смазывать кожу лица одним из лечебных гелей (кремов):
Все они обладают отличными регенерационными, дерматопротетивными свойствами. Ускоряют эпителизацию кожи, питают и разглаживают ее.
Аптечные препараты
Самыми популярными лекарствами, помогающими избавиться от чесотки, являются мази, кремы, лосьоны, эмульсии, спреи. В период 12-24 часов после их применения запрещается мыться. Лекарственное средство наносится на любые участки тела, кроме волосяной части головы, области лица и шеи. В перечень действенных медикаментов с противопаразитарным эффектом входит:
- Цинковая и Серная мазь;
- Перметриновая мазь;
- Бензилбензоат;
- Линимент бальзамический по Вишневскому;
- Кротамитон;
- Медифокс;
- Ивермектин;
- Спрегаль.
Мазевые составы стоят не дорого, но обладают высокой эффективностью. После их применения на ранней стадии риск рецидива сводится к минимуму. Аэрозоли действуют мягче. Их рекомендуют использовать в качестве профилактики.
У детей чесотка часто сопровождается присоединением бактериальной инфекции, так как они расчесывают кожные высыпания.
Для облегчения иммуноаллергической реакции дополнительно назначаются противозудные, антигистаминные и кортикостероидные средства: Кларитин, Зодак, Эриус, Цетрин, Алерон, Гидрокортизоновая мазь. Снизить зуд помогает любой увлажняющий крем. Если ребенок постоянно расчесывает раны, он может занести инфекцию. Подавляют размножение патогенной флоры антимикробные мази: Левомеколь, Пенициллин, Ламизил, Тетрациклиновая мазь.
Применение Серной мази
Серную мазь считают самым распространенным средством по борьбе с чесоточным клещом. Ее применение возможно как для взрослых, так и для детей. У препарата практически нет противопоказаний и побочных эффектов. Он быстро купирует воспалительный процесс, оказывая антибактериальное и антисептическое действие.
Пастообразный состав содержит серу, которая проникая вглубь подкожной клетчатки, вызывает выработку сульфидов и пропионовой кислоты. Данные вещества угнетают дыхание и провоцируют паралич у клещей, что приводит к их гибели. Серная мазь – недорогой препарат, которым можно начинать терапию даже у малышей. Он обладает как достоинствами, так недостатками:
| Достоинства | Недостатки |
| Улучшает свертываемость крови | Плохая впитываемость в покровы и грубая текстура |
| Предотвращает дальнейшее заражение | Нарушение потоотделения |
| Снимает отечность | Отталкивающий запах |
| Защищает покровы от негативного воздействия внешних факторов | Изменение цвета кожи после применения, которое сохраняется еще 3-4 дня |
| Подходит для беременных и маленьких детей | Возможна аллергия |
При содержании 33% активного компонента препарат оказывает быстрое лечебное действие, однако, он крайне токсичный. Детям используют 10% мазь. Действует она медленнее, но считается абсолютно безопасной. Серный состав втирают в зараженные ткани и здоровые области вокруг них. Максимальный срок применения – 1 неделя.
Перметриновая и Цинковая мазь
Главным ингредиентом Перметриновой мази выступает перметрин, обладающий противовоспалительным, инсектицидным, бактерицидным, противочесоточным, акарицидным, противопедикулезным свойством. Попадая на покровы, соединение внедряется в организм паразитов и их личинок, нарушая работу нервной системы, вызывая паралич и гибель. Средство используют наружно, нанося ватной палочкой на проблемное место, а затем интенсивно втирая в кожу. Через 12-24 часа состав следует смыть водой и мылом, а также сменить одежду.
Лекарство разрешено к применению детям, старше трех лет. Время экспозиции в детском возрасте составляет 12 часов. Интервал между повторным нанесением – 1-2 дня. Мазь разрешается применять повторно не более пяти раз.
Цинковая мазь 10% не является основным средством лечения. Ее используют в качестве дополнительного средства, снимающего воспаление и устраняющего зуд. Это мягко действующее, щадящее лекарство, способное защитить покровы от инфекции, заживить ранки, царапины, расчесы. Она не имеет противопоказаний, кроме индивидуальной непереносимости компонентов, входящих в рецептуру.
Бензилбензоат и мазь Вишневского
Это синтетический препарат на основе бензилбензоата, способный справиться с любыми паразитами, поражающими дерму. Он не только вызывает скорую гибель клещей, но и устраняет продукты их жизнедеятельности. Не назначается детям до 3 лет, женщинам в период лактации и вынашивания ребенка. 10% состав разработан специально для детской возрастной категории, так как высокая концентрация активных компонентов крайне токсична.
Мазь наносят на кожу после проведения гигиенических процедур. На одну обработку проблемных участков уходит не менее половины флакона. Манипуляцию проводят на 1-ый, 3-тий, 5-тый день в вечернее время. Продолжительность терапии составляет 7-10 суток.
Мазь Вишневского содержит березовый деготь, который отлично борется с дерматологическими заболеваниями. Усиливают его эффект ксероформ и касторовое масло. Мазевый состав не имеет противопоказаний и:
- уменьшает воспалительный процесс;
- купирует зуд;
- заживляет поврежденные ткани.
К недостаткам средства относят специфический запах, который при длительном применении выводится очень долго. Как и все мазевые составы, лекарство наносят тонким слоем на кожу, втирая в проблемные зоны. Детям до 3 лет не назначается, так как побочные эффекты могут вызвать серьезные проблемы со здоровьем, вплоть до нарушения умственного развития и памяти.
Использование Кротамитона и Медифокса
Лосьон и крем Кротамитон является одним из самых эффективных препаратов для лечения чесотки. Состоит из 10% раствора кротамитона – противочесоточного соединения. Он одновременно уничтожает возбудителя болезни и купирует зуд. После нанесения на покровы накапливается в теле паразитов, что позволяет уничтожить их. Дополнительно активный компонент препарата блокирует рецепторы эпидермиса, благодаря чему зуд прекращается на 6 часов.
Лосьон применяют наружно на чистое тело. Его наносят на покровы от шеи до пальцев ног и рук и растирают до полного впитывания. После чего надевают чистую одежду и ложатся спать в чистую постель. Наутро обработку кожи повторяют, а принимают ванну только через 48 часов с момента первого нанесения лекарства. Продолжительность терапии составляет три дня. Детям до 12 лет данное средство не назначают.
Менее токсичен препарат Медифокс. Он быстро подавляет зуд, устраняет высыпания и другие признаки чесотки у детей и взрослых. Основное действующее вещество перметрин обладает мощным:
- противопедикулезным;
- инсектицидным;
- акарицидным свойством.
Лекарство выпускается в виде геля и концентрированной эмульсии. Концентрат разводят в воде, затем принимают душ, насухо вытираются и обрабатывают все пораженные участки кожи, избегая области шеи, лица, волос. Обработку следует проводить на ночь. Продолжительность терапии составляет 3 суток.
Аэрозоль Спрегаль
Средство в виде аэрозоля Спрегаль содержит эсбиол и пиперонила бутоксид – нейротоксичные яды для паразитов. После распыления активные компоненты проникают в нервную систему насекомых, вызывая их гибель. Через сутки после обработки следов лекарства в кровяном русле не обнаруживается. Инсектицидный медикамент разрешается к применению людям в любом возрасте. Однако терапию нельзя проводить при обструктивном бронхите, бронхиальной астме, периоде лактации, индивидуальной непереносимости действующих ингредиентов.
Обрабатывая тело аэрозолем или мазью, нужно уделять внимание труднодоступным местам: перианальной области, подошвам, межпальцевым зонам, подногтевым ложам, гениталиям.
Еще одним действенным инсектицидным средством является 0,5% раствор малатиона. Он обладает мощным противопаразитарным свойством и применяется при гиперчувствительности к медикаментам, основанным на перметрине. Препарат рекомендуют использовать детям после 2-х лет.
Препараты Ивермектин и Линдан
К универсальному противопаразитарному средству относится Ивермектин. Он подходит как для лечения людей, так и животных. Выпускается в растворах, таблетках, пасте, крем-геле. В процессе лечения основной действующий компонент ивермектин нарушает функции нервной системы паразитов и уничтожает их. Дозировка препарата рассчитывается индивидуально, в зависимости от возрастной категории пациента и степени тяжести заболевания. Детям старше 5 лет доза составляет 5 мг на 1 кг массы тела. Препарат в таблетированной форме принимают перорально раз в сутки, запивая большим количеством жидкости.
Линдан при лечении чесотки используют в виде лосьона. Средство наносят на все тело, исключая область головы. Смывают теплой водой через три часа после нанесения (детям младше 10 лет). Взрослые оставляют препарат на ночь. Курс терапии составляет три дня. Ввиду сильной токсичности подобное средство применяют не часто. Оно имеет много противопоказаний и не используется в детском возрасте до 3-х лет. Из противопоказаний можно выделить эпилепсию, период вынашивания ребенка и лактации, пожилой возраст, угнетенный иммунитет, повреждения кожи, индивидуальную непереносимость.
Метод Демьяновича
К такому способу лечения прибегают крайне редко. Он довольно трудоемкий и низкоэффективный. Кроме этого сложные формы чесотки не поддаются терапии, если ее схема была нарушена. Однако важное преимущество – отсутствие противопоказаний дает возможность применять метод Демьяновича даже у детей. Схема лечения такова:
- гипосульфат натрия 60% наносят на все пораженные участки, растирая тело в течение 2 минут;
- дают покровам высохнуть и втирают 6% раствор хлорводорода;
- каждый участок обрабатывают трижды по одной минуте;
- обязательно дают коже высохнуть после каждой обработки раствором;
- надевают чистую одежду, меняют постельное белье;
- не принимают ванну три дня.
Этот метод помогает вылечить нераспространенную чесотку. Основан он на акарицидных свойствах серы, развивающихся при реакции с гипосульфитом натрия и соляной кислоты. Единственным побочным эффектом, который может возникнуть, является аллергический дерматит.
Чесотка или аллергия? Все о навязчивом зуде
Зуд – один из частых симптомов, с которым обращаются пациенты к дерматовенерологу. Зачастую причиной этому есть аллергия. Но не стоит забывать о таком заболевании как чесотка. Важно сразу определить причину зуда. Как это узнать на первичном этапе? Какие вопросы стоит задать пациенту?
Что такое чесотка?
Чесотка (скабиес) – заболевание кожи, вызванное клещами рода Sarcoptes scabiei. Заражение этим паразитарным заболеванием кожи происходит контактным путем. То есть при тесном телесном контакте.
Часто заражение случается, когда люди находятся в одной постели. Стадии развития клеща, которые могут заразить человека – это самки и личинки. Группа людей, где есть больной чесоткой человек, называется очагом инфекции.
Врач при выявлении такого очага сразу должен сообщить об этом в СЭС.
Существуют прямой и непрямой пути передачи клеща. Прямой осуществляется в ночное время в постели, когда клещ максимально активен. Непрямой путь – через предметы общего пользования и постельные принадлежности. Есть также транзиторная инвазия, которая может осуществляться в саунах, поездах, банях, где потоки людей пользуются предметами, которые были в пользовании у больного чесоткой.
Патогенез заболевания полностью отражает жизненный цикл клеща, который делится на 2 периода – накожную недлительную, и внутрикожную длительную фазы.
Расположение ходов при чесотке зависит от плотности расположения потовых желез, типа оволосения, температуры наружного кожного покрова, скорости регенерации рогового слоя и строения кожи. Так, часто ходы локализованы на кистях, локтях, запястьях и стопах, где наибольшая толщина рогового слоя.
Также много ходов на тех участках кожи, где повышена плотность расположения потовых желез (половые органы мужчины, запястья, кисти, стопы). Именно поэтому, когда у пациента чесотка сочетается с атопическим дерматитом или вульгарным ихтиозом, чесоточных ходов очень мало. Также из – за сухости кожи их мало у лиц пожилого возраста.
А вот много ходов будет при гипергидрозе, эпидермофитии и дисгидротической экземе.
Но, учитывая тот факт, что современные люди несколько раз в день моют руки с мыльными химическими веществами, у больного чесоткой может вовсе этих ходов не быть. Тогда диагностика становится затрудненной, ведь главного симптома нет, а болезнь – есть.
Единственным симптомом, который сможет помочь поставить предварительный диагноз – время появления зуда. Это и есть тот вопрос, который следует задать пациенту, чтобы провести дифференциальный диагноз с аллергией. Это связано с суточной активностью клещей.
Суточная активность чесоточных клещей.
Самка находится днем в спокойном состоянии. Вечером и ночью она прогрызает яйцевые колена, откладывая в каждом по яйцу. При этом самка углубляет само дна этого хода, делая возможным последующий выход личинок.
Это проделывается каждой самкой и каждую ночь. Одна самка за ночь оставляет до 2 яиц.
От этого процесса чесоточный ход на коже больного чесоткой извитой формы и состоит из частей ходов, которые имеют название суточный элемент хода.
Таким образом, ночная активность клещей объясняет преобладание прямого пути заражения через постель в ночное и вечернее время, а также эффективность противочесоточных препаратов именно на ночь.
Клиническая картина при чесотке
Если заражение произошло личинками, инкубационный период длится 2 недели. А если заражение случилось от самки, то клиника видна сразу. Зуд – главный характерный симптом чесотки.
Он возникает как результат сенсибилизации организма на конечные продукты жизнедеятельности клещей (экскременты, секрет желез яйцевода, оральный секрет).
Зуд появляется уже через 1-2 недели при первичном заражении, и до 3 недель – при повторном инфицировании.
Второй характерный признак чесотки – наличие чесоточных ходов. Кожа реагирует на появление этих самых ходов. Также появляются везикулы невоспалительного характера, фолликулярные пустулы.
Также проявляется аллергическая реакция на конечные продукты метаболизма клеща, что проявляется на коже кровянистыми корочками, расчесами и милиарными папулами. Но мы выяснили, что кожа каждого человека по-разному реагирует на клещевую активность.
У некоторых ходов вообще нет (интактные ходы), у других везикулы, пузыри, пустулы и лентикулярные папулы, что вызвано реактивными ходами. Теперь становится понятна схожесть аллергии и чесотки.
Диагностические симптомы при чесотке:
- Симптом Арди – гнойниковые корочки и пустулы на локтях и возле них.
- Симптом Горчакова – кровянистые корочки там же.
- Симптом Михаелиса – импетигиозные высыпания и кровянистые корочки в межягодичной складке с переходом на крестец.
- Симптом Сезари – при пальпации определяется возвышение, что указывает на наличие чесоточного хода.
Скабиес может осложняться дерматитом и пиодермией. Иногда – крапивницей и микробной экземой.
При заражении человека клещами от животных (собаки, свиньи, лошади, волки, лисицы, кролики) развивается псевдосаркоптоз.
При этом заболевании инкубационный период длится несколько часов, а типичные чесоточные ходы отсутствуют, потому, как клещи не размножаются в несвойственных для него условиях.
Они лишь внедряются в кожу, вызывая сильный зуд. От человека к человеку псевдосаркоптоз не передается.
Чесотка у детей протекает с возможным поражением кожи лица и волосистой части головы. У грудных деток могут поражаться даже ногтевые пластинки.
Методы выявления чесотки
В нашей стране диагноз скабиес должен быть подтвержден лабораторно. Для этого используют:
- Метод масляной витропрессии- кожу смазывают минеральным маслом, после чего визуализируют гранулемы при надавливании на высыпной элемент.
- Метод прокрашивания подозрительного элемента 5% спиртовым раствором йода, чернилами, тушью или анилиновыми красителями.
- Метод соскоба- обнаружение содержимого в чесоточом ходу, везикулах и папулах;
- Метод извлечения клеща иглой- после вскрытия слепого конца хода. При этом острые иглы продвигаются по направлению хода и самка прикрепляется присосками к манипуляционной игле.
- Дермаскопия- должна быть проведена обязательно больному чесоткой.
Лечение и профилактика чесотки
Лечение скабиеса проводится в амбулаторных условиях. Наиболее эффективны и часто применяемы мази при чесотке- бензилбензоат, медифокс, спрегаль и серная мазь. Но, независимо от выбранного лечения, существуют общие принципы лечения больных на чесотку:
– лечение всех больных в одном очаге проводится одновременно;
– втирание мазей должно осуществляться исключительно вечером;
– детям до 3 лет втиранию подлежат все участки кожи, у остальных – за исключением волосистой части головы.
– скарбициды втираются только руками, после чего руки нужно тщательно вымыть;
– препарат на коже должен быть минимум 12 часов;
– лечение осложнений должно вестись параллельно с лечением чесотки;
– смена нательного и постельного белья проводится после завершения процесса лечения.
Лечение чесотки у детей
Деткам до 1 года можно использовать только мазь спрегаль, с 1 до 3 лет- спрегаль и медифокс. С 3 лет- без ограничений.
Врач должен помнить, что при лечении чесотки не могут возникать рецидивы, так как у клеща нет длительных, латентно текущих периодов.
А «рецидивы» такие являются результатом несоблюдения схем лечения, самостоятельного понижения концентрации препарата, при несоблюдении срока и кратности нанесении мази, а также использование препарата в неактивные фазы цикла клеща (днем) и использование простроченных препаратов. Возможна реинвазия- повторное заражение от первичного источника чесотки, если последний не получил адекватного лечения.
Профилактика чесотки заключается в активном выявлении больных на медосмотрах и при любом обращении за медицинской помощью.
Важно знать профилактические меры, которые снизят шансы заразиться чесоткой:
– использование личных средств гигиены и постельного белья;
– придерживаться гигиенических норм в саунах, бассейнах, банях;
– соблюдать элементарные гигиенические процедуры.
Предотвратить такое заболевание, как чесотка, не всегда возможно, но, помня об элементарных правилах, можно существенно снизить риски заражения. А главное, прочитав эту статью, у Вас не будет сомнений на первичном этапе диагностики, аллергия это или чесотка.
Здоровья Вам и Вашим пациентам!
Поделитесь:
Источник: https://estet-portal.com/doctor/statyi/chesotka-ili-allergiya-vse-o-navyazchivom-zude
Народные средства
Как уже повторялось неоднократно выше, самолечение не лучший путь. Тем не менее бывают ситуации, при которых требуются знания народных методов избавления от недуга. Существует великое множество рецептов от чесотки. Ниже представлены только некоторые из них:
- 0,5 л горчичного масла смешать с 100 г размятого чеснока, варить эту смесь в течение 15 мин. Полученным лосьоном тщательно протирать места поражения.
- Уксус, разведенный с водой в пропорции 1:1.
- Березовый деготь – накладывается на места высыпаний на три часа.
- Настой для наружного применения из можжевеловых веток. На 1 литр кипятка 10 г сырья.
- Мазь: 15 г растопленного смальца свиного смешать с 15 г натертого хозяйственного мыла, затем добавить в полученную смесь по 5 грамм дегтя и серной мази.
- На 1 литр кипятка 80 грамм крушины, варить на медленном огне десять минут и дать настояться в течение получаса.
- Еще одна мазь получается путем смешивания сливочного масла и скипидара в соотношении 2:1.
- Сок чистотела и вазелин, в пропорции 1:4.
Для облегчения зуда можно использовать свежевыжатые томатный и брусничный сок. Их применяют местно путем протирания.
Возможные осложнения чесотки
Детский организм еще достаточно слабый и восприимчивый к разным патологиям, поэтому при первых подозрительных симптомах нужно действовать незамедлительно. Игнорирование болезни может привести к серьезным осложнениям:
Возможные осложнения чесотки
- развитие вторичного инфекционного процесса;
- появление абсцессов прогрессирующего характера;
- лимфангит (воспаление лимфоузлов);
- ревмокардит (ревматическое поражение сердца);
- лимфаденит (поражение лимфатических узлов на фоне вирусной инфекции);
- фурункулез (гнойно-некротическое воспаление кожи);
- острый постстрептококковый гломерулонефрит (ОПСГН).
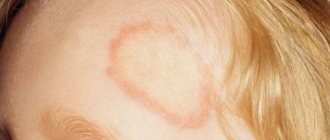
Симптом Горчакова — одно из осложнений чесотки
Обратите внимание! Независимо от формы, при определенных условиях чесотка может сопровождаться бактериальной инфекцией. Чаще всего такое осложнение возникает у маленьких детей, которые вопреки запрет родителей расчесывать кожные высыпания, продолжают это делать. Как результат, патогенные микроорганизмы проникают в образовавшиеся ранки на теле.
Ужасы современной чесотки – стертые симптомы
Все реже сегодня встречается типичная чесотка, симптомы которой сразу же позволяют идентифицировать паразитарную болезнь от аллергической крапивницы.
Поэтому люди, искренно уверенные в том, что они не заразны, невольно подвергают опасности инфицирования клещами-зуднями своих детей, коллег, соседей.
Между тем, несвоевременное выявление и лечение атипичных видов чесотки часто влечет плохие последствия: гнойную пиодермию, нейродермит, микробную экзему. Как распознать заболевание, и быстро от него избавиться?
К какому врачу нужно обратиться
При появлении первых подозрительных симптомов ребенка нужно сразу отвести к педиатру. Зачастую кожные высыпания и зуд сопровождают другие заболевания, а не чесотку, поэтому заниматься самолечением нельзя. Это может навредить детскому организму.
Обследование у детского дерматолога
Как только педиатр проведет первичный осмотр и выявит следы паразитарного поражения кожи, он направит вас на обследование у дерматолога. Назначением лечебного курса должен заниматься только дерматолог. Также он принимает решение по устранения возможных осложнений болезни.
Лечение чесотки
Начальная стадия заболевания хорошо поддается лечению. Выбор метода терапии и препаратов осуществляет врач. Заниматься самолечением, особенно когда дело касается ребенка, недопустимо. Лечение чесотки у детей обычно проводят специализированными медикаментами, хотя народная медицина тоже имеет в своем арсенале много эффективных средств.
Лекарственные препараты
В качестве основной терапии при лечении чесотки используют различные средства местного действия – мази, спреи, крема, эмульсии. Наиболее распространенные из них:
- Бензилбензоат. Выпускается в форме мази и 20% эмульсии. Если области поражения небольшие, на них удобнее наносить мазь. Когда обработать необходимо большую часть тела, сподручнее использовать эмульсию. Препарат применяется перед сном. Перед этим ребенка необходимо тщательно вымыть с мылом, затем вытереть насухо. Лекарство втирают массирующими движениями и дают ему высохнуть. После этого нужно надеть малышу чистую одежду и уложить спать. Длительность лечения составляет 4 дня. Это обусловлено тем, что Бензилбензоат уничтожает только вылупившихся особей и не представляет опасности для яиц. Малышам до трехлетнего возраста препарат разбавляют вазелином, чтобы снизить концентрацию. Однако для грудничков лучше подобрать другое средство.
- Серная мазь 5%. Способ применения тот же, что у Бензилбензоата. Обладает ярко выраженным специфичным запахом. Не назначается пациентам младше трехлетнего возраста.
- Перметрин. Представлен в нескольких лекарственных формах: в виде мази, спрея, крема и лосьона. Возрастное ограничение – до 1 года.
- Спрегаль. Выпускается в виде спрея. Разрешен к применению беременными женщинами и грудными детьми. Очень эффективен против чесоточных клещей – в более 80% случаев для лечения требуется однократная обработка.
Помимо местных средств, в индивидуальном порядке дополнительно используют антигистаминные препараты (Зиртек, Зодак, Супрастин, Тавегил), которые уменьшают зуд. При осложненных формах заболевания показаны антибактериальные средства. Их назначает врач в зависимости от типа бактерий.
Особенности лекарственных средств от чесоточного клеща
Все препараты для лечения чесотки выполняют сразу две задачи:
- уничтожают паразитов;
- облегчают состояние больного, снимая симптомы и способствуя заживлению кожного покрова.
Для этого средства должны обладать антисептическими, антимикробными, противовоспалительными, болеутоляющими свойствами, а кроме того, иметь в составе вещества, вызывающие гибель клещей. Все современные лекарства, применяемые для лечения поражения чесоточным клещом, можно разделить на 3 категории:
- с высоким содержанием серы;
- синтетические производные бальзамических средств;
- препараты с выраженным акарицидным действием.
Средство от чесотки
Отдельной строкой можно выделить средства народной медицины, которые выступают в качестве вспомогательной терапии, делая лечение более эффективным.
Профилактика детского демодекоза
Определенных профилактических мероприятий, которые защитят ребенка от заражения клещом, нет. Он передается через контакт, поэтому от инфицирования никто не защищен. Но есть рекомендации, которые помогут обезопасить себя и ребенка от развития патологии:
- ежедневный правильный уход за лицом;
- клещи размножаются в тепле, поэтому лучше не разрешать детям долго гулять на солнце;
- регулярное посещение педиатра;
- соблюдение правил личной гигиены;
- здоровый образ жизни;
- правильное питание;
- укрепление иммунитета;
- своевременное лечение хронических и приобретенных заболеваний;
- ограждение от стрессов, волнения, физических и психических переутомлений;
- полноценный отдых и сон.
Если ребенок уже заражен, то нужно проводить дополнительные профилактические меры:
- Ежедневная смена нижнего белья и одежды.
- Отказ от посещения бассейна, бани, сауны.
- Не переохлаждаться.
- Не перенапрягать глаза.
- Исключение из рациона сладкой, острой, жирной и вредной пищи.
- Повседневная смена полотенца и постельного белья.
При соблюдении правил и рекомендаций врача удастся предотвратить размножение клеща на теле, ведь заразиться клещом очень просто. Человек долгое время может об этом не подозревать, так как паразит почти незаметен на теле.
Чтобы полностью избавиться от демодекоза, потребуется правильное длительное лечение. Признаки болезни исчезнут в первые дни, а вот само заболевание только спустя месяц консервативной терапии. Лучше не затягивать с визитом к врачу и своевременно избавляться от появившейся проблемы.
Диагностика
Чтобы поставить точный диагноз и отличить чесотку от других кожных заболеваний, необходимо провести несколько лабораторных исследований:
Методы диагностики чесотки
- микроскопическое изучение клеща после извлечения его из чесоточного хода с помощью специальной иглы;
- срез верхнего слоя кожи в области чесоточных ходов для выявления яиц клеща;
- соскабливание кожного покрова рядом с чесоточным ходом вплоть до появление следов крови. Затем проводится микроскопическое исследование материала. Специалисты рекомендуют проводить соскоб эпидермиса в области между пальцев;
- аспирация пораженной кожи путем ее щелочного препарирования и дальнейшая микроскопия материала;
- применение гидрохлорида натрия. Данная процедура помогает выявить паразитов, но продукты их жизнедеятельности под воздействием вещества растворяются;
- нанесение чернила или йодной настойки на пораженную кожу. Это позволяет выявлять следы чесоточных клещей.
Дифференциальная диагностика чесотки
Осмотр ребенка на чесотку – это сложная процедура, поэтому в процессе диагностики врачи могут использовать специальные приборы, например, видеодерматоскоп. Он способен увеличивать изображение более, чем в 500 раз, что позволяет выявить чесоточные ходы на теле безошибочно. Также дерматолог сможет определить место, где ребенок мог бы заразиться.
Диагностика чесотки у детей
При необходимости проверку на наличие паразитов проходят все члены семьи. Это позволяет предупредить распространение болезни. Если диагноз подтвержден, тогда врач составляет соответствующий курс терапии.
Заразно ли это?
Аллергия никогда не была заразным заболеванием. Это индивидуальная реакция организма, которая не может повлиять на кого-то еще. Если аллергия возникла на один и тот же продукт или вещество у двоих людей, контактирующих между собой, то скорее, это совпадение, чем исключение из правил.
О чесотке нельзя сказать точно так же, так как чесоточные клещи — весьма заразные паразиты, представляющие опасность для окружающих. Если чесотку подхватил один член семьи, то другие неминуемо ей заразятся в самое ближайшее время. Наиболее восприимчивы к заражению дети, поскольку именно с ними взрослые стремятся контактировать чаще всего.
В любом случае, не рекомендуется самостоятельно ставить себе диагноз и подбирать лечение, так как отличить аллергию от чесотки не всегда просто, а неправильно подобранные препараты могут усугубить проблему. Обращение к специалисту и проведение грамотно назначенного лечения в короткие сроки помогут избавиться от клинических признаков заболеваний, независимо от того, что было выявлено — аллергия или чесотка.