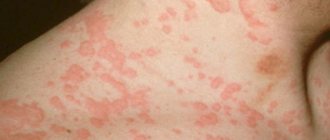
На кожных покровах человека находится большое количество микробов, бактерий и грибков. При хорошем местном иммунитете они не представляют угрозы для здоровья. Пожилые люди и больные после инсульта или травмы не могут самостоятельно ухаживать за собой. Чаще всего они обездвижены и не контролируют свой организм в полной мере. У лежачих со временем изменяется состояние наружного покрова, уменьшается уровень выработки коллагена и жиров, что приводит к повышению чувствительности, истончению и сухости. Кожа легко травмируется и долго заживает, а отсутствие воздушных ванн провоцирует новое раздражение и появление инфекций, пролежней. Также из-за нарушения двигательной функции происходит застой крови, в результате чего у лежачих больных диагностируют опрелости.
Опрелости – это воспалительный процесс, возникающий на участках кожи:
- сдавленных в течение длительного времени;
- постоянно трущихся друг о друга;
- соприкасающихся с бельем;
- в зонах постоянного воздействия влаги: мочи, пота, отделяемого ран и язв.
Причины возникновения
Появление опрелости у мужчин в области паха обусловлено гипергидрозом, присутствием инфекций на коже половых органов, нарушением правил личной гигиены, подтеканием мочи из-за развития мочеполовых заболеваний (простатит, аденома), ожирением, развитием сахарного диабета и прочих патологий внутренних органов.
Опрелость у пожилых женщин и мужчин может возникнуть из-за:
- аллергической реакции;
- ношения синтетической одежды;
- ночного энуреза;
- геморроя;
- вегетососудистой дистонии;
- гормонального сбоя;
- застоя крови;
- слабости иммунитета;
- интертригинозного дерматита;
- дефицита полезных веществ.
Важно! Что именно вызвало опрелость на кожных покровах, поможет выяснить дерматолог.
Нарушение гигиены
Естественные выделения тела, скапливающиеся на кожных покровах, являются питательной средой для патогенов. Если вовремя не принять водные процедуры, может развиться воспалительный процесс.
Лишний вес
Полные люди склонны к усиленному потоотделению. Влага и значительный объем подкожного сала усиливает трение кожи в области паха.
Неверный выбор белья
Синтетические материалы не пропускают и не впитывают пот, что приводит к повышенной влажности эпидермиса.
По каким причинам появляются грибковые опрелости и как отличить их от аллергии?
При воспалении определенных участков кожи может развиться опрелость, грибок вызывается распространившимися на поврежденной поверхности микроорганизмами. Воспаление кожи появляется в результате трения с тесной и не пропускающей воздух одеждой и длительного контакта с потом, который разъедает верхний слой эпидермиса. Появлениям опрелостей подвержены места складок на теле: между ягодицами, под грудью, между пальцев ног, в области шеи, складки на животе и пах. Особенно часто проблема возникает у малышей и тучных людей.
Механизм развития отклонения
Воспалительный процесс, приводящий к образованию опрелости в паху у женщин и мужчин любого возраста, начинается вследствие трения поверхности эпидермиса об одежду/постель, усиленного выделения пота, повышенной влажности, большого объема кожного сала, перегрева тела.
Наиболее подвержены дерматологическому расстройству:
- младенцы;
- пожилые люди;
- лежачие больные;
- тучные люди;
- неаккуратные люди, пренебрегающие уходом за собственным телом;
- люди, страдающие гипергидрозом.
При определенных условиях воспалительный процесс на коже может развиться в любом месте, где имеются кожные складки.
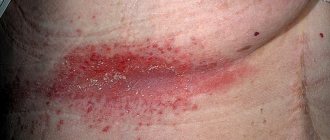
Степени тяжести интертригинозного дерматита или опрелости под мышками
На коже могут появиться покраснения или травмы
Опрелости имеют несколько степеней:
- Легкое покраснение кожи, дискомфорт на пострадавшем участке кожи, небольшой зуд. Нет явных травм.
- Появляются болезненные травмы, заметное покраснение кожи, появление разных сыпей.
- Появление эрозий, язв. Так же наблюдается ухудшение самочувствия, лихорадка, интоксикация.
Частые локализации
Появление неприятной симптоматики может наблюдаться:
- в подмышечных впадинах;
- на стопах, лодыжках;
- в области под животом;
- между ягодицами и в зоне анального отверстия;
- на ягодицах и в районе копчика.
Опрелость у пожилых женщин и у более молодых представительниц слабого пола возникает под грудью, а также в области влагалища. Мужчины с подобной проблемой могут столкнуться не только в паху, но и на мошонке и пенисе.
Симптомы
Особой необходимости рассказывать о том, как выглядит опрелость, нет.
Напомним основные симптомы:
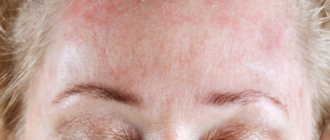
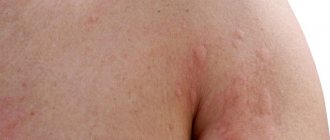
Опрелости у взрослого поколения могут проявляться повсеместно, но чаще всего они встречаются на коже в паху, промеж ягодиц, под молочными железами, в подмышках, и между пальчиков ног.
Как выглядят опрелости? Это состояние может привести к:
- красной или красновато-коричневой сыпи
- ранам, зуду или сочащимся ранкам
- неприятному запаху
- трещинам или образованию корок на коже
Самыми уязвимыми в отношении опрелостей считаются: нижняя часть живота (у полных – под т.н. «фартуком»), ягодичная область, районы вокруг половых органов. Шейные, подмышечные, бедренные и паховые складки воспаляются реже.
Опрелость квалифицируют по одной из трёх степеней:
— лёгкая – кожа слегка краснеет, но её целостность не нарушена;- средняя – заметная краснота с эрозиями (поверхностными дефектами эпителиального слоя);- тяжёлая – воспалённые покровы имеют ярко-красный оттенок, т/к эрозии объединены между собой. Могут появиться изъязвления.
Начальное проявление опрелости – эритема, или покраснение, которое в дальнейшем распространяется на соседние, здоровые участки. Складки покрываются микротрещинками.
Они не кровоточат. После отпадения рогового слоя образуются раны с размытыми контурами.
Возможные осложнения – дрожжевидный грибок, стрептококковая инфекция.
Стрептококк наиболее часто поселяется в складках за ушами. Дрожжевая и смешанная форма опрелости обнаруживается между ягодиц и в пахово-бедренных складках.
Инфекционные формы проявляются комплексно. Крупные очаги эритемы с чёткими контурами могут включать инфильтраты, наполненные жидкостью.
Их окружает ороговевший слой небольшой толщины. Со временем этот воротничок отслаивается.
Сухость и гладкость покровов не обязательна: иногда они бывают влажными, подёрнутыми корочкой и чешуйками. Эпидермальный (верхний) слой кожи утрачивает целостность.
Сильная боль и чувство жжения – характерные ощущения больных.
Если опрелость длительна, то существует вероятность её перехода в микробную экзему. Для недуга типичны большие, сильно зудящие очаги с неровными венчиками.
Виды опрелостей
Отталкиваясь от причины развития опрелостей, определяется тактика лечения.
В медицине различают:
- Мокнущие опрелости. Самый распространенный тип болезни, причиной которого служит скопление влаги в складках эпидермиса. При отсутствии необходимых мероприятий по борьбе с дерматологическим дефектом к воспалению могут присоединиться инфекции. Выраженным симптомом мокнущих опрелостей является зуд.
- Опрелость как спутник сахарного диабета. При нарушенном обмене веществ чаще всего страдают покровы эпидермиса. Они легко раздражаются как внутренними, так и внешними факторами. Из-за невозможности клетками организма полноценно усваивать глюкозу, нарушается деятельность всех внутренних органов и систем. В итоге кожа постоянно шелушится, воспаляется, зудит, возникают сбои в терморегуляции.
- Стрептококковые и грибковые опрелости. Провоцирует их появление проникновение болезнетворных микроорганизмов внутрь эпидермиса. К подобному недугу приводят сбои функций сальных желез, ожирение, генетическая предрасположенность. Сопровождается образованием гнойничковых высыпаний и ярко-красных пятен. Место локализации – любой участок тела. Зачастую наблюдаются впахуувзрослых мужчин.
- Дрожжевые – следствие деятельности грибков Кандида. Поэтому врачи часто называют эту болезнь поверхностным кандидозом. Воспалительный процесс часто протекает на фоне онкопатологий или после травм. Основные симптомы – наличие пузырьковой сыпи, которая сливается и образует эрозию.
Степени развития
Различают три степени поражения.
Легкая степень
Проявляется небольшой краснотой на теле с отсутствием глубоких ран, язв, эрозий, трещин.
Средняя степень
Характеризуется выраженной краснотой, появлением эрозивных изъязвлений, воспаленных прыщей. Фото подобных повреждений можно увидеть в интернете.
Тяжелая степень
Сопровождается яркими, мокнущими очагами воспаления, эрозиями, объединенными в крупные очаги. У пациента наблюдается зуд в пораженном месте, неприятный запах, трещины, кровавые выделения из ран.
Если к патологическому процессу присоединяется вторичная инфекция, состояние эпидермиса стремительно ухудшается. Появляются множественные эрозивные образования с липкими выделениями и отталкивающим запахом. Человек жалуется на дискомфорт, зуд, жжение, болевой синдром.
Осложнения
При отсутствии соответствующего своевременного лечения опрелостей в пораженных областях образуются трещины, кровоточащие незаживающие язвы, кожный покров покрывается серо-бурым налетом, выделяющим гнилостный запах. При попадании бактерий в открытые раны заболевание приобретает хронический характер. Больной постоянно испытывает зуд, жжение и сильную боль в местах образования язв. Ухудшается физическое и психоэмоциональное состояние здоровья. В таких случаях для того, чтобы вылечить недуг, назначаются дорогостоящие сильнодействующие препараты. Наиболее распространенными осложнениями являются грибковые заболевания, стрептококковые инфекции, паховая эпидермофития.
Опрелости у беременных
Образование опрелостей на теле у будущих мам – вполне обычное явление. Связано это с тем, что кожные покровы подвергаются дополнительным раздражающим факторам на фоне смены гормонального сбоя и увеличения массы тела.
Причины
Послужить причиной опрелости в зоне паха или в любом другом месте кожных складок у женщин в период вынашивания ребенка могут:
- высокая температура тела;
- недержание мочи;
- недостаточная гигиена;
- избыточный вес;
- слишком тесная одежда, сшитая из некачественных материалов;
- аллергия на косметику или порошок.
Симптомы
Как и у мужчин в паху, у беременных женщин признаки опрелостей не отличаются: больное место краснеет, начинает болеть, зудеть. Появляется нервозность, раздражительность, бессонница, спровоцированная постоянным дискомфортом на коже.
Лечение при беременности
На начальном этапе вылечить опрелости в паху не сложно.
Будущей маме следует:
- тщательней проводить гигиенические процедуры, используя гипоаллергенные моющие средства;
- отказаться от ношения синтетики;
- принимать воздушные ванны после похода в душ.
Как вылечить запущенное воспаление, расскажет врач. Он назначает:
- антисептические растворы;
- заживляющие кремы и мазевые составы;
- антибиотики (если есть инфицирование тканей);
- антигистаминные средства;
- противогрибковые медикаменты.
Можно использовать народные средства, но перед этим желательно проконсультироваться с гинекологом.
Терапия опрелостей между пальцами ног
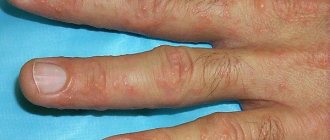
Поражение пальцев ног – результат механического воздействия, несоблюдения правил личной гигиены и поражения грибком. Лечение патологии подразумевает соблюдение правил:
- нужно регулярно тщательно мыть ноги с мылом;
- нужно приобрести в аптеке любой антисептик и смазать им пальцы, после чего промокнуть их сухой салфеткой;
- носки должны быть изготовлены из натуральных материалов. Кроме того, они всегда должны быть чистыми;
- если есть возможность, нужно ходить босиком. Но это не относится к общественным местам, там распространен грибок;
- можно купить крем с подсушивающим эффектом и смазывать пальцы 2-3 раза в день;
- с грибком активно борется дегтярное мыло. Его можно использовать при купании вместо обычного косметологического. Если смущает его запах, то можно приобрести ароматизированное дегтярное мыло, которое приятно пахнет;
- можно смазывать пальцы ног облепиховым маслом, не смывая его. Желательно нанести масло на ночь, к утру оно впитается.
Важно с точностью определить первоисточник патологии. Возможно, опрелости в области пальцев ног и ступней – результат неправильной работы внутренних органов. Тогда проблема требует врачебного вмешательства. Опрелости между пальцами ног – наиболее часто встречающееся явление.
Диагностика
Прежде чем решать, как убрать опрелости в паху, нужно показаться дерматологу. Особенно важно обратиться к специалисту, когда болезнь приобретает запущенную форму. Симптоматика опрелости у женщин и у мужчин в паху, на ягодицах, подмышками часто похожи на признаки других дерматологических заболеваний. Поэтому пациента направляют на лабораторное обследование дермы путем соскоба с эрозивных участков.
По результатам анализов устанавливается диагноз и назначается терапия. Дополнительно может потребоваться общий анализ крови и урины, а также бактериальный посев на грибки и бактерии.
Березовые почки
Сырье (100 г) пропускают через мясорубку или измельчают в блендере, затем смешивают с вазелином (50 г). Смазывают полученной субстанцией пораженные места по мере необходимостью.
Лавровый лист
Пряность (20 г) растирают, заливают кипятком (250 г), настаивают в течение часа. В охлажденной жидкости смочить тампон и приложить к ране.
Натуральные присыпки
В качестве присыпок используют тальк, истолченную дубовую кору, измельченные листья гречихи.
Крахмал, как одно из народных средств для заживления опрелостей, не рекомендуют применять детям. Он скатывается комками, отвердевает, создавая дополнительный источник натирания кожи.
Масла
Пораженные зоны можно обрабатывать маслами: оливковым, подсолнечным, льняным. Средство применяют после кипячения на водяной бане и охлаждения. Пихтовая аптечная эссенция не требует предварительной подготовки.
Нанесение средств на места раздражения производят после водных процедур и вытирания насухо.
Способы лечения
Если сразу заметить проблему, то вылечить опрелости в паху и на теле не составит труда. Потребуется обработать больное место антисептиком. Некоторые люди для этих целей используют антибактериальные салфетки.
Можно принять ванну с травяным отваром, тщательно вытереть тело и полежать раздетым, приняв воздушные ванны. Если же дело обстоит серьезней, то необходимо воспользоваться медикаментами от опрелостей у взрослых в паху и на других частях тела.
Важно! Нельзя самостоятельно назначать антибактериальные и противогрибковые препараты, не зная происхождения патологического процесса. Неверно подобранное лекарство может усугубить состояние и привести к распространению инфекции по всему телу.
Мази
Если часто потеет в области между ног или появились признаки воспаления на теле, то чем лечить опрелости в паху?
Можно использовать мази:
- Цинково-салициловую мазь от опрелостей у людей любого возраста (стоимость 25 рублей). Это комбинированный антисептик, используемый при любых видах пролежней и опрелостей, не связанных с бактериями и грибками.
- Цинковую мазь (стоит 37 рублей). Применяется при мокнущих ранках и эрозиях. Обладает противовоспалительными, вяжущими, заживляющими свойствами. Отлично подсушивает покровы. Не назначается при наличии инфекционного процесса.
- Акридерм ГК (стоимость 460 рублей). Комбинированное противомикробное, антигрибковое, противоаллергическое средство. В его основу входит глюкокортикостероид. Препарат быстро купирует воспаление, подавляет раздражение, снимает отечность, зуд, жжение. Используется не дольше 10 дней.
- Деситин (стоит 290 рублей). Мазь на цинковой основе от опрелостей. Подсушивает, впитывает излишки влаги. Ликвидирует симптомы, благотворно сказывается на деятельности потовых желез.
- Левомеколь (стоит 140 рублей). Это мазь с антибиотиком, обладающая дезинфицирующим, противовоспалительным, подсушивающим, регенерирующим свойством. Ускоряет метаболизм, улучшает заживление дермы, залечивает мокнущие экземы, гнойнички.
Кремы
Подбирая эффективное средство от опрелости, можно обратить внимание на кремы:
- Клотримазол (стоимость 258 рублей). Антигрибковый крем, которым можно мазать инфицированный эпидермис. Наносится дважды за сутки. Дополнительно принимаются таблетки для получения устойчивого эффекта.
- Бепантен (стоит 775 рублей). Изготавливается в виде мази и крема. Ускоряет регенерацию трещинок, ранок, активизирует восстановление клеток, подавляет воспаление. Разрешается применять беременным и кормящим мамочкам.
- Судокрем (стоимость 365 рублей) на основе цинка с ланолином. Применяется при лечении пролежней, опрелостей, ожогов различной степени поражения. Убирает воспаление, подсушивает раны, снижает интенсивность потоотделения, создает барьерную пленку, предотвращая раздражение тканей и дальнейшее распространение бактерий.
- Саносан (цена 260 рублей). Ухаживающее немецкое лечебно-профилактическое косметическое средство. Часто используется для лечения и предотвращения опрелостей паху у пожилых. В составе имеется цинк, Д-пантенол.
- Адвантан (стоимость 615 рублей) крем, лосьон, мазь от опрелости в паху и на теле. При мокнущих опрелостях применяют кремовую форму препарата. Это мощное антигистаминное средство с быстрым лечебным эффектом. Отлично снимает воспаление и прочие неприятные симптомы. Не применяют дольше 10 дней.
- Пантестин гель от опрелостей у взрослых в паху (стоит 150 рублей). Обладает активным антигрибковым, противомикробным действием. Содержит декспантенол – вещество с ранозаживляющим, противовоспалительным эффектом.
Растворы антисептиков
Если наблюдается опрелость в паху у мужчин, лечение начинают с антисептических составов. Они дезинфицируют проблемные зоны, хорошо очищают их, предупреждают размножение патогенной флоры. В итоге раздражающие симптомы становятся менее заметными, а процесс выздоровления наступает быстрее. Популярными считаются Хлоргексидин (стоимость 26 рублей), Борная кислота (стоимость 85 рублей), Мирамистин (стоит 410 рублей).
Мирамистин Борная кислота Хлоргексидин
Присыпки
Если имеется опрелость у пожилых женщин/мужчин или ребенка, можно воспользоваться присыпками на основе талька. Они мгновенно впивают лишнюю влагу, предотвращают излишнее трение, не дают распространяться воспалению на здоровые ткани. Из косметических средств желательно выбирать марки, в которых нет ароматизаторов и прочих веществ, способных вызвать аллергическую реакцию.
Комплексные препараты
Опрелость в паху у мужчин, лечение которой ничем не отличается от кожной проблемы, возникшей у женщин, устраняют комплексными препаратами. Особенно эффективны они на начальных стадиях повреждений. Данные средства изготавливают, учитывая все необходимые способы воздействия на проблемные покровы: избавляют от зуда, красноты, отечности, трещин, патогенных микробов. Выпускаются в мазях, гелях и растворах.
Не имеют серьезных побочных эффектов и противопоказаний, так как содержат исключительно натуральные ингредиенты:
- Ла-Кри крем-гель (стоимость 255 рублей). Борется с аллергическими проявлениями, смягчает, увлажняет, заживляет покровы. Содержит пантенол и бисаболол.
- Живица (стоимость 40 рублей) на основе масла сосны и пчелиного воска.
- Бальзам Караваева (стоит 214 рублей). Состоит из смеси растительных экстрактов и плодов.
- Боро-плюс (стоит 115 рублей) – крем на натуральных компонентах. Быстро залечивает трещины при раздражении и восстанавливает клетки эпидермиса.
Живица Бальзам Караваева Боро плюс Ла-Кри
Народные средства
При грибковых и бактериальных поражениях кожи, вызывающих сильные опрелости, требуется комплексное лечение.
В остальных случаях для снятия неприятной симптоматики помогут народные средства, которые можно делать дома:
- шампунь смешивают с водкой в равных пропорциях и протирают полученным составом опрелостивпахууженщин или мужчин;
- смешивают ромашку аптечную, чистотел, череду, дубовую кору. 2 большие ложки фитосмеси запаривают в стакане кипятка. Полученным отваром протирают очаги поражения либо добавляют в ванночки;
- размешивают 50 г смальца, несколько капель масла чайного дерева, 0,5 маленькой ложки порошка тысячелистника, 5 капель сока алоэ. От воспаления кожи впахулечение проводят дважды за сутки после приема водных процедур.
Кандидоз крупных складок кожи дрожжевая опрелость
В этой статье вы узнаете, что такое кандидоз кожи, какие бывают разновидности этого заболевания, какие он поражает органы. А также, какие симптомы указывают на наличие кандидоза, как это заболевание лечится, и какую оно таит в себе опасность.
Кандидоз кожи – это поражение верхних покровов кожи, которые вызваны грибковой инфекцией Candida. Это заболевание проявляется в виде очагов поражения кожных покровов бледно-красного цвета с ярко выраженным отеком. Чаше всего процесс поражает такие участки кожи как: подмышечные и паховые области, межпальцевые промежутки и область под молочными железами у женщин. Точный диагноз может быть поставлен только в том случае, если берётся соскоб кожи, проводится лабораторное исследование, которое подтверждает наличие грибка Candida. Лечение осуществляется разными способами:
- местный;
- общий;
- применение противогрибковых препаратов.
Согласно данным всемирной организации здравоохранения, в последнее время отмечается рост заболеваемости грибковыми инфекциями, и кандидозом тоже. Этому недугу могут быть подвержены люди любого пола и возраста, независимо от места проживания и рабочих условий. Грибы Candida считаются условно патогенной флорой и присутствуют почти в каждом здоровом организме. Их переход в состояние, которое вызывает болезнь, может быть тревожным сигналом, говорящим о том, что с организмом не все в порядке.
Кандидоз считают эндогенной инфекцией, которая развивается как на поверхности кожи, так и в слизистой оболочке. Самым благоприятным местом для развития считается влажная среда, в которой, при некоторых обстоятельствах начинают развиваться и делиться дрожжевые грибки Candida. В маленькой концентрации эти микроорганизмы присутствуют в теле почти каждого здорового человека и располагаются в носоглотке, в ЖКТ и во влагалище. Прогрессирование инфекции может быть спровоцировано следующими внутренними факторами:
- заболевания желудочно-кишечного тракта;
- сахарный диабет и другие патологии эндокринной области;
- проводимые операции и постоперационная терапия;
- нехватка витаминов;
- интоксикация, вызванная алкоголем, наркотиками или химиотерапией;
- продолжительный прием антибиотиков;
- имунно-подавляющая терапия, которая проводится после трансплантации органов для понижения вероятности их отторжения;
- венерические заболевания и СПИД;
- аутоиммунные процессы в организме, вызванные как болезнью, так и приёмами препаратов.
Как правило, именно внутренние факторы могут спровоцировать появление кандидоза. Но в редких случаях внешние воздействия также могут послужить толчком для развития этой болезни. К ним относятся.
- Ношение чрезвычайно теплой одежды. Это может вызвать повышенное потоотделение, что в свою очередь создаст идеальную среду для размножения и развития Кандиды.
- Воздействие на кожу вредных веществ, в частности кислоты и щелочи.
- Микротравмы.
- Плохая гигиена.
Классификация кандидоза определяют по локализации процесса. Каждой разновидности этой болезни свойственны свои, специфические симптомы. Общим симптомом, который присущ всем типам кандидоза кожи, считается образование пузырьков, папул, которые сливаются в единое пятно, как правило, бледно красного цвета. Поверхность пятна может иметь блестящий оттенок, быть гладкой и с повышенной влажностью, сопровождаться зудом и жжением.
Или, как его называют по-научному – кандидозная онихия. Он возникает на поверхности ногтевой пластины. Пятна коричневого цвета, имеющие бурый оттенок появляются сперва у основания ногтя, а потом могут начать распределение по всей поверхности. Как следствие, ногтевая пластинка начинает шелушиться, истощаться или крошиться. Этой локализации кандидоза чаще всего подвержены женщины.
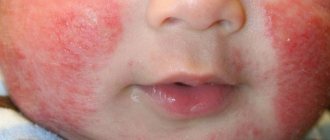
Это довольно редкая форма, при которой поражается кожа лица. На ней появляются пузырники, папулы, эрозии. Все это может сопровождаться сильным отеком. Такая локализация по большей части присуща детям, которые часто переносят инфекцию сами с одного пораженного участка на лицо.
При острой форме происходит покраснение кожи гениталий, отеки и характерные высыпания. А при хронической форме наблюдаются менее выраженные, но более разнообразные симптомы, в числе которых такие: жгучая боль, зуд в области половых органов, характерные выделения и неприятный запах.
У новорождённых может наблюдаться пеленочный кандидоз. Заражение может произойти через половые органы при рождении или в больнице. Кожа младенца более рыхлая и нежная, с меньшим количеством слоев. Благодаря этому грибки смогут легко проникнуть и распространится. Как правило, у младенцев в первую очередь поражаются такие участки кожи как внутренняя часть бедер, промежность и ягодицы.
При этой разновидности кандидоза появляются красные пятна коричневатого оттенка в области нижней части молочных желез, в паховой и бедренной областях, а также в складке между ягодиц у людей с избыточным весом или у младенцев.
Кандидозу могут быть подвержены лежачие пациенты, которым в течение долгого времени накладывают повязки или находящиеся в гипсе. В этом случае возникает опрелость, которая является идеальным местом для развития грибка.
Важно знать. Согласно статистическим данным, действительно эффективная противогрибковая терапия назначается только в 20-30% случая заболевания. Это объясняется тем, что многие люди поздно обращаются в больницу, не обращают внимания на симптомы или занимаются самолечением.
Верное лечение кандидоза может назначить только врач дерматолог, основываясь на данных клинических исследований и на анамнезе больного.
В процессе лечения кандидоза пациент должен придерживаться ряда принципов и соблюдать соответствующую диету.
- Ограничить себя в пище, в которой содержится большое количество углеводов. Так как углеводы – это питание для грибка.
- В процессе лечения желательно отказаться от курения и полностью исключить употребление спиртных напитков и наркотических средств.
- Ни в коем случае не заниматься самолечением.
- Тут же сообщать врачу в случае появления новых симптомов.
На настоящий момент существуют несколько разновидностей противогрибковых препаратов, каждая из которых имеет как свои преимущества, так и недостатки. Это – Тиазолы, Полиены, Имидазолы и прочие в виде обычного йода и гризеофульвина. Классификация препаратов помогает правильно подобрать лечение. Если препарат из одной группы оказался неэффективным, его заменяют на другой, но уже из следующей группы.
Наряду с противогрибковыми препаратами могут назначаться и другие методы лечения. Зачастую врач при кандидозе любой локализации советует применять иммуномодуляторы .
Особенно эффективным является сочетание двух видов лечения – противогрибковой и лазерной терапии. При большой степени распространённости противогрибковую терапию комбинируют с местным лечением.
Дозу препаратов, а также длительность курса может назначить только врач.
Среди обильного количества всевозможных препаратов, одним из самых эффективных и доступных на данный момент является Флуконазол, который относится к ряду Тиазолы.
Данный препарат может проникать почти во все участки тела, и потому его часто назначают как основное средство при любых локализациях кандидоза. Благодаря невысокой токсичности и отсутствия негативного действия на печень, это лекарство на первых порах лечения можно применять в ударных дозах. Кроме этого, флуконазол имеет тенденцию накапливаться в ороговевших клетках кожи, предупреждая тем самым рецидив болезни.
Этот препарат можно применять даже, не находясь под наблюдением врача, так как он практически не имеет побочных эффектов.
При неэффективности обычных средств используются более «мощные» противогрибковые препараты, которые способны уничтожить резистентные виды грибов. Они обладают не только высокой эффективностью, но также ярко выраженной степенью токсичности и массой противопоказаний. Применять эти средства, возможно только под наблюдением врача в стационарном режиме. Одним из таких лекарственных средств является Амфотерицин B, который широко используется в отечественной медицине в тяжелых случаях.
Важно знать. Даже если пациент начинает себя лучше чувствовать, и при этом исчезают все симптомы до окончания лечения, то это не говорит о том, что терапию можно завершить. Ведь при неоконченном лечении может возникнуть рецидив болезни, который, как правило, вылечить уже намного труднее.
Пациентов, с легкой формой кандидоза, как правило, не госпитализирует, а предлагают проводить лекарственную терапию дома. В этом случае больной должен точно выполнять все указания врача и принимать лекарства строго по схеме, расписанной доктором.
В случае преодоления заболевания, необходимо соблюдать и ряд профилактических мер, в числе которых содержание кожных покровов в чистоте, обработка проблемных участков специальными кремами и мазями и урезание из рациона углеводсодержащих продуктов.
Обратите внимание. Согласно теории, которую выдвинул итальянский профессор Симончини, грибок Candida, может вызвать онкологический процесс. Поэтому, подстраховки ради, при первых же симптомах, следует незамедлительно обращаться к врачу для своевременного лечения.
Народная медицина также готова предложить пару эффективных методов лечения кандидоза.
- Берем 4 лимона, 50 грамм чеснока, пол литра кипяченой воды и 10-15 капель экстракта, полученного из зерен грейпфрута. Все это сбиваем с помощью миксера до образования массы, похожей на кашицу. В течение суток даем раствору настоятся, периодически его помешивая. После чего переливаем в стерилизованную банку и храним в холодильнике. Принимаем 2 раза в сутки по 50 грамм.
- Берем чайную ложку сухих листков шалфея, цветы календулы и ромашки, тысячелистник. Заливаем травяную смесь литром кипятка. И даем ей настоятся в течение 30 минут. Полученный отвар можно применять в качестве аппликаций, полосканий и прочих обработок пораженных участков.
Кандидоз кожи как болезнь, может поражать не только кожу, но и другие органы, и вызвать осложнения, в виде заболевая печени, почечной недостаточности и заболевания пищеварительного тракта.
В целях профилактики необходимо придерживаться здорового питания и стараться побольше употреблять в пищу обезжиренного йогурта, чеснока, меда, перца, ягод брусники и масла чайного дерева. Основным же направлением в профилактике кандидоза кожи считается создание таких условий, при которых грибки не смогут развиваться. В этом случае основными профилактическим методами являются такие как:
- ежедневное употребление кисломолочных продуктов, благодаря которым предупреждается дисбактериоз;
- ограничение сладкого;
- соблюдение всех необходимых мер личной гигиены;
- необходимость отказаться от использования мыла с антибактериальным эффектом, так как оно способно нарушить естественную микрофлору;
- отказ от приема антибиотиков или их применение только по назначению врача.
При ведении здорового образа жизни, при употреблении, в пищу только натуральных продуктов снимается не только риск развития кандидоза, но и многих других болезней. Помните об этом, и тогда походы по больницам будут в вашей жизни очень редким явлением.
По материалам pokozhe.ru
Кандидоз кожных складок – это воспалительное заболевание, вызванное условно патогенными микроорганизмами Candida Albicans. Инфицирование происходит при непосредственном контакте с зараженной окружающей средой или предметами личного пользования (полотенца, обувь, нижнее белье). Однако, грибки могут вызывать кандидоз только у людей, склонных к данной болезни.
Кандидоз кожных складок локализуется в специфических местах, предрасположенных к этой патологии:
- область паха;
- внутренняя поверхность бедер (изменения являются двусторонними, но зачастую на одной стороне эпидермис поражен больше, пятно может распространяться вверх на ягодицы или живот);
- ягодичная складка и зона вокруг заднего прохода;
- область под грудью (у женщин);
- подмышки;
- межпальцевые пространства;
- кожные складки на животе у тучных людей.
Особенностью этих зон является повышенная влажность (из-за активного потоотделения и плохого контакта с воздухом).
Грибы рода Candida присутствуют повсюду в окружающей нас среде. В то же время, не каждый человек страдает от дрожжевых инфекций. К ним наиболее восприимчивы определенные социальные группы, — люди, страдающие от недоедания, дефицита витаминов, хронических заболеваний, а также лица, пренебрегающими правилами личной гигиены. Серьезным отягчающим фактором считаются иммунодефицитные состояния — как врожденные, так и приобретенные, например, СПИД.
Другие причины кандидозной инфекции:
- длительное применение антибиотиков;
- ожирение, особенно вместе с отсутствием надлежащей гигиены;
- повышенная потливость;
- беременность;
- гормональные нарушения;
- приём стероидов;
- химиотерапия;
- злоупотребление алкоголем или наркотиками;
- процедуры имплантации инородного тела (протезы, искусственные клапаны сердца).
Определенный образ жизни также несет риск заражения. Люди, практикующие занятие спортом, отдых в бассейнах, саунах или других местах с общественными душевыми кабинами, особенно уязвимы к инфекции. Развитию болезни также способствует работа во влажных условиях (под риск попадают уборщики, повара, сотрудники автомоек и т. д).
Болезнь проявляется так называемыми кандидозными опрелостями, которые обычно превышают площадь взаимного прилегания складок кожи. Первоначально эти опрелости имеют матовую бледную поверхность. В дальнейшем эпидермис в данном месте начинает шелушиться, кожа приобретает темно-красный цвет с глянцевой и слегка влажной поверхностью. Очаги поражения отграничены от здоровой ткани отслоившимся эпидермисом белого цвета. Характерным признаком является появление вблизи от главного поражения небольших круглых эритематозных очагов. Они могут быть покрыты чешуйками или волдырями. Эти изменения сопровождаются зудом различной степени тяжести.
Кандидоз кожных складок под грудью
Помимо физиологических симптомов, часто больной человек испытывает психологический дискомфорт и даже сильный стресс (особенно в тех случаях, когда недуг поражает руки и другие открытые участки кожи).
- Кандидоз в ягодичных складках и анальной области — наиболее распространенная и стойкая к лечению форма. Типичные клинические симптомы сопровождаются сильным зудом. Пациент, расцарапывая больные места, может занести вторичную бактериальную суперинфекцию.
- Урогенитальная форма – часто сопровождается баланопоститом у мужчин или вульвовагинитом у женщин. На фоне эритемы кожа половых органов покрывается мелкими пузырями, которые после разрушения превращаются в кровоточащие эрозии. Из них сочится серозная секреция со специфическим запахом. При вторичном бактериальном инфицировании в области гениталий может развиться болезненное гнойное воспаление с отеком лимфатических узлов.
- Хейлит и кандидоз уголков рта – сопровождается воспалением и отеком губ, наслоением чешуек, отшелушиванием кожи, и даже глубокими трещинами внутри складок губ и в уголках рта.
- Кандидозные опрелости между пальцами — в дополнение к появлению красных пятен с глянцевой поверхностью эта форма характеризуется болезненными трещинами в глубине кладок и мелкими пузырьками. Эти изменения выходят за пределы адгезии кожных складок, они распространяются на тыльную поверхность стопы или ладони, создавая пятно в форме треугольника.
Кандидозные опрелости между пальцами
Диагноз обычно ставится на основании клинических симптомов, однако иногда есть необходимость проводить микологическое и микроскопическое исследование фрагментов, взятых из кожи или слизистых оболочек пациента. Дрожжевую инфекцию следует дифференцировать от следующих заболеваний:
- грибковые поражения, вызванные дерматофитами;
- бактериальная инфекция;
- псориаз.
Окончательный диагноз подтвердит только лабораторный микологический анализ.
В большинстве случаев достаточно местного лечения с использованием производных имидазола или полиеноловых противогрибковых антибиотиков:
Эти препараты наносятся в виде мазей, спреев или суспензий на пораженные зоны несколько раз в день.
Хронические или сложно протекающие формы в дополнение к средствам местного лечения требуют применения пероральных лекарств, таких как Флуконазол, Вориконазол , а иногда и Кетоконазол (первые два препарата более эффективны и дают меньше побочных эффектов). Пациент должен обрабатывать поражения красителями (бриллиантовый зеленый, йод, эозин) и принимать большие дозы витамина В. Важно также соблюдать правила личной гигиены, избегать стрессов и переохлаждений.
Хорошим дополнением к традиционной фармакотерапии станет народная медицина. Она базируется на применении натуральных средств, которые убивают дрожжевые микроорганизмы и стимулируют заживление эпидермиса. Знахари рекомендуют делать компрессы из соды, масла чайного дерева, смолы сосновых деревьев, березового дегтя и травяных настоев (на основе чистотела, ромашки, луговой герани, шалфея, молочая, виноградных листьев). Полезно также принимать внутрь средства, которые повышают общую сопротивляемость организма к инфекциям (чай из эхинацеи, продукты пчеловодства, майскую крапиву, ягоды боярышника и пр.).
К сожалению, часто кандидозные инфекции имеют хроническое течение и склонность к рецидивам, несмотря на качественную терапию. Поэтому пациент должен регулярно посещать доктора и делать микологические анализы.
Если больной будет игнорировать свою проблему, со временем она может перерасти в системный кандидоз (заболевание внутренних органов, представляющее серьезную угрозу для жизни человека и требующее длительного лечения).
Грибковые инфекции являются одной из самых распространенных проблем цивилизации. Они тяжело поддаются лечению и приносят много хлопот в повседневной жизни. Мы рекомендуем проводить грамотную профилактику, чтобы не стать жертвой кандидоза. Для этого выполняйте следующие рекомендации:
- носите свободную одежду, изготовленную из хлопка или специального синтетического материала, хорошо испаряющего влагу;
- тщательно высушивайте кожные складки после принятия водных процедур;
- обрабатывайте детской присыпкой места, склонные к потению;
- не носите одежду, которой пользовались другие люди;
- не используйте чужие полотенца, потому что на них могут находиться грибки;
- не ходите босиком в общественных местах (бассейн, сауна, примерочные кабины в магазинах).
При первых тревожных симптомах обращайтесь к врачу, ведь данную болезнь легче лечить на ранних стадиях.
По материалам medictime.ru
Патологическое воздействие условно-патогенного дрожжеподобного грибка Кандида на кожные покровы вызывает кандидоз кожи.
Грибок кандида, в большинстве случаев наблюдается у людей на слизистой оболочке ротовой полости, наружных половых органах, в кишечнике и участках кожи, окружаемых естественные отверстия тела человека. Обычно, патогенные свойства этих микроорганизмов ничем себя не обнаруживают. Но ослабление иммунной защиты организма вызывает активизацию и стремительное размножение микроорганизмов.
Кожный кандидоз возникает при:
- заболеваниях желудка (колите, гастрите, язвах);
- нарушенных обменных процессах, проявившихся вследствие сахарного диабета, избыточного веса, эндокринопатии;
- недостатке витаминов;
- заболеваниях, приводящих к истощению организма (раковых опухолях, лекойзах);
- операциях, гемосорбции, гемодиализе, частом использовании катетеров;
- недостаточном применении антисептиков во время медицинских манипуляций;
- хронических инфекционных заболеваниях (туберкулезе);
- нарушении кровообращения в конечностях;
- нейроциркуляторной дистонии, вызванной повышенным потоотделением;
- васкулитах на аллергической почве;
- иммуно-дефицитных состояниях (синдроме Дауна, СПИДе);
- интоксикациях в хронической форме, присущим алкоголикам и наркоманам;
- длительном приеме некоторых лекарственных препаратов (антибиотиков, транквилизаторов и другие).
Кандидоз кожи и слизистых оболочек может вызываться внешними факторами:
- высокой температурой и влажностью воздуха;
- ношением слишком теплой или тесной одежды;
- воздействием на кожный покров или слизистую оболочку химикатов (кислоты, щелочи, цемента и прочего);
- повышенным содержанием в окружающей среде спор грибка (при обработке овощей, изготовлении лекарств);
- ненадлежащей гигиеной;
- ионизирующим облучением;
- травмами кожи.
Молочница на коже имеет достаточно разнообразные симптомы, которые обусловлены локализацией на теле человека.
Кандидозная заеда. Напоминает стрептококковую инфекцию и выражается на уголках рта при глубоких складках вокруг них или заниженном прикусе. Постоянная мацерация этих участков приводит к появлению на них белого налета, который при снятии оставляет эрозированную поверхность красного цвета.
Кандидозный хейлит. Кандида поражает губную кайму, в результате чего возникают их гиперемирование, отечность. Возможно появление пластинчатых чешуек и серозных корочек, трещин. Иногда беспокоят чувство жжения и боль.
Дрожжевая опрелость (кандидоз крупных складок). Влажные, четко ограниченные пурпурные пятна окружает творожистый налет. Кандидоз складок кожи выражен между ягодиц, в пахово-бедренных и подмышечных складках. Поражается дерма на складках живота и под молочными железами. Поражение кожных складок чаще происходит у детей грудного возраста и людей с избыточным весом.
Межпальцевые дрожжевые эрозии. Происходит поражение областей между пальцами на конечности. Кожа принимает ярко-красный цвет с эрозией в центре со скудными серозными выделениями.
Дрожжевая паронихия. Кандида воздействует на ногтевой валик, который начинает краснеть и припухать, если на него слегка надавить, появляется гной. При несвоевременном лечении, может инфицироваться и деформироваться ноготь. Ноготь — это же не кожа
Кандидоз ладоней. Обычно сопровождает кандидоз кожи между пальцами, касается и ногтей. Отдельно стоит поговорить про молочницу на ногтях. Кандидоз кожи рук проявляется в двух формах:
- Везикуло-пустулезной, появляющейся в результате частой мацерации кожных покровов (при стирке белья, обработке овощей и так далее). Пораженные участки краснеют, отекают, на них наблюдается появление кольцевидного или гирляндообразного шелушения, мелких поверхностных пузырьков и пустул.
- При гиперкератотической форме происходит утолщение рогового слоя ладоней, кожные борозды приобретают буроватый цвет. Возникает на фоне дрожжевой паронихии.
Кандидоз гладкой кожи, также кандидоз кожи лица наступает вследствие распространения заболеваний из складочных областей и слизистой оболочки. На пораженной гиперемированной области образуются обильные мелкие пузырьки, после вскрытия которых, проявляются розово-красные эрозийные участки.
Кандидоз сосков. Заболевание возникает у женщин в период лактации. Кожные покровы вокруг соска краснеют, покрываются белесыми чешуйками, которые окружает беловатый роговой слой. Есть риск появления трещин.
Кандидозный баланопостит. Кандидоз кожи половых органов у мужчин характеризуется медленным и малозаметным развитием, в течение которого появляются крошкообразные наслоения, небольшие гнойники, со временем трансформирующиеся в белые эрозийные участки. Наблюдается чувства жжения и зуд.
Повязочный кандидоз. Наблюдается под повязкой или при длительном соприкосновении участков кожи с постельным бельем при длительных заболеваниях.
Хронический кожно-слизистый кандидоз. Тяжелая форма заболевания, характеризующаяся группой синдромов, присущих различным формам кандидоза.
Кандидоаллергия кожи – аллергическая реакция организма на грибки рода Кандида. Аллергические очаги не содержат данных микроорганизмов и проявляются в виде: дерматита, крапивницы, стоматита, конъюнктивита, ринита, ларингита. Кандидоаллергия проходит после результативного лечения кандидоза.
Диагностика кандидоза кожи не может быть самостоятельной. Опытный доктор визуально определит заболевание и назначит необходимые исследования, которые включат в себя:
- соскоб с пораженных участков кожи;
- ПЦР (полимеразная цепная реакция) – диагностику;
- ИФА (иммуноферментный анализ);
В некоторых случаях специалисты прибегают к клиническому анализу крови, мочи и иммунограмме, а также к дифференциальной диагностике при подозрении на псориаз, дерматит, герпес и другие.
Кандидоз кожи подразумевает лечение комплексного характера, которое направлено на:
- Уничтожение возбудителей. Основано на местном лечении антимикотиками и антисептиками, которые выпускаются в виде спиртовых или водных растворов, кремов, мазей и паст. Наиболее распространенные из них: метиленовая 2–3% синька, 1% раствор зеленки, раствор Кастеллани. Используются любые противогрибковые кремы и мази, которые содержат борную кислоту (10%). Хорошим эффектом обладают растворы резорцина (2%), риванола (0,1%) и нитрата серебра (0,25%). Средства наружного применения необходимо использовать до исчезновения симптомов кандидоза и еще одну неделю.
- Борьбу с эндогенным источником возбудителей в желудочно-кишечном тракте и мочеполовой системе. Лечение осуществляется с применением лекарственных средств как перорально, так и другими способами (спринцевание, свечи от кандидоза). Распространенными препаратами являются: Нистатин, Флуконазол, Итраконазол, Кетоконазол.
- Лечение сопутствующих заболеваний, которыми был вызван кандидоз кожи.
- Укрепление иммунной защиты. Назначают витамины В2, В6, К2, РР, С и другие.
- Соблюдение диеты.
- Коррекцию внешних факторов, спровоцировавших заболевание (использование перчаток при мытье посуды, улучшение гигиенических мероприятий).
Некоторые травы обладают иммуноукрепляющими, заживляющими, противовоспалительными, противозудными, бактерицидными свойствами, которые необходимы при лечении кандидоза. К ним относят: ромашку, череду, календулу, зверобой, можжевельник и другие.
- Лекарственный настой готовят следующим образом: 1–3 ст. ложки лекарственных трав (растения выбираются одно или несколько в зависимости от желаемого эффекта) заливают 1 л. кипятка, настаивают 2–3 часа. Затем процеживают и применяют во внутрь, делают компрессы на пораженные участки кожи, используют в качестве средств для ванночек.
- Смешивают измельченные листья мяты и соль. Полученную смесь накладывают на пораженную Кандидой кожу на 45–60 минут.
- Гречневую крупу (1 стакан) всыпают в кипящую воду (3 стакана), кипятят 10 минут. Полученный отвар сливают и охлаждают. Пораженные области протирают средством 2-3 раза в день.
Все рецепты применяются до исчезновения симптомов заболевания. Если народные средства не помогают — необходима обязательная встреча с врачом.
Диета при кандидозе кожи предусматривает уменьшение употребления продуктов, содержащих значительное количество сахара. Алкогольные и газированные напитки должны полностью исключиться из меню. Не следует налегать на маринады и пищу, содержащую уксус. Желательно отказаться от кофе и крепкого чая. Жирная, копченая и острая пища полностью противопоказана. Придется отказаться от молока.
При кандидозе полезно употребление:
- натуральных молочных продуктов (йогурты, творог, кефир);
- овощей в свежем виде или обработанных при помощи тушения;
- зелени (петрушка, укроп, чеснок);
- субпродуктов (печень, почки);
- морских продуктов;
- жиров растительного происхождения (масло льна и оливковое);
- кисло-сладких фруктов и ягод (слива, зеленые яблоки, облепиха, клюква, черника);
- каш (овсянка, рисовая, пшенная, гречневая);
- цитрусовых;
- продуктов, способных затормаживать развитие грибка (прополис, красный перец).
Обычно кандидоз кожи проходит самостоятельно и без осложнений. Это не означает, что с заболеванием не надо бороться. При несвоевременном или неэффективном лечении возможен переход кандидоза кожи в хроническую форму, что будет способствовать проникновению грибка в более глубокие ткани и возникновению патологических процессов. При попадании в кровь микроорганизм может вызвать кровотечения и тяжелые аллергические реакции.
Кандидозный баланопостит может привести к нарушению репродуктивных функций у мужчин.
Для предотвращения возникновения кандидоза кожи необходимо соблюдать следующие правила:
- Проводить мероприятия по укреплению иммунитета (занятия спортом, прогулки, употребление в пищу полезных для организма продуктов питания).
- Устранить влияния внешних факторов, которые способствуют появлению кандидоза.
- Излечить заболевания, которые приводят к снижению иммунитета и, как следствие, к кандидозу.
- Соблюдать правила гигиены.
- Избегать случайных половых связей.
- Носить соответствующую одежду (слишком теплые, тесные или синтетические вещи могут способствовать появлению кандидоза кожи).
- Не употреблять без надобности антибиотики и другие лекарственные средства.
К каким докторам обращаться при кандидозе кожи?
Кандидоз кожи лечит врач-дерматолог. Возможна также помощь миколога, однако такое обращение может вызвать трудность, вследствие малого количества врачей данной специализации.
Да, кандидоз кожи заразен. Подхватить заболевание можно при плохом иммунитете как от больных кандидозом, так и от носителей микроорганизмов.
По материалам parazitoved.ru
Лечение осложненных раздражений
Мазевые и кремовые средства от опрелостей у людей с запущенной стадией болезни не применяют. Они чрезмерно увлажняют эпидермис, создавая на нем защитную пленку. Благодаря такой пленке на начальных этапах воспаления можно купировать его проявления, устранить зуд и жжение. Но при отягощенном состоянии защитный барьер будет мешать проникновению лекарственных компонентов, которые необходимы для уничтожения патогенной флоры.
Как избавиться от проблемы на этом этапе? Больному назначают антибиотики, антимикотики, антигистаминные средства, учитывая причину патологического процесса и индивидуальные особенности. Дополнительно применяют иммуномодуляторы, витаминные и минеральные комплексы.
Местное лечение проводят при помощи примочек. Обрабатывать очаги поражения можно нитратом серебра 25% или 1% танина. Как только гнойнички и язвы сойдут с кожи, используют мази на основе цинка.
Что вызывает воспаление детской кожи
Причинами опрелостей у детей становятся такие факторы, как:
- Воздействие остатков мочи и кала.
- Повышенная температура в помещении, где находятся малыши.
- Неправильный уход за кожным покровом.
- Тело плохо вытирается полотенцем после принятия водных процедур.
- Появление в рационе нового продукта питания.
- Взаимодействие кожи с одеждой, пеленками, подгузниками.
- Излишнее укутывание малыша с целью защиты от простуды.
- Инфекция, например, кандидоз, поражающий слизистую рта и дерму области заднего прохода.
- Диарея – жидкий стул обладает повышенной кислотностью, разъедая нежную кожу.
- Один из компонентов памперсов.
- Лечение с помощью антибиотиков матери или ребенка.
- Индивидуальные особенности организма.
Частыми бывают опрелости у светлокожих детей, потому что кожа у них более чувствительная и активно реагирует на любой раздражитель.
Профилактика
Избежать появления опрелости у взрослых в интимных местах, а также на других участках тела помогут такие рекомендации:
- ежедневный прием водных процедур. Хорошо действует на покровы контрастный душ;
- избегание перегрева;
- своевременная и регулярная смена нательного белья.
Необходимо принимать витаминные и минеральные комплексы для поддержки иммунитета, избегать гиподинамии, своевременно пролечивать инфекционные и вирусные заболевания, держать тело в сухости и чистоте, правильно питаться, чтобы не столкнуться с ожирением. При появлении опрелости у пожилых, больных людей нужно принять всевозможные меры по устранению очага. Красные участки посыпать детской присыпкой или тальком, пользоваться заживляющими кремами на легкой текстуре. Диабетикам следует тщательно следить за состоянием кожи и не пренебрегать правилами личной гигиены.
Народные средства
Домашнее лечение способствует заживлению и профилактике опрелостей. Однако лучше не использовать самостоятельно приготовленные отвары и настои, если у больного есть склонность к аллергическим реакциям.
Эвкалипт, ромашка
Залить 2 ст. ложки сушеного сырья стаканом воды, горячей, но не кипятка. Выдержать на водяной бане в течение 10 минут, не доводить до закипания. Наносить на пораженные зоны дважды в день.
Череда, тысячелистник
Настой трав готовится в смеси или по отдельности. Дозировка 1ст. л. /1 стакан жидкости. Протирать воспаленные места. Принимают внутрь по полстакана раз в сутки.
Дубовая кора
Измельченное сырье можно использовать как присыпку для опрелостей. Благодаря вяжущим свойствам растения, его применяют для ножных ванночек. Средство заваривают в горячей воде (из расчета 2 ст. л. /на 1 литр жидкости), настаивают 2 часа, затем выливают в тазик, доводя объем до 5 л. Парят промежутки между пальцами 20-30 минут.
Ванна с корой дуба хорошо снимает симптоматику, уменьшая гиперемию и раздражение.