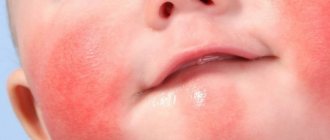
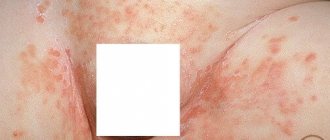
Что такое мокнущий дерматит у детей
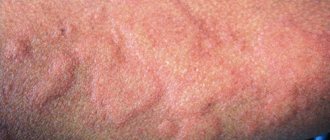
Отличительной особенностью данного типа дерматита является тот факт, что очаг воспаления постоянно влажный, появляющиеся трещинки или язвы наполняются гноем, что осложняет процесс течения болезни и ее лечение.
Мокнущий дерматит у детей бывает нескольких типов. Очаги локализации разные для каждой возрастной группы.
По возрасту мокнущий дерматит делится:
- Груднички и дети до 2 лет. Зоны поражения — лицо, локтевые и коленные сгибы, изредка тело.
- Дети от 3 до 12 лет — шея, сгибы конечностей, кисти рук с тыльной стороны.
- Подростки с 13 до 18 лет — лицо, шея, складки естественного характера.
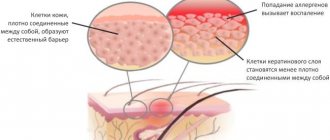
Не стоит путать дерматит этого вида с экземой, которая поражает только поверхность кожи. Мокнущий дерматит (фото см. далее) вызывает отек из-за воспаления кожи в глубоких слоях.
Дерматит на руках фото
Дерматит ладоней. Фото 1.
Дерматит тыльной стороны кисти. Фото 2.
Дерматит на руках. Фото 3.
Дерматит на руках. Фото 4.
Причины появления дерматита: контакт с агрессивной химической средой.
Длительное нахождение при низком температурном режиме
Дерматит на руках – это не только физическая, но и косметическая проблема. Большую часть времени руки видят посторонние люди, которые могут реагировать на сыпь, папулы и расчесы совершенно по-разному. Переживания и психологический дискомфорт пациента усугубляют течение болезни. По статистике, группу риска составляют женщины, живущие в больших городах, однако дерматит на руках может появиться у любого человека вне зависимости от пола, возраста, и образа жизни.
Помимо психических факторов лечение дерматита на руках затрудняет даже гигиена и контакт с окружающей средой: с воздухом (который может быть пыльным, сухим и т. д.), чистящими средствами, водой, различными поверхностями, порой загрязненными. Именно поэтому дерматит называют болезнью цивилизации: развитие промышленности, появление новых средств бытовой химии привело к тому, что человек постоянно сталкивается с новыми видами чистящих, моющих, красящих, клеящих средств. Даже правила гигиены, столь необходимые в современном городе, могут сослужить плохую службу пациенту с дерматитом на руках. Общественные и домашние туалеты, деньги, ручки дверей и поручни – контакт с этими объектами, во-первых, повышает риск инфицирования больной кожи, а во-вторых, делает необходимым частое мытье рук, что приводит к пересыханию, шелушению, растрескиванию кожного покрова.
Через ранки, образовавшиеся на месте расчесов или лопнувшей пересохшей кожи, в кровь может проникнуть инфекция. В свою очередь это может привести к тяжелым последствиям для организма, вплоть до общего падения иммунитета и распространения дерматита на другие участки тела.
Причины заболевания
Появление мокнущего дерматита у детей может быть вызвано причинами внешнего и внутреннего характера. К ним относятся:
- Проблемы в работе ЖКТ. Болезнь возникает из-за недостаточного расщепления фрагментов пищи. Такой мокнущий дерматит у грудничка встречается чаще всего, что связано с несовершенством развития пищеварительной системы.
- Аллергия на пищевые продукты или химические и медикаментозные средства. Например, мокнущий атопический дерматит встречается чаще у маленьких деток, питающихся материнским молоком.
- Наличие в организме бактериальной инфекции провоцирует появление дерматита с образованием пузырьков с гноем.
- Патологии почек и печени, а также сбои в работе поджелудочной железы встречаются как причина дерматита у детей реже всего.
Детский иммунитет, ослабленный каким-либо заболеванием или прорезыванием зубов, может стать причиной развития мокнущего дерматита.
Противозудные мази
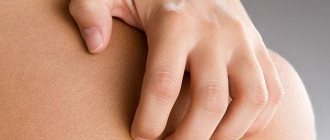
Дерматит всегда сопровождается зудом. Он может быть различной степени выраженности. При интенсивном зуде больные становятся нервозные, теряют покой и сон. Стрессы только усугубляют течение дерматита
Поэтому в таких ситуациях важно облегчить состояние пациентов с помощью противозудных препаратов
С этой целью применяют наружные антигистаминные средства (Фенистил гель от дерматита), ингибиторы кальциневрина (Протопик, Элидел). Эти препараты купируют явления воспаления, оказывают анестезирующее действие, тем самым уменьшая кожный зуд. Схожим действием обладает и мазь от дерматита на коже на основе ментола (Бороментол, Меновазан). Она охлаждает и успокаивает воспаленные кожные покровы, уменьшает чувствительность рецепторов, в результате чего пораженная область на какое-то время перестает чесаться.
Как уже указывалось выше, гормональная противозудная мазь при дерматите обладает более быстрым и эффективным действием. Но все же начинать лечение лучше с негормональных мазей из-за низкого риска побочных эффектов и небольшого перечня противопоказаний.
Лечение себорейного поражения кожи
Основная мазь от себорейного дерматита – противогрибковая: «Кетоконазол», «Низорал», «Себозол», «Низорекс», «Микозорал».
Пораженную кожу рекомендуется обрабатывать кераторегулирующими средствами (например, «Мустела Стелакер»). В особых случаях добавляют пасту «Сульсена», гидрокортизоновую мазь, но предпочтение в лечении данного вида дерматита отдается физиотерапевтическим методам.
Средства при атопическом дерматите
Терапия при атопическом дерматите начинается с использования негормональных средств. Это Гистан, Фенистил, Эплан, Радевит. Если в течение нескольких дней выраженность клинических проявлений не снижается, терапевтическая схема корректируется.
Она пополняется гормональными средствами:
- Кутивейтом;
- Акридермом;
- Моматом;
- Белодермом;
- Целестодермом.
Дешевые мази от дерматита (Преднизолон, Гидрокортизон) эффективны только при незначительных высыпаниях. Папулы, везикулы, пузыри удается устранить обычно дорогостоящими средствами, например, Кутивейт.
После исчезновения высыпания больным назначаются средства с декспантенолом для ускоренной регенерации кожи. Если течение патологии осложнено инфекцией, рекомендовано применение препаратов с комбинированным составом — Акридерм ГК, Тридерм.
Симптоматика
Проявление заболевания также связано с возрастными группами детей:
- У грудничков и деток до 3 лет болезнь начинается с появления мокнущих пятен, которые затем подсыхают до корочки. Для этой группы характерны сухость кожи, ее шелушение и сильный зуд. Если образуются пузырьки, то они чаще всего лопаются.
- Дети 3-12 лет болеют дольше, чем малыши, даже несмотря на проводимое лечение. Характеризуется дерматит отеком кожных покровов, шелушением и гиперемией. Могут появляться очень болезненные трещинки на месте поражения. После выздоровления нередко на коже остаются темные пятнышки, которые через несколько месяцев проходят без следа.
- Подростки 13-18 лет. Болезнь может внезапно начаться и также неожиданно закончиться. В стадии обострения поражаются большие участки тела.
При наличии одного или нескольких симптомов лучше обратиться к врачу за постановкой точного диагноза, особенно это касается грудных детей.
Простой контактный дерматит
Простой контактный дерматит — воспалительная реакция кожи, возникающая в ответ на прямое воздействие раздражающих веществ (щелочей, кислот, моющих средств, растворителей, хлорной извести и т. п.). Симптомы заболевания зависят от силы и характера воздействия.
Это может быть покраснение кожи, сухость и трещины, отек, образование пузырей или покрытых струпом изъязвлений. Диагностика простого контактного дерматита и его дифференцировка от других дерматитов основана на выявлении связи возникновения заболевания с воздействием на кожу пораженной области химического вещества.
Лечение заключается в устранении причинного фактора, местном применении глюкокортикоидов, противовоспалительных, заживляющих и антибактериальных средств.
Наряду с простым контактным дерматитом в группу контактных дерматитов входит аллергический контактный дерматит. Однако в дерматологической практике он встречается реже.
Простой контактный дерматит представляет собой реакцию на непосредственное воздействие раздражителя и возникает при первом же контакте с ним.
Аллергический вариант контактного дерматита обусловлен аллергической реакцией замедленного типа и развивается при неоднократном воздействии аллергена.
Простой контактный дерматит
Клиническая дерматология выделяет острые и хронические формы простого контактного дерматита. В зависимости от характера вещества, воздействующего на кожу, и индивидуальных особенностей проницаемости эпидермиса может развиться один из трех вариантов острого контактного дерматита: эритематозный, буллезный или некротический.
Эритематозный дерматит проявляется покраснением и отеком контактировавшего с раздражителем участка кожи. Болезненность и зуд выражены слабо. Возможна сухость кожи и появление на ней трещин.
Буллезный вариант простого контактного дерматита представлен пузырями различного размера, наполненными прозрачной жидкостью. Пузыри появляются на гиперемированном фоне и лопаются с образованием эрозий.
Характерна болезненность, чувство жара или жжения.
Хроническая форма простого контактного дерматита развивается при многократном воздействии слабого раздражителя. Наиболее часто поражается кожа рук. Заболевание, как правило, связано с использованием средств бытовой химии или профессиональной деятельностью.
Хронический дерматит характеризуется усилением рисунка кожи, застойной гиперемией, инфильтрацией, сухостью кожи и гиперкератозом. В некоторых случаях наблюдаются атрофические процессы в коже. Субъективные ощущения слабо выражены и мало беспокоят больного.
Диагноз простого контактного дерматита устанавливается дерматологом по характерным клиническим проявлениям и четко прослеживающейся связи возникновения симптомов с воздействием на кожу раздражающего вещества.
Появление признаков гнойного воспаления говорит о инфицированности места поражения и является показанием для бакпосева отделяемого с обязательным составлением антибиотикограммы.
Гистологическое исследование образца пораженной кожи выявляет внутри верхних слоев эпидермиса пузыри, содержащие скопления нейтрофилов. При хроническом простом контактном дерматите наблюдается акантоз, гиперкератоз, расширение и удлинение дермальных сосочков.
Основной принцип лечения — это определение и устранение причины появления простого контактного дерматита. Эритематозный дерматит обычно не требует лечения и самостоятельно проходит при устранении причинного фактора.
Для профилактики вторичного инфицирования смазывают область пузырей раствором перманганата калия или анилиновых красителей. В лечении некротического дерматита применяют заживляющие мази.
В тяжелых случаях острого простого контактного дерматита возможно местное применение глюкокортикоидных мазей и системное назначение малых доз кортикостероидов.
Присоединение вторичной инфекции является показанием для проведения антибиотикотерапии.
Диагностика
На начальном этапе заболевания диагностика очень важна. Необходимо сразу же показать ребенка педиатру, который посоветует какие-либо меры по облегчению симптоматики дерматита и направит на прием к аллергологу.
Врач-аллерголог назначит необходимые анализы для уточнения причины дерматита. Чаще всего это анализ крови на определение уровня эозинофилов и присутствия IgE. Эти два показателя являются основными для установления аллергического происхождения дерматита.
После этого ребенка должен осмотреть детский дерматолог и взять соскобы с ранок на предмет микотического поражения.
Когда результаты всех анализов будут известны, педиатр определит тип болезни и назначит соответствующее лечение.
Дерматит на ногах. Лечение
Вами обнаружен дерматит на стопах ног. Лечение надлежит начинать прямо сейчас, причем мы не предлагаем сразу же приступить к самолечению, вооружившись тезисами и рекомендациями из нашей статьи.
Эта статья носить только ознакомительный характер, чтобы вы понимали, как можно заметить у себя на ступнях болезнь на этапе зарождения и не падали в обморок, поняв, что ногу отрезать вам не станут.
Но вот пробовать лечить самостоятельно, без консультации профессионала, мы не то, что не советуем, мы запрещаем вам этим заниматься! Осмотрев стопу, доктор сможет сделать диагноз и только после этого пропишет необходимый курс лечения.
Не стоит также прислушиваться к знакомым и близким, которые скажут вам, что у них это уже было, и они лечили такими-то препаратами. Лечение было коротким и легким.
Запомните, каждый пациент индивидуален, и курс лечения ему надлежит индивидуальное. То, что помогло вашей подруге, может только навредить вам. И наоборот, то, что не помогало вашему родственнику, может стать прекрасным лекарством для вас.
По большей части для диагностики пользуются:
- Кровяными анализами: биохимическим и общим;
- Кожными соскобами с пораженных участков;
- Иммунологической пробой для определения аллергенов, в случае с аллергическими высыпками.
После того, как результаты получены и обработаны в лабораторных условиях, доктор может приступать к назначению курса лечения, который может состоять не только из лекарств. Обычно лечение состоит из:
- Диеты. Пациент должен отказаться от поедания круп, помидоров, специй, шоколадосмодержащей пищи, меда, копченых продуктов, морепродуктов.
- Прекращения соприкасания с аллергеном. Вы можете лишиться возможности ношения определенной обуви, синтетики или драгоценностей. Если раздражителем является какое-либо химическое вещество, его необходимо заменить иным.
- Прописывания салицилового вазелина чтобы устранить воспаления и сухости. Он наносится 2 р./сутки (легкий слой на воспаление). Также используется лечение дерматита на ногах мазями.
- Приема антигистаминов таблетированных как основной терапии (Эриуса, Тавегила, Зодака и др.). Главным образом назначается двухразовый прием.
- Прописывания мази на основе гормонов (кортикостероида), которая прописывается исключительно при сильном зудении стоп и появлении пузырьков. Возможно назначение Элидела или Адвантана, которые также наносятся очень тонко и только на зудящие места. Длительность курса – не более 5 суток.
- Аутогемотерапии и приема витаминов для восстановления иммунной системы.
Еще раз напоминаем, что статья – это всего лишь ознакомительный обзор. Цените свое здоровье и не пытайтесь заняться самостоятельным врачеванием!!!
Терапевтические методы лечения
Мокнущий дерматит, лечение которого нужно начинать незамедлительно, требует проведения целого комплекса терапевтических процедур. К ним относятся:
- изоляция аллергена от ребенка;
- тщательная гигиена пораженных участков кожи;
- контроль окружающей среды;
- смазывание очагов поражения противовоспалительными мазями;
- диета.
Если врачом установлено, что заболевание наступило из-за наличия какого-либо аллергена в доме, где находится ребенок, необходимо эту причину устранить. Такими возбудителями могут быть стиральный порошок, пыль, различные химические средства, воздействующие на кожу ребенка.
Обязательным условием является соблюдение диеты. В случае если поставлен диагноз «мокнущий дерматит» у грудничка, лечение должно начинаться с диеты кормящей мамы или пересмотра схемы прикорма.
Дети постарше не должны принимать в пищу красные и желтые продукты или конкретно установленный аллерген.
Очаги дерматита необходимо промывать физраствором и прикладывать слабый раствор марганца. Также по назначению врача нужно использовать наружные противовоспалительные и антибактериальные мази, кремы или спреи. Это может быть «Бепантен», «Солкосерил».
Если возникла вторичная инфекция, следует применять комбинированные и антибактериальные препараты — «Тридерм», «Пимафукорт».
При лечении мокнущего дерматита нужно поддерживать комфортную для ребенка температуру воздуха, проветривать помещение и не допускать пересыхание слизистой. Эти меры помогут предотвратить возникновение иных заболеваний на фоне ослабленного дерматитом иммунитета.
Медикаменты и народная медицина
Самое эффективное лечение заключается в устранении основной причины заболевания. Вылечив или локализовав хронические болезни организма, повлекшие воспаление кожи, будет значительно проще победить дерматит.
Все виды кожного заболевания лечатся при постоянных консультациях с врачом-дерматологом. Только специалист, исследовав анализы, сможет назначить правильное и действенное лечение. Современная фармацевтика постоянно разрабатывает новые средства лечения кожных болезней, с наименьшими побочными действиями. Но есть уже проверенные действенные средства, такие, как Адвантан.
В острой стадии: при наличии отёка, пузырьков и эрозий назначают примочки, затем индифферентные крема, мази и пасты. При инфицировании ранки применяют антибиотики и мажут очаг бактерицидными препаратами. Требуется постоянный пищевой и гигиенический режим. Многие медикаментозные средства имеют противопоказания к применению, например мази Адвантан нельзя применять для лечения периорального дерматита, ветряной оспы.
Для снятия внешних симптомов дерматитов, особенно у детей, советует принимать ванны и делать примочки на основе чистотела, шалфея, календулы и корней калины.
Хорошо зарекомендовали себя рецепты на основе череды и шишек хмеля. Залитую кипятком смесь трав настаивают 20 минут на водяной бане, остужают и обрабатывают пораженные места. На ранних стадиях лечить неинфицированные очаги можно, сделанными самостоятельно кремами на основе этих лекарственных трав: нужно выбрать основу — нейтральные мази, добавить эфирное масло нужного растения. Можно приложить повязку с полученным кремом на один час в день, или мазать два, три раза в сутки.
Для лечения и профилактики ДЕРМАТИТА и других кожных заболеваний наши читатели успешно используют метод от Елены Малышевой. Внимательно изучив этот метод мы решили предложить его и Вашему вниманию.
Если такое заболевание у грудничка, то стоит исключить частое купание, будет правильно чередовать ванночки с обработкой повреждений эмульсией Адвантан. После водных процедур тело ребенка нужно обработать кремом для восстановления водного баланса кожи.
Поддержание крепкого иммунитета, закаливание, здоровый образ жизни, правильное питание и умеренные физические нагрузки помогут избежать частого посещения специалистов поликлиники.
Профилактические меры для людей, склонных к аллергическим реакциям организма заключаются в соблюдении гигиенического и пищевого режима, особенно при смене сезона, в исключении переохлаждений организма, пересыхания кожи.
Стоит знать: диагноз мокнущий дерматит может поставить только врач дерматолог. Лечить детей можно только после консультации у педиатра.
Отзыв нашей читательницы — Ирины Черновой
Недавно я прочитала статью, в которой рассказывается о натуральном средстве Крем-воск «Здоров» от дерматита. При помощи данного крема можно за короткий срок избавиться от ДЕРМАТИТА в домашних условиях.
Я не привыкла доверять всякой информации, но решила проверить и заказала одну упаковку. Изменения я заметила уже через неделю: уменьшился зуд, высыпания, пирпухлость. После 2 недели применения дерматит почти полностью прошел, а кожа после крема стала мягкая. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Медикаментозное лечение
Если комплексные методы терапии не принесли желаемого результата, врачом назначается применение лекарств перорально.
К таким препаратам относятся медикаменты следующих групп:
- антигистаминные;
- пробиотики;
- седативные;
- глюкокортикостероиды;
- системные энзимы;
- иммуномодуляторы.
В первую очередь назначают антигистаминные препараты, которые снимут кожный зуд («Кларитин», «Лоратадин»).
Детям такие проблемы на коже доставляют огромный дискомфорт. Они начинают капризничать и плохо спать. В таких случаях прием легких успокоительных средств (валериана, пустырник) вполне оправдан. Важно точно соблюдать дозировку.
Восстановить микрофлору желудка и кишечника после приема медикаментов помогут пробиотики («Декстрин», «Лактулоза»).
Если степень поражения кожных покровов большая, врач назначит гормональные мази — глюкокортикостероиды. К ним относятся «Гидрокортизон», «Преднизолон».
Иммуномодуляторы поддержат ослабленные силы организма ребенка и помогут бороться с болезнью естественным путем.
В некоторых случаях на месте появления маленьких папул может образоваться большой пузырь. Врачи рекомендуют провести его вскрытие, но делать это необходимо только в больничных условиях, где соблюдены все правила стерильности.
Как лечить мокнущий ожог?
Для того чтобы после термической травмы кожа восстанавливалась быстрее, стоит правильно организовать уход за больным. Как лечить мокнущие раны после ожога у ребенка и взрослого? В первую очередь необходимо приобрести стерильный бинт. Неплотная повязка позволит ране дышать, а значит, отток жидкости в скором времени прекратится. При ожогах второй и третей степени применяют специальные мази с антибактериальным эффект. Если рана достаточно большая, терапия проходит в условиях стационара.
Перед тем как лечить мокнущие раны на ногах, стоит полностью избавиться от обуви и одежды. Терапию в домашних условиях можно проводить и открытым способом, без накладывания стерильной повязки. Но для этого пациенту необходимо обеспечить постельный режим, регулярно проветривать комнату, ограничить физические нагрузки. Стоит отметить, что при открытом методе ожоговые раны подсушиваются гораздо быстрее. Но обеспечить полную стерильность в помещении удается далеко не всем.
Если обеспечить правильный подход к лечению, мокнущий ожог заживает всего за неделю. Терапия глубоких поражений проводится исключительно в условиях стационара.
Другие средства
Мокнущий дерматит поддается лечению и средствами народной медицины. Только они обязательно должны быть в комплексе с медикаментами и с разрешения лечащего врача.
Деткам до года из этого комплекса разрешено только использование отвара череды. Ребятам от года рекомендован компресс из тертого картофеля. Только кашицу надо предварительно завернуть в чистую марлю.
После 5 лет можно использовать примочки из отвара ромашки или чистотела.
Хороший эффект дают и физиопроцедуры. К ним относятся:
- электрофорез;
- магнитотерапия;
- лечебные ванны;
- лазерная и грязевая терапии.
Применение всех этих методов позволит избавиться от болезни в короткие сроки и без особых последствий.
Профилактика болезни
Меры по предотвращению мокнущего дерматита у детей направлены на выполнение комплекса правил:
- соблюдение личной гигиены ребенка ежедневно;
- контроль питания мамы и ребенка, если он уже не на грудном вскармливании;
- недопущение контакта с раздражителем при уже имеющейся аллергии;
- лечение заболеваний ЖКТ, печени и поджелудочной железы;
- своевременное обращение к врачу.
Выполнение этих несложных рекомендаций поможет избежать детям и их родителям такого неприятного заболевания, как мокнущий дерматит. Даже если болезнь находится в начальной стадии, нужно стараться выполнять профилактические меры. Это позволит избежать осложнений, и ребенок будет мучиться от зуда гораздо меньше.
Осуществление лечения за счет медицинских препаратов
Множество людей задаются вопросом о том, чем лечить мокнущий дерматит. Тут нет ничего особенного. Врачи советуют своим пациентам применять препараты, которые относятся к противоаллергическим. Очень помогают препараты под названием “Кларетин” и “Телфаст”. Такие виды препаратов практически не несут негативных эффектов. Эффекты, которые дают вышеуказанные препараты, не смогут оказать положительное влияние на определенный участок кожи, если не принимать дополнительно гормональные. Как правило, именно медицинские препараты местного применения могут применяться больными в данном случае. В их состав входит такое вещество, как цинк. Также необходимо помнить, что нельзя применять препараты, которые не были согласованы с вашим врачом.