Что такое актинический кератоз?
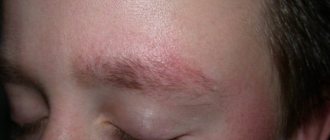
Актинический кератоз (АК, также известный как «солнечный кератоз», «старческий кератоз») — это повреждение, которое образуется на поврежденной солнцем коже. Повреждения представляют собой небольшие чешуйчатые пятна на частях тела, таких как лицо, уши, лысой макушке головы, руки и кисти, которые были долгое время подвержены воздействию солнца.
Актинический кератоз — предраковое состояние, которое поражает только верхний слой кожи (эпидермис). Ультрафиолетовые (УФ) лучи солнца повреждают кожу, и если ее не лечить, 15% АК может преобразоваться в форму рака кожи, называемую плоскоклеточным раком (ПКР). Когда АК обнаруживаются на ранней стадии, он хорошо поддаются лечению.
Солнечный кератоз чаще встречается у людей со светлой кожей. Расстройство встречается у 15% людей в Северной Америке и Европе. Австралия имеет самый высокий показатель АК в мире. В России частота заболеваемости куда меньше.
Профилактические мероприятия
Для того чтобы не допустить развития актинического кератоза либо избежать его перерождения в злокачественное образование, людям необходимо соблюдать простые профилактические мероприятия, тем более в возрасте старше 50 лет:
солнцезащитные средства с SPF (фактор защиты против ультрафиолета) 30 и более. Женщинам можно порекомендовать использовать любую косметику, наносящуюся на руки и лицо с таким же показателем SPF. Наносить эти косметические средства необходимо за 30 минут до выхода на солнце и возобновлять через каждые 2—3 часа пребывания на солнце. Тем более это необходимо, если человек купается или у него отмечается повышенная потливость.
Все время, тем более летом, применяйте- С возрастом нужно отказаться от посещения солярия, а также использования различных кремов для улучшения загара. Безопасны только спреи для искусственного загара.
- Носите широкополые шляпы, просторные длинные брюки из льняной или светлой хлопчатобумажной ткани, одежду с длинными рукавами, кепки с большим козырьком, которые затеняют не только лицо, но также и уши.
- Избегать загара, особенно солнечного ожога. Не нужно находиться продолжительное время на солнце без защиты кожи. Необходимо учитывать, что облачность поглощает только небольшую часть УФ-лучей. Наиболее опасное время для нахождения на солнце — с 12 часов утра до 15 часов дня. Нужно помнить, что и в зимнее время получить можно большую дозу ультрафиолета, тем более что лед и чистый снег отражают эти вредные лучи. Потому и зимой во время прогулок на солнце нужно помнить о собственной защите.
Причины и факторы риска
Ультрафиолетовый свет солнца и ламп для загара или УФ-лампы дома являются основными причинами актинического кератоза. Ультрафиолетовый свет вызывает изменения в генетическом материале клеток кожи. Изменения в некоторых генах могут привести к ненормальному, быстрому росту клеток и образованию повреждений.
Факторы риска включают в себя:
- возраст 40 и старше — кератоз может возникнуть в любом возрасте, но риск возрастает с накоплением солнечного излучения;
- иммуносупрессия — способность организма распознавать и бороться с аномальными клетками снижается у людей со слабой иммунной системой (например, в результате приема препаратов для трансплантации органов, химиотерапии или СПИДа), поэтому клеткам с генными изменениями растут и образовывают поражения;
- мужской пол — мужчины, как правило, чаще работают на улице и аккумулируют больше солнечного света, чем женщины;
- люди со светлой кожей — также люди с рыжими или светлыми волосами и те, кто склонен к ожогу, а не к загару, более подвержены развивают актинического кератоза;
- пребывание на солнце — люди, которые работают на улице или подвергаются большему воздействию солнца, подвергаются повышенному риску возникновения АК.
Особенности заболевания
Актинический кератоз развивается за счет постоянного или продолжительного облучения лучами солнца с длиной волны в 270—330 нм. Патологические изменения проявляются продолжительное время, на протяжении 15—25 лет может не происходить никаких изменений. Вследствие этого недуг чаще всего диагностируется в пожилом возрасте — 50—60 лет, очень редко отмечается у молодых людей.
Ультрафиолетовое облучение со временем на кожных клетках изменяет генетический материал. В результате начинают появляться атипические клетки — анапластические, то есть недифференцированные, которые не имеют своей четко определенной функции. Анапластические клетки собой заменяют нормальный эпидермис, это нарушает процесс ороговения кожи, которая становится грубой и жесткой, это, в свою очередь, делает быстрее процесс замещения здоровых клеток атипическими.
Во время благоприятных условий анапластические клетки начинают проникать под базальную мембрану, которая отграничивает от дермы эпидермис. В данном случае появляется возможность того, что акинетический кератоз переходит в карциному. Вероятность этого составляет приблизительно 0,2%.
Классификация актинического кератоза
Классифицируют актинический кератоз исключительно по патоморфологическим изменениям в слоях кожи. По локализации активного процесса в эпидермисе и дерме принято выделять типичные варианты данной болезни:
- Гипертрофический актинический кератоз, когда в эпидермисе появляются атипичные крупно ядерные клетки, вырабатывающие светлый и тёмный кератин. Именно чередование слоёв кератина является диагностическим признаком актинического кератоза.
- Пигментным актиническим кератозом называют скопление большого количества клеток меланина, окрашивающего очаг локализации в тёмно-коричневый цвет в базальном слое эпидермиса.
- Лихеноидный актинический кератоз характеризуется активными процессами на границе базального слоя эпидермиса и верхних слоёв дермы, где на «изъеденном» кератозом базальном слое эпидермиса формируются лимфоцитарные инфильтраты из клеток дермы.
- Пролиферативный актинический кератоз возникает на фоне эластоза (коллоидной дистрофии глубоких слоёв дермы), связан с прорастанием в кожу клеток эпидермиса и образованием очагов гиперкератоза.
- Атрофический актинический кератоз локализуется в верхних слоях дермы, истончая и разрушая их локально, путём образования специфических «лакун» и трещин.
- Отличительной особенностью акантолитического актинического кератоза является эластоз с образованием эпителиально-соединительнотканных очагов в глубине дермы над уже существующими «лакунами» и «трещинами». Эти локальные опухолевидные образования растут к поверхности кожи.
- Боуэноидный (бовеноидный) вариант актинического кератоза – начальная стадия рака, характеризуется скоплением дисплазированных атипичных клеток и в эпидермисе, и в верхних слоях дермы. Атипичные клетки находятся в так называемом «динамическом равновесии»: сколько атипичных клеток появляется, столько же их гибнет.
Влага — твой лучший друг
Так как люди с фолликулярным кератозом обычно имеют сухую кожу, а ретинолы и кислоты высушивают её ещё больше, очень важно бороться с этой сухостью большим количеством влаги. Вопреки распространенному мнению, увлажняющие кремы технически не увлажняют кожу напрямую, но они блокируют водув коже. (Отшелушивание перед нанесением увлажняющего крема может помочь твоему продукту лучше проникнуть в кожу, и, к счастью, ты уже делаешь это, если следуешь второму правилу!)
Всегда полезно пить много воды. А также некоторые отмечают, что отказ от глютена и молочных продуктов может помочь справиться с кератозом. Пока, к сожалению, недостаточно исследований, чтобы поддержать эту теорию. Однако врачи отмечают, что люди с экземой могут быть более чувствительны к определенным продуктам, поэтому ведение дневника пищевых продуктов не повредит.
Раздражение после бритья: как избежать и как от него избавиться
Симптомы и осложнения
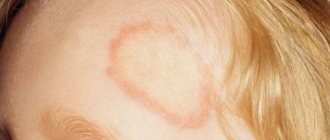
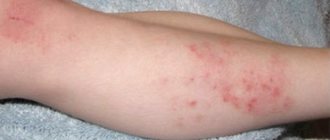
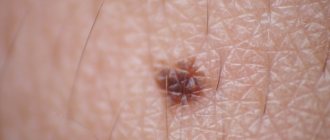
Повреждения от актинического кератоза представляют собой небольшие чешуйчатые пятна, которые могут выглядеть плоскими или слегка приподнятыми. Цвет может варьироваться от оттенка кожи до красновато-коричневого цвета. Пятна имеют ширину от 3 до 10 мм и могут постепенно увеличиваться (см. фото выше). Кожа вокруг пораженных участков может показать другие признаки повреждений солнца, такие как темные пятна, повреждение кровеносных сосудов и желтоватый оттенок.
Со временем поражения вызванные в результате актинического кератоза могут становиться толще и тверже. Их цвет может измениться с красного на коричневый. Иногда происходит конусообразный рост над поверхностью кожи в месте поражения. Данное явление называется кожным рогом.
Наиболее распространенным местом актинического кератоза является лицо, однако оно может встречаться в любой части тела, подвергшегося длительному воздействию солнца, например на руках, ногах и задней части рук. Например, у загорающих актинический кератоз может развиться в других частях тела.
Наиболее значительным осложнением АК является рак кожи. Как только поражения актинического кератоза прогрессирует и проникает в нижний слой кожи (дерму), оно классифицируется как плоскоклеточный рак, форма рака кожи. Если не лечить, рак может распространиться на другие части тела.
Поражения, которые являются более красными, большими и более твердыми, с большей вероятностью перерастут в рак кожи.
Отшелушивай кожу
Так как фолликулярный кератоз — заболевание генетическое, лекарств от него нет. Но есть способы справиться с обострениями и успокоить кожу. Ключ к устранению «пупырышек» — отшелушивание, но крайне важно использовать химические эксфолианты, а не физические.
Ищи процедуры, которые разрушат поверхностный барьер кожи. Это значит, что тебе нужно выбирать кислоты и другие продукты, которые помогают коже отшелушиваться и устранять неровности клеток кожи, которые образовались вокруг волосяных фолликулов.
Лучше всего работают молочная кислота, мочевина, салициловая кислота и ретиноиды. Тем не менее, возможен передоз — ты узнаешь, что перестаралась, когда кожа станет красной и раздражённой. Вот почему лучше начинать медленно и использовать только одну кислоту за раз.
Если ты новичок в диком мире ретинола, важно начать медленно. В случае кератоза на лице, дерматологи предлагают начинать с ретиноида с низким процентным содержанием, чтобы не пересушить кожу. Некоторые предпочитают делать перерывы между приемами ретинола; другие предпочитают метод «сэндвич» или наслоение ретиноидного продукта между двумя применениями увлажняющего продукта. В любом случае лучше обсудить это с дерматологом.
Постановка диагноза
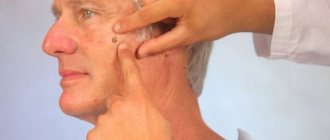
Актинический кератоз может выглядеть похожим на другие кожные заболевания, такие как псориаз или рак кожи. Врач обычно обнаруживает данное заболевание во время физиакального осмотра, однако наиболее точным способом поставить диагноз — это провести биопсию кожи.
Аппаратные методики лечения
Основу терапии данного заболевания составляют аппаратные методики воздействия. Суть лечения сводится к удалению патологических очагов. С этой целью современная медицина предлагает использовать одну из нескольких процедур, предложенных ниже.
- Криотерапия (прижигание жидким азотом). Рекомендуется при большой площади поражения. После заморозки шелушащиеся элементы удаляются, а кожа под ними становится чистой. Одним из побочных эффектов процедуры считается гиперпигментация кожи.
- Лазеротерапия. Лечение пигментной формы солнечного кератоза чаще всего осуществляется именно с помощью лазера. Это относительно безболезненный и одновременно эффективный способ воздействия на патологию. Под действием высоких температур бляшка буквально выпаривается.
- Диатермокоагуляция. В ходе процедуры бляшка зачищается посредством электрического тока. Обязательно использование анестезии.
- Фотодинамическая терапия. На кератозные участки врач наносит специальный крем, который усиливает чувствительность дермы к действию подаваемых волн. Затем очаг обрабатывается световым лучом. Процедура хорошо переносится и рекомендуется пожилым людям.
Если в ходе диагностики врач подтвердил доброкачественность процесса, лечение солнечного кератоза допускается в косметологическом салоне. Специалист может провести химический пилинг и дермабразию. В ходе данных процедур происходит удаление верхних слоев эпидермиса с помощью химических веществ и щеточек. В результате пациент покидает кабинет косметолога с обновленной и здоровой кожей.
Лечение и профилактика
Есть несколько вариантов лечения актинического кератоза. Какой из них лучше, будет зависеть от таких факторов, как размер и расположение поражений, количество поражений и общее состояние здоровья человека.
Криотерапия — при данном методе используется очень холодное вещество, жидкий азот, чтобы заморозить и убить клетки кожи, составляющих поражение актинического кератоза. Жидкий азот наносится в виде спрея. Этот метод лечения лучше всего подходит для небольшого количества поражений. Актуальные препараты (см. ниже) могут использоваться до криотерапии для улучшения результатов.
Иссечение — хирургическое удаление поражения, используя острое лезвие.
Электродесикация и выскабливание — клетки высушивают электрическим током, а затем очищают их с помощью кюретки (острого инструмента). Эти процедуры требуют местной анестезии. Как и криотерапия, она не подходят для большого количества поражений.
Местные препараты (лекарства, которые наносятся на кожу) могут быть использованы для лечения актинического кератоза и поверхностного базальноклеточного рака. Местные лекарственные средства включают 5-фторурацил* (также известный как флюороурацил или 5-ФУ) и имиквимод.
- 5-фторурацил относится к группе лекарств, известных как противоопухолевый препараты из группы антиметаболитов, антагонистов пиримидинов. Она действует, препятствуя росту раковых клеток. Крем наносится на кожу тонким слоем, а затем намазывается. Лечение повторяется ежедневно в течение нескольких недель. Этот препарат хорош для лечения больших участков кожи. Беременным женщинам 5-фторурацил противопоказан.
- Имиквимод является еще одним местным лекарственным средством для лечения актинического кератоза. Он принадлежит к группе лекарств, называемых модификаторами иммунного ответа. Этот тип лекарств работает путем стимулирования иммунной системы для производства веществ, которые борются с раком. Препарат наносится на кожу два раза в неделю в течение 16 недель. Это средство хорошо подходит для лечения поражений больших участков кожи.
- Ингенол мебутат (гель пикато) является еще одним отличным препаратом для лечения кератоза. Он помогает справиться с болезнью, убивая клетки кожи и вызывая воспаление там, куда его наносят. Гель наносится на кожу один раз в день в течение 2-3 дней в зависимости от расположения актинического кератоза.
Рецепты народной медицины
Если по жизненным показаниям оперативное удаление невозможно, предпочтение отдается лекарственным кремам, в составе которых есть фторурацил (это соединение помогает растворять чрезмерно ороговевшие клетки), мазям с противовоспалительным эффектом и средству под названием «Имиквимод». Лекарственные препараты применяются повторными курсами. Такая терапия длится долго. Иногда она приводит к усилению симптоматики заболевания (обостряется воспаление, гораздо выраженными становится жжение и зуд). Устранять недомогание специалисты предлагают средствами народной медицины.
Лучше всего для этих целей подходят:
- аппликации из натертого сырого картофеля;
- компрессы с молодыми листьями алоэ;
- примочки с отваром, приготовленным из луковой шелухи.
Эффективность таких средств научно не доказана, но отзывы пациентов говорят о том, что при помощи их можно пытаться бороться с проявлениями актинического кератоза.
Прогноз
Актинический кератоз является маркером серьезных изменений и повреждения кожи в результате воздействия ультрафиолета. Эти изменения ставят человека с актиническим кератозом в группу высокого риска развития рака кожи.
Люди, которые рано или поздно заболевают актиническим кератозом, имеют больше шансов устранить риск развития рака. Однако без лечения актинический кератоз может перерасти в рак кожи.
После лечения актинического кератоза человеку, вероятно, потребуется запланировать ежегодные посещения дерматолога, чтобы проверить его рецидив и пройти обследования на другие признаки рака кожи.
Диагностика
Диагноз актинического кератоза ставится в результате тщательного медицинского осмотра на основании сочетания визуального наблюдения и прикосновения. Если поражение большое в диаметре, толстое или кровоточащее, чтобы исключить злокачественное образование, назначается биопсия, тем более, если пациент имеет историю рака кожи.
Кроме того, актинические кератозы могут ошибочно быть приняты за другие повреждения кожи как себорейный кератоз, базально-клеточная карцинома, лихеноидный кератоз, вирусные бородавки, воспалительные дерматозы или меланомы.
Процедура биопсии включает забор образцов кожи с пораженного участка. Она выполнятся терапевтом при местном обезболивании. Образец отправляется в лабораторию, где анализируется под микроскопом. Распространенные методы получения материала для исследования актинических кератозов:
- Скарификационная биопсия: распространяется до уровня дермы.
- Щипковая биопсия: распространяется на подкожно-жировую клетчатку.
По теме
- Кератоз
Чем опасен солнечный кератоз
- Ольга Александровна Калинина
- 13 июля 2021 г.
Многие случаи актинического кератоза управляются врачом общей практики. Направление к дерматологу выписывается, когда:
- диагноз неясен;
- поражения кожи имеют серьёзный или распространенный характер;
- симптомы не реагируют на лечение;
- пациент принимает иммуносупрессивные препараты;
- существует высокий риск, связанный со злокачественностью.
Дерматолог использует и другие методы диагностики актинического кератоза, например, флуоресценции с фотосенсибилизирующим средством.
Любое поражение АК может иметь один из трех исходов. Войти в самопроизвольную ремиссию, оставаться стабильным, без дальнейшего прогрессирования, преобразоваться в инвазивную плоскоклеточную карциному, которая редко метастазирует (но риск нельзя недооценивать).
Клиническая картина
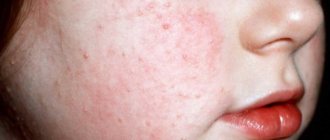
Типичным проявлением заболевания является образование на коже различных участков тела (на лице, боковых поверхностях шеи, верхних и нижних конечностях, спине) множественных плотных узелков. В начале процесса на немного атрофичной или неизмененной коже появляется очаг гиперпигментации, который постепенно поднимается над поверхностью, превращаясь в округлую папулу. Размер узелка различен – от нескольких миллиметров до нескольких сантиметров. Цвет варьирует от цвета нормальной кожи до различных оттенков красного или коричневого. Узелки безболезненны и не сопровождаются зудом.
Солнечный кератоз
Выделяют следующие клинические формы солнечного кератоза:
- Эритематозная форма начинается с появления на коже округлых или овальных пятен, покрытых роговыми чешуйками. Очаги четко отграничены от окружающей ткани, вокруг них формируется очаг гиперемии. При травмировании кератомы сильно кровоточат из-за большого скопления капилляров в них.
- Кератотическая папулезная, или гипертрофическая форма. На пятнах гиперпигментации нарастают плотные серые или грязно-коричневые роговые массы. При удалении этих масс остается эрозированная поверхность с небольшими трещинами.
- Бородавчатая форма. При этой форме солнечного кератоза узелки по внешнему виду напоминают вульгарные бородавки.
- Роговая форма, или «кожный рог». Кератомы плотные, возвышаются над поверхностью кожи, напоминают по форме рога животного. Опухоли располагаются преимущественно в области ушных раковин и на лице.
- Пигментная форма проявляется появлением на коже различных по форме коричневатых пятен. Очаги распространяются по коже спины и на тыле кистей.
- Распространяющаяся пигментная форма. При этом виде кератоза в области лица появляется большое количество узелков, различных по размерам и цвету. Поверхность очагов покрыта чешуйками или гладкая. Эта форма опасна из-за высокого риска трансформации в злокачественное новообразование.
- Пролиферативная форма. На коже появляется овальная бляшка с шелушащейся поверхностью. Границы очага нечеткие, бляшка постепенно растет и может увеличиться до 3-4 см в диаметре.
Кератоз может появиться на слизистой оболочке глаза (конъюнктиву) и красной кайме губ. При локализации на глазу кератома выглядит в виде плотного клиновидного утолщения в области лимба – места перехода роговицы в белковую оболочку (склеру). Пораженная болезнью красная кайма губ утолщается, начинает шелушиться, покрывается мелкими трещинами. При появлении эрозий можно говорить о перерождении процесса в плоскоклеточный рак.
Этиология и патогенез
Одним из весомых факторов развития кератоза является постоянное воздействие ультрафиолетового излучения. Особую роль играет ультрафиолет спектра В (UVB, 290–320 нм) и А (UVA, 320–400 нм) — он индуцирует р53-зависимый апоптоз кератиноцитов эпидермиса. Такие апоптотические кератиноциты часто называют «клетками солнечного ожога» (Sunburn Cells, SBCs) — их можно обнаружить при гистологическом исследовании эпидермиса, который подвергался чрезмерному воздействию солнечного света или ламп солярия.
В развитии кератоза большое значение имеет УФ-индуцированная мутация гена-супрессора опухолей ТР53, который имеет отношение к вышеназванному белку p53. Базальные кератиноциты с мутантным ТР53 не подвергаются апоптозу, что позволяет им передавать генетические аномалии новым клеткам. Похожие изменения обнаруживаются при сквамозно-клеточной карциноме и других злокачественных опухолях.
Актиническому кератозу может способствовать общее подавление иммунного ответа в организме. К группе риска относятся пациенты, прошедшие трансплантацию органов или тканей и принимающие иммунодепрессанты.
Некоторые лекарственные препараты могут действовать в качестве фотосенсибилизаторов, повышая чувствительность кожи к ультрафиолету и способствуя развитию кератоза.
При микроскопии кератотических очагов обычно заметны диспластические изменения базального слоя эпидермиса, сопровождающиеся паракератозом и солнечным эластозом различной степени выраженности. Фиксируется увеличение размеров и плеоморфизм ядер, гиперхроматоз, рост митотической активности или атипичный характер митозов, цитоплазматическая бледность.
Выросты диспластического эпидермиса могут распространяться вглубь сосочкового слоя дермы, и в некоторых случаях их трудно отличить от поверхностного инвазивного плоскоклеточного рака кожи. Диспластические эпидермальные изменения, как правило, не затрагивают придатки кожи (сальные и потовые железы, волосы, ногти) (рис. 1).
Рис. 1. Гистологические признаки кератоза (www.medscape.com)
В эпидермисе наблюдается умеренный гиперкератоз с дисплазией базальных кератиноцитов и формированием небольших выростов, распространяющихся в сосочковый слой дермы. Заметно наличие солнечного эластоза. Диспластические изменения в первую очередь затрагивают межфолликулярный эпидермис.