Подозреваете контактный дерматит на лице, руках, шее? Не знаете, как избавиться от зудящего воспаления и покраснения? Пройдите комплексное обследование в клинике «Эл.Эн.» и получите план эффективного лечения с учетом особенностей симптоматики вашего случая!
Контактный дерматит
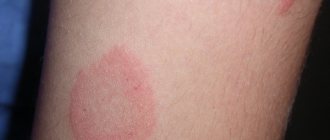
— кожное заболевание, характеризующееся появлением воспалений под воздействием раздражителя или аллергена, то есть при непосредственном контакте кожного покрова с каким-либо раздражающим веществом.
Шаги
Определяем лишай на голове
Будьте внимательны к маленьким красным язвочкам на коже головы.
По мере прогрессирования стригущего лишая, на голове могут появиться небольшие язвочки с гноем. Кожа также будет покрываться коркой, это будет выглядеть как очень сухой участок кожи, который будет отделяться хлопьями.
- Внимательно следите за другими проявлениями инфекции.
Вместе с зудом на кожи, вы можете испытать высокую температуру и опухание лимфатических узлов. Когда тело узнает о наличии инфекции, оно пытается выжечь ее при помощи температуры. Лимфатические узлы опухнут из-за того, что они попытаются выкачать инфекцию из крови.
Определяем лишай на теле или ступнях
Определим факторы риска
Лишаем может заразиться все кто угодно, но существуют такие факторы, которые увеличивают риск заражения стригущим лишаем.
- Если вы участвуете в контактном спорте, принимайте душ после игры и научитесь дезинфицировать ваше спортивное оборудование (одежду, носки и туфли) используя хлорку или промыв теплой водой.
Также хорошей практикой будет дезинфекция постельного белья. Для этого вы можете использовать хлору или другое дезинфицирующее средство из магазина.
Причины, по которым появляется контактный дерматит
Контактный дерматит всегда развивается «в присутствии» какого-либо химического, биологического или физического фактора-раздражителя внешней среды. Все неблагоприятные факторы, вызывающие реакцию кожи в виде воспаления, условно разделяют на две больших группы — облигатные и факультативные.
К облигатным
относят факторы, которые раздражают кожу абсолютно любого человека:
- щелочные и кислотные составы;
- ядовитые растения, животные, насекомые;
- ионизирующее излучение;
- слишком низкие или слишком высокие температуры.
Факультативными
называют факторы, которые провоцируют воспаление кожи только тогда, когда имеется повышенная чувствительность у конкретного человека:
- скипидар;
- соли металлов;
- некоторые местные препараты;
- чистящие и моющие средства;
- косметика;
- синтетическое белье;
- одежда из шерсти;
- формалин;
- машинное масло и другие.
Кроме обязательного контактного раздражителя кожи, рецидивы могут вызывать следующие факторы:
- снижение иммунитета;
- повышенная потливость;
- дисбактериоз кишечника;
- гормональные нарушения;
- частая травматизация кожных покровов;
- хронические кожные заболевания.
Например, у женщины появляется сухость и стянутость кожи после использования моющего средства. Но она не обращается на это внимание и продолжает мыть посуду без хозяйственных перчаток. А однажды сухость и стянутость быстро превращаются в воспаление с зудом.
Скорее всего, в подобных случаях, кроме внешнего контактного раздражителя включается что-то еще — весна пришла, из-за авитаминоза снизился иммунитет, или накануне порезала палец.
В среде специалистов также широко распространена следующая точка зрения: причину контактного дерматита следует искать в нарушении аутоиммунных процессов. Вследствие аутоиммунного сбоя организм начинает производить антитела к собственным клеткам. И тогда любое агрессивное вещество провоцирует воспалительную реакцию.
Предупреждения
- Если вы подозреваете, что ваше домашнее животное заразилось, незамедлительно свяжитесь с вашим ветеринаром и пролечите животное немедленно.
- Если у вас присутствуют эти симптомы, немедленно сходите к врачу.
Стригущий лишай относится к наиболее заразным грибковым инфекциям. Он легко передается при контактах не только от людей, но и от домашних любимцев, его поверхностные формы без надлежащего лечения могут переходить в хронические и даже в некоторых случаях принимать инфильтративно-нагноительную форму, доставляя немало страданий пациентам. Провоцирующими факторами для развития стригущего лишая нередко становятся стрессы, некоторые эндокринные заболевания..
Отзывы
Алевтина, 24 года:
«Никогда не думала, что моя кожа склона к аллергии. но высыпало сильно, запузырилось все, я испугалась и не могла понять, что происходит. после посещения Ирины Михайловны (нашла вашу клинику по поиску в гугл) ситуация прояснилась. Оказалось, что это не экзема (чего я боялась, у моей мамы есть), просто контакный дерматит, на комет гель реакция, а раньше не было. теперь все мою только в перчатках и держу обязательно мазь и антигистаминые дома».
Вера, 33 года:
«Последние года четыре были проблемы с кожей шеи постоянное раздражение, шелушение, чесалось, иногда пузырями маленькими. Потом я заметила некую цикличность, но только с подачи Кондрашовой Н. А. разобрались, что это контактный дерматит, аллергия на шерстяные вещи. Я оценила профессионализм врача несмотря на относительно молодой возраст, лечение сразу помогло».
Михаил, 42 года:
«Страдал аллергическим дерматитом около 10 лет, в силу профессии. Отказаться от работы своей я не мог и не хочу, обращался ко многим врачам в разные клиники за помощью. И только в вашей клинике мне предложили оптимальное решение, врач подробно разобрала ситуацию, все выяснила, отправила на анализы всякие и потом подробно рассказала как дальше работать и вылечить мои аллергические язвы. Обострения теперь очень редкие и в более легкой форме. Огромное спасибо за ваш труд!»
Экзема обычно проявляется в том, что участки кожи человека начинают воспаляться, зудеть и краснеть. Существует несколько различных типов экземы, включая атопическую и дискоидную экземы, контактный дерматит.
Мировая статистика указывает, что распространенность экземы составляет около 1–2 % среди взрослого населения планеты. Заболеванию подвержены все расы и возрастные категории, лица женского и мужского пола. Было установлено, что женщины болеют экземой чаще, чем мужчины. В 70 % случаев экзема является поводом обращения к врачу, в 20 % — причиной временной утраты трудоспособности, в 10 % случаев — причиной смены работы или профессии.
В целом, экзема может влиять на кожу, вызывая:
- темные пятна;
- грубые чешуйчатые или кожаные пятна;
- припухлости;
- корки и намокание.
Экзема не заразна, а это означает, что человек не может ею заразиться сам и/или заразить другого человека.
В данной статье рассматриваются семь различных типов экземы, вызывающие их причины и симптомы. В статье также рассматриваются методы диагностики, лечения и способы профилактики заболевания.
1. Атопический дерматит
Атопический дерматит, или атопическая экзема, является наиболее распространенным типом экземы.
Часто проявляется в детском возрасте и ее форма может варьироваться от легкой до тяжелой. У ребенка чаще развивается атопический дерматит, если им переболел один из родителей .
Для детей с атопическим дерматитом характерен высокий риск пищевой чувствительности. Также у таких детей развита склонность к таким болезням как астма и поллиноз (сенная лихорадка). У некоторых детей атопический дерматит может пройти с возрастом.
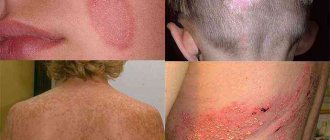
Атопический дерматит имеет тенденцию проявляться участками сухой кожи, которые могут стать зудящими, красными и воспаленными. Эти участки часто появляются в складках локтей и коленей, а также на лице, шее и запястьях. Царапины на таких участках могут усилить зуд и заставить кожу сочиться прозрачной жидкостью. Повторные царапины или постоянное трение могут привести к уплотнению слоя кожи. Такое состояние известно как простой хронический лишай или нейродермит (Lichen Simplex Chronicus , LSC).
Люди с атопическим дерматитом обычно на какое-то время испытывают вспышки при которых состояние экземы ухудшается. Причинами проявлений таких вспышек могут быть:
- низкая влажность, холодная погода и экстремальные изменения температуры;
- некоторые раздражители, такие как моющие средства, мыло, парфюмерия и ароматизаторы;
- пылевые клещи;
- волосы и слюна животных;
- кожные инфекции;
- некоторые ткани, такие как шерсть и синтетика;
- гормональные изменения, например во время беременности;
- пищевые аллергии.
2. Контактный дерматит
У некоторых людей реакцию кожи вызывает контакт с определенными веществами. Такое состояние известно как контактный дерматит.
Симптомы контактного дерматита могут включать:
- сухую, красную и зудящую кожу, человек испытывает ощущение будто кожа горит;
- пузыри;
- сыпь, которая как будто состоит из небольших красных шишек;
У человека с атопическим дерматитом повышен риск развития контактного дерматита.
Существует два типа контактного дерматита:
Раздражающий контактный дерматит
Раздражающий контактный дерматит может быть результатом многократного воздействия вещества, которое раздражает кожу, например:
- кислоты и щелочи;
- смягчители тканей;
- сильные моющие средства;
- растворители;
- краски для волос;
- химикаты против сорняков
- цемент:
- некоторые шампуни.
У людей, которые регулярно используют такие вещества или работают с ними, более высокий риск развития контактного дерматита.
Аллергический контактный дерматит
Аллергический контактный дерматит возникает, когда иммунная система человека реагирует на конкретное вещество, известное как аллерген.
Человек может не реагировать на аллерген при первом контакте с ним. Однако, как только у них развивается аллергия, она остается на всю жизнь.
Возможными аллергенами могут быть:
- клеи и адгезивы:
- латекс и резина:
- некоторые лекарства, такие как топические и пероральные антибиотики;
- ткани и красители для одежды;
- некоторые растения;
- ингредиенты в макияже, лак для ногтей, кремы, красители для волос и другие косметические средства;
- некоторые металлы, такие как никель и кобальт.
Способы передачи стригущего лишая и провоцирующие факторы распространения
Основным провоцирующим фактором способствующим заражению стригущим лишаем, называют стрессы и депрессии, снижающие защитные силы организма.
- нарушение иммунитета в силу стрессов,
- кожные заболевания,
- травмы, ожоги, царапины,
- размягчение кожи при длительном контакте с водой.
Пациенту стоит напомнить, что если кожа здорова и ее целостность не нарушена, то даже попавший на тело возбудитель стригущего лишая будет легко смыт водой во время гигиенических процедур.
Дифференциальная диагностика
Многие кожные заболевания имеют похожую симптоматику. Чтобы определить точный диагноз лечащий врач использует дифференциальную диагностику. Так, нейродермит можно перепутать с чесоткой, лишаём, себорейным дерматитом и другими патологиями.
Суть такого метода заключается в сравнительной диагностике, которая посредством исключения определит, какое именно заболевание развивается у пациента.
Каждой патологии присущи свои характерные особенности поражения, некоторые из них были описаны выше.
Если визуальной диагностики недостаточно, могут назначаться дополнительные меры в виде различных лабораторных анализов.
Как не ошибиться в диагностике стригущего лишая
При подозрении на грибковую природу поражения кожи следует назначить бактериологическое исследование соскоба из очага воспаления. При обнаружении грибковых спор можно вести речь о стригущем лишае.
При локализации очагов на волосистой части головы следует иметь в виду вероятность фавуса (другой разновидности грибка), на теле стригущий лишай нужно дифференцировать от псориаза и экземы. На гладкой коже его иногда путают с розовым лишаем, однако лечение этих заболеваний совершенно разное. Следует помнить, что розовый лишай, в отличие от стригущего, не бывает на лице, кистях рук и стопах, он самопроизвольно разрешается через 2 месяца, тогда как стригущий лишай без лечения может годами давать периодические рецидивы.
Глубокая форма стригущего лишая может быть спутана с флегмоной и остиофолликулитом. Эта форма очень болезненна, пациент испытывает сильное недомогание, поэтому важно вовремя и правильно диагностировать болезнь.
Особенности лечения
Для наиболее эффективного лечения необходимо соблюдение режима дня, правильное диетическое питание и полноценный сон не менее 8 часов. Также рекомендуется регулярное употребление витаминов и проведение закаливающих мероприятий.
- Повышение иммунной системы.
- Получение необходимого количества кислорода.
- Восстановление нервной системы.
- Улучшение обменных процессов.
- Полное исключение аллергенов.
В некоторых эпизодах больным необходимо использовать гормональные средства.
Но в случае средней и лёгкой степени заболевания рекомендуются: прогулки на свежем воздухе, диета, достаточный сон.
Процедуры, цель которых направлена на лечение болезни:
- Акупунктура.
- Внутривенное лазерное облучение крови.
- Магнитно-лазерная терапия.
- Гелий-неоновый лазер.
- Импетигинизация.
- Гипербарическая оксигенация.
- Эндоваскулярная лазерная терапия.
Нейродермит и псориаз являются абсолютно разными заболеваниями, хотя и имеют некоторые схожие проявления. Они не могут перетечь друг в друга. Отличаются не только визуальные проявления, но и факторы, провоцирующие их развитие.
[youtube.player]
Неизвестно ни о каком-либо предрасполагающем к данному заболеванию состоянии кожи, ни о причине развития лихенификации, однако она может развиваться вторично после хронического экзематозного процесса. Различия в клинической морфологии, размере и локализации очагов обусловили подразделение заболевания на несколько клинических форм, которые распространены во всем мире.Особенно часто встречается у лиц азиатского происхождения и сравнительно редко — у чернокожего населения. Болеют преимущественно женщины, причем пик заболеваемости приходится на возраст между 30 и 50 годами.Зуд, очевидно, является причиной, а не только симптомом заболевания. Это главный фактор развития лихенификации, возникающий, вероятно, вследствие активности медиаторов или протеолитических ферментов. Нервный стресс и психо вегетативные нарушения приводят к бессознательной привычке растирать и постоянно расчесывать кожу, в результате кожа утолщается, а кожные линии акцентируются.
Лихенификация может возникать вторично после многих зудящих дерматозов, и некоторые авторы предполагают, что простой хронический лишай является минимальным вариантом атопической экземы у взрослых, имеющих в личном или семейном анамнезе атопические нарушения. Другие считают, что возникновение заболевания связано с нарушениями функций внутренних органов, такими как холецистопатии, сахарный диабет и запоры. Лихенификация также развивается в течение других дерматозов раздражения или как осложнение стойких кожных очагов разных видов, например хронического контактного дерматита, астеатогической и монетовидной экземы, себорейного и застойного дерматита, плоского лишая, зуда ануса и вульвы и редко псориаза.
Различие между лихенификацией и некоторыми видами пруриго не совсем ясно в терминологии и на практике. У некоторых пациентов хроническое растирание и расчесывание кожи приводит к образованию узлов — узловатому пруриго или узловатой лихенификации. С интенсивным зудом может быть связано возрастание количества нейропептидов, кальцитонин-генсвязанного пептида и иммунореактивных к веществу Р нервных волокон. У некоторых пациентов (например, чернокожих) развивается папулезная и фолликулярная лихенификация. Возможно, существует врожденная предрасположенность к развитию лихенификации и ее персистированию.
Зуд тяжелый, пароксизмальный и обычно возникает ночью. Часто он непропорционален степени объективных изменений на коже.
Исходный очаг обычно изолированный, его структуру можно разделить на три зоны:
- центральную с инфильтрацией и первичной плоской лихенификацией;
- среднюю с близко расположенными лихеноидными папулами;
- периферическую с небольшим утолщением и пигментацией.
Существуют различные формы лихенификации с их собственными характеристиками в зависимости от локализации и длительности существования очага. В ранних очагах две внешние структурные зоны могут отсутствовать. В некоторых случаях может наблюдаться лейкодермия в сочетании с витилигоподобными пятнами и депигментированными участками инфильтрированных папул. Редко простой лишай представлен изолированными лихеноидными папулами без центральной лихенификации.
Может поражаться практически любой участок кожи, но наиболее типична локализация в тех зонах, которые доступны для расчесов: на задней поверхности шеи, волосистой части головы, разгибательных поверхностях предплечий, в крестцовой области, на внутренней поверхности бедер, голенях и лодыжках, лобке и мошонке.Течение хроническое, очаги персистируют неопределенно долго в зависимости от индивидуальных особенностей.
| Возникает на задней поверхности шеи, особенно у женщин при эмоциональном стрессе или у пациентов с атопическим дерматитом. Такой участок легко доступен, и пациенты активно расчесывают его. В обоих случаях заболевание характеризуется наличием шелушащейся псориазиформной бляшки и частыми эпизодами вторичной инфекции. |
головы представлен зудом и экскориированными папулами. В данной ситуации для образования узлов достаточно утолщения эпидермиса на волосистой части головы.
| Представляет собой бородавчатые решетчатовидные бляшки, которые развиваются в аногенитальной области, когда зуд персистирует много лет. Четко ограниченные бляшки бородавчатой гиперплазии могут быть приподняты над окружающей поверхностью, могут развиваться опухолевидные бляшки. |
| Клиническая картина представляет собой сливающиеся бляшки из гладких мелких папул или отдельные мелкие узелки, напоминающие плоский лишай. Они могут также наблюдаться у пациентов с атопическим дерматитом, фотодерматитом и себорейным дерматитом. |
Простой хронический лишай требует устранения первичной причины лихенификации. Гистологическая картина имеет некоторые особенности в зависимости от локализации и длительности существования очага. Постоянно присутствуют гиперкератоз и акантоз. Отмечается удлинение межсосочковых клиньев эпидермиса. Иногда присутствуют спонгиоз и небольшие участки паракератоза. Повсеместно наблюдается гиперплазия.
- Атопическая экзема: выявляется в детском возрасте; наличие признаков атопии; симметричные лихенифицированные очаги в местах предпочтительной локализации, положительные радиоаллергосорбентный тест (РАСТ) или кожные пробы; повышен уровень IgE.
- Монетовидная экзема: отсутствие лихенифицированных бляшек.
- Псориаз: наличие псориатических очагов в других участках; толстые плотно прилегающие белые чешуйки на ярко-красном основании; биопсия; зуд обычно отсутствует.
- Хроническая лихенифицированная экзема: наличие более выраженных воспалительных изменений; биопсия.
- Гипертрофический плоский лишай: поражение слизистой оболочки примерно у 50% пациентов, сетка Уикхема.
- Амилоидозный лишай: биопсия; инфильтрированные, зудящие папулы с типичной ребристой поверхностью, обычно не находятся в бляшках, расположение симметричное,
- Узловатое пруриго Гайда: отдельные узлы на нормальной коже.
- Дерматофития: микробиология, исследование под лампой Вуда.
- Медикаментозные реакции (золото, триметоприм — сульфаметоксазол, бупивакаин, кванидин, квинакрин): прекращение приема лекарств приводит к улучшению.
- Кожная Т-клеточная лимфома: биопсия.
- Застойный дерматит: кожные очаги на голени при наличии венозной недостаточности.
Общие терапевтические рекомендации
Зуд является ведущим симптомом заболевания, и лечение должно быть направлено на прекращение зуда.
- Широко применяются антигистаминные препараты
, в ходе лечения наиболее полезно применять их перорально или парентерально. Гидроксизина гидрохлорид, дифенгидрамина гидрохлорид, хлорфенирамин и прометазин хорошо известны как классические антигистаминные препараты, блокирующие рецепторы Нь эти препараты рекомендуются для контроля над зудом. Цетиризин, лоратадин и мизоластин являются антигистаминными препаратами второго поколения, которые предпочитают для купирования зуда у социально активных пациентов, поскольку эти препараты не обладают седативным эффектом. Ципрогептадина гидрохлорид — еще один эффективный препарат для контроля зуда. - Антидепрессанты и анксиолитики
. Во многих случаях антигистаминные средства недостаточно эффективны, и их можно заменить психотропными препаратами. Транквилизаторы тормозят позывы к расчесам и уменьшают нервное напряжение. Трициклические антидепрессанты могут быть еще одной альтернативой для контроля над зудом, поскольку эффективно связывают Н1. Амитриптилин можно назначать пациентам с неврозами и депрессией для профилактики тенденции к растираниям и расчесам. - Антибиотики
. Назначение соответствующих антибиотиков требуется в случаях осложнения вторичной инфекцией. Основным патогеном у таких пациентов является Staphylococcus aureus.
- Глюкокортикоиды
.Наружная терапия немыслима без применения кортикостероидов, хотя с ними связаны побочные эффекты. Глюкокортикостероиды с высокой фармакологической, а также облегчают зуд и уменьшают инфильтрацию очагов. В обоих случаях применение очень мощных местных стероидов, а также стероидов под окклюзией рекомендуется на короткое время. Если очаг расположен в области гениталий, предпочтительнее применять стероиды со слабой фармакологической активностью.Можно попробовать введение триамцинолона ацетонида внутрь небольших очагов (кристаллическая суспензия) 10 мг/мл в концентрации 1:4 с 1% местным анестетиком. Следует предпринять меры предосторожности, чтобы избежать риска атрофии и депигментации. Инъекции не проводятся в экскориированные и инфицированные очаги. - Деготь
.Противовоспалительные свойства дегтя и его продуктов хорошо известны. На несколько дней можно назначить чистый угольный деготь. Его лучше применять со смягчающими препаратами (эмолентами), поскольку деготь высушивает кожу. Фотосенсибилизация, контактный дерматит и фолликулит могут возникнуть как побочные эффекты. Комбинированная терапия хорошо переносится, включая стероиды и деготь с ацетилсалициловой кислотой или без нее. - Мочевина
.Препараты с мочевиной с большим успехом применялись для лечения, поддерживающей терапии и профилактики нейррдермита. Их эффективность базируется на свойстве повышать способность рогового слоя к связыванию воды, а также на их кератолитическом действии, противозудном эффекте и способности подавлять пролиферацию. Полезной в лечении может быть комбинированное применение мочевины и гидрокортизона. - Доксепин
.Местное применение 5% крема доксепина оказывает значительное противозудное действие у пациентов. Крем с доксепином приносит облегчение зуда, причем побочные эффекты препарата временные и слабые. К ним относятся жжение в месте применения и сонливость.
Другие виды терапии
- Местное лечение антибиотиками в качестве монотерапии или в сочетании с глюкокортикостероидами дает хороший результат, если присутствует вторичная инфекция.
- Если возможным медиатором тяжелого зуда считается вещество Р или кальцитонин- генсвязанный пептид, помогает применение крема с капсаицином. Он также применяется при лечении узловатого пруриго.
- Криотерапия жидким азотом или СО2 оправдана при инфильтрации очага. Она оказывает противозудное действие.
- Примочки с трихлоруксусной кислотой (10-33%) или подофиллином (2-10%) несколько раз в зависимости от длительности существования очага уменьшают инфильтрат и облегчают зуд.
- Рентгеновское облучение сверхмягкими лучами может успешно применяться, особенно при опухолевидной лихенификации.
- В некоторых случаях эффект оказывает местное применение 0, 05% третиноина или ароматического ретиноида.
Альтернативные и экспериментальные методы лечения
- Альтернативно рекомендуется местная ПУВА-терапия 3 раза в неделю (3-5 Дж/см2) в количестве 20 сеансов.
- Болгарские дерматологи стали пионерами в успешном лечении ПХЛ с применением высокогорной климатотерапии. Зуд уменьшается при охлаждении в условиях пребывания на высоте 2000 м над уровнем моря. Патологически измененная реактивность организма регулируется до уровня гипосенсибилизации. Благотворный эффект высокогорной климатотерапии основывается на чистоте воздуха, избытке ультрафиолетового излучения и низком давлении О2, что стимулирует гормональную активность надпочечников,
- Акупунктура также помогает в облегчении зуда и может рекомендоваться в качестве поддерживающей терапии.
- Еще одним распространенным методом облегчения зуда являются прохладные или умеренно прохладные ванны.
[youtube.player]
НЕЙРОДЕРМИТ (Лишай Видаля – ограниченный нейродермит)
Нейродермит – хроническое воспалительное заболевание кожи, характеризующееся формированием эритематозно-лихеноидных высыпаний со склонностью к слиянию с образованием очагов папулезной инфильтрации и лихенизации кожи в типичных зонах. Различают диффузный и ограниченный нейродермит.
Нейродермит диффузный носит аллергический генез, реализации которого способствуют нерациональное питание, интоксикации, нарушения функции внутренних органов (печени, желудка, почек), очаги хронической инфекции. Большая роль в развитии процесса принадлежит функциональным нарушениям нервной системы – ЦНС, вегетативной (преобладание тонуса симпатической нервной системы), эндокринным нарушениям (нарушения гипофизарно-надпочечниковой системы). Это позволило выдвинуть положение о ведущей роли нервно-эндокринных нарушений в патогенезе заболевания. Процесс может развиться в любом возрасте.
Клиническая картина характеризуется появлением милиарных слабо-розовых зудящих папул, имеющих выраженную тенденцию к слиянию в сплошные зоны инфильтрации с последующей лихенизацией кожи в области локтевых и коленных сгибов, лучезапястных суставов, боковых поверхностях шеи. На коже лица, груди, спины появляются также участки неостровоспалительной эритемы розового цвета с небольшим шелушением, без четких границ. При неблагоприятном течении, раздражающей терапии возможна генерализация процесса вплоть до эритродермии. В результате интенсивного зуда на коже появляется большое число точечных и линейных экскориаций, а также трещины, участки дисхромии кожи. В целом кожные покровы сухие, сероватого оттенка. Дермографизм белый. Ногтевые пластинки вследствие постоянного зуда блестящие, полированные. Нарушены сон, аппетит. Больные раздражительны, плаксивы, с пониженной массой тела; нередко отмечаются гипотония, адинамия, повышенная утомляемость, гипогликемия, снижение секреции желудочного сока, гипокортицизм и т. д. Течение заболевания длительное, с периодами относительной ремиссии в летние сезоны. В зоне расчесов нередко присоединяется пиококковая инфекция.
Нейродермит ограниченный характеризуется локализацией процесса на ограниченных участках кожи, наиболее часто на задней и боковых поверхностях шеи, в области голеностопных суставов, на половых органах. В типичных случаях в очаге ограниченного нейродермита выделяют 3 зоны: центральную (лихенизация кожи), среднюю (множество папулезных мелких блестящих высыпаний) и периферическую (гиперпигментация кожи).
Диагноз основывается на клинических данных. Диффузный нейродермит трудно дифференцировать от атопического дерматита, который на одном из своих этапов развития (обычно заключительном) клинически идентичен. Поставить диагноз атопического дерматита в таких случаях помогают наследственная отягощенность, наличие других проявлений аллергии (ринит, бронхиальная астма и др.), выраженные нарушения иммунитета с увеличением уровня IgЕ и снижением Т-клеточного иммунитета, нарушение функции пищеварительного тракта (ферментная недостаточность, дисбактериоз, гастрит, колит и др.), развитие процесса в раннем детском возрасте из предшествующего экзематозного состояния, наличие периодов обострения процесса с явлениями экзематизации и др.
Лечение: соблюдение гипоаллергенной диеты (исключают крепкие мясные бульоны, острые, копченые блюда, алкоголь, шоколад и др.), гигиенического и охранительного (полноценный сон, отдых, избегать стрессов) режима, санация очагов хронической инфекции, коррекция функции пищеварительного тракта, отказ от использования синтетического белья, недопущение соприкосновения кожи с шерстяными изделиями, мехом (особенно крашеным). Назначают психотропные средства: седативные препараты (настойки валерианы, пустырника, пиона), транквилизаторы (триоксазин, мебикар, оксилидин, амизил) и нейролептики (левомепромазин, тиоридазин), при развитии у больных депрессивного состояния – амитриптилин и др. Используют также антигистаминные (тавегил, фенкарол, кларитин, циметидин, перитол), гипосенсибилизирующие (тиосульфат натрия, гемодез) средства, гистаглобулин, витамины А, группы В, С, ангиопротекторы (доксиум, теоникол). При генерализации процесса с развитием эритродермии показаны кортикостероидные препараты (20—30 мг/сут на непродолжительное время). В целях стимуляции надпочечников используют кортикотропин, этимизол. Наружно назначают мази с нафталаном, АСД – III фракция, деггем (2—5% с постепенным увеличением до 10—20% на очаги лихенизации), папавериновый крем, питательные кремы с витамином А, силиконовый, крем Унны. Очаги ограниченного нейродермита обкалывают гидрокортизоном, метиленовым синим с бенкаином. Широко используют физиотерапию: УФ-облучение, селективная фототерапия, диадинамические токи и магнитотерапия паравертебрально, рефлексотерапия (лазеро– и акупунктура), индуктотермия надпочечников и др. Показано санаторно-курортное лечение с использованием сероводородных и радоновых ванн, сульфидных вод, гелиоталассотерапии.
Профилактика заключается в соблюдении диеты, устранении факторов, способствующих развитию нейродермита.
[youtube.player]
Симптомы аллергии нетрудно спутать с симптомами других заболеваний. Высыпания на коже в начале любой патологии часто бывают похожи по цвету, форме и локализации. Но симптоматика каждого из этих заболеваний не ограничивается только кожной сыпью, то есть принципиальные отличия все-таки существуют. Как отличить лишай от аллергии — тема сегодняшней статьи.
Лечение стригущего лишая: как правильно сочетать местные и системные препараты
Лечение стригущего лишая направлено на борьбу с грибком, вызвавшим заболевание. Обычно рекомендуется сочетание системного и местного лечения. Скажем, гризеофульвин перорально в дозе, которая рассчитывается для пациента индивидуально, может сочетаться с местными противогрибковыми средствами, содержащими клотримазол, тербинафин, кетоконазол. Местно наносят кремы, мазь спрей, шампунь — в зависимости от локализации очага стригущего лишая.
Системный противогрибковый препарат принимают в течение 15-25 дней с еженедельным бактериоскопическим контролем. Если в соскобе грибок не обнаружен, прием препарата внутрь продолжается еще 14 дней в той же дозировке через день.
Анализ по завершении лечения делается трижды: сразу после окончания приема препарата, через неделю, через 3 месяца. Только все три отрицательных результата свидетельствуют об успешном лечении.
Если один из анализов дал позитивный результат, схему лечения следует пересмотреть. Желательно назначить дополнительно препараты для укрепления сосудов и улучшения микроциркуляции.
Стригущий лишай является высококонтагиозным заболеванием
, которое имеет грибковую природу. В период протекания патологии поражение может наблюдаться в волосистой части головы, а также на теле человека.
Причины появления аллергического лишая
- Чаще всего такой вид лишая возникает как последствие перенесённых простудных заболеваний. Пик заболевания аллергическим лишаём приходится на осень и весну, когда погода нестабильная ( то резкое похолодание, то потепление), люди чаще болеют ОРВ, у них понижен иммунитет. Вирус герпеса в крови стимулирует появления питириаза.
- Также врачи утверждают, что после длительного нервного напряжения или сильного стресса может появляться этот лишай как разновидность аллергической реакции. По статистике, эта болезнь присуща больше женскому полу. Известны случаи, когда в день своей свадьбы невеста получала от организма своеобразный «подарок» в виде розовых пятен. Студентки перед сдачей ЕГЭ тоже часто обращаются с данной проблемой к врачам — дерматологам.
- Известны случаи, когда сильное расстройство кишечника также приводило к появлению этого вида лишая.
Таким образом, в зависимости от причины появления розового лишая (различий в симптоматике), врачи приписывают не одинаковые способы лечения.
Симптомы
Заболевание имеет большое количество ярко выраженных признаков. В области поражения наблюдается отечность и гиперемия кожных покровов. На коже имеются чешуйки серовато-белого цвета. При несвоевременном лечении болезни наблюдается появление других очагов. Все очаги расположены отдельно друг от друга
. Они не способны сливаться. Локализация очагов поражения может наблюдаться у человека на различных частях тела. В период протекания патологии пациенты жалуются на чрезмерную утомляемость и слабость. Иногда болезнь сопровождается повышением температуры тела. Также у пациентов может отсутствовать аппетит. и взрослых
При инфильтративно-нагноительной форме заболевания может наблюдаться развитие ярко выраженного воспалительного процесса . В данном случае в области поражения возникает нагноение. Заболевание может поражать не только гладкую кожу, но и волосы. В период протекания патологического состояния наблюдается ломкость волос в очагах поражения
. Именно поэтому болезнь называют стригущим лишаем.
Заболевание является заразным заболеванием, которое имеет ярко выраженные симптомы. Это дает возможность определить его человеку самостоятельно. Для того чтобы дифференцировать болезнь от других патологических состояний пациенту рекомендовано пройти осмотр у врача, а также соответствующие изделия.
Виды контактного дерматита
Простой контактный дерматит
В данном случае воспаление вызывается облигатными факторами, раздражитель действует только и непосредственно на кожу, без явной реакции со стороны иммунной системы. Самыми «коварными» являются щелочные поражения: для них характерно незаметное развитие. Начало можно не заметить, а потом появится глубокая и долго заживающая язва.
Для воспаления при простой форме характерны четкие границы непосредственно на участках контактирования с раздражителем. Часто сыпь появляется под одеждой, перчатками, бывает в виде везикул, красных пятен, эрозивных язв.
Простой контактный дерматит бывает острым и хроническим — в зависимости от того, насколько интенсивно действует раздражающий фактор. Симптомы острого течения проявляются очень быстро, они ярко выражены.
Выделяют три стадии острого дерматита:
- эриматозная, когда возникает покраснение, отечность, шелушение;
- везикулезная — участок воспаления покрывается пузырьками;
- некротическая — поврежденные ткани отмирают.
Все эти стадии могут сопровождаться неприятным зудом, жжением, участки пораженной кожи отличаются болезненностью.
Хроническое течение возникает постепенно, под длительным действием слабого раздражителя, длится месяцы и даже годы. Здесь нет явных симптомов воспаления кожи (болезненность, отечность, покраснение). Кожа на участках контактирования с раздражителем обретает синюшно-багровый оттенок, начинает трескаться, огрубевает или, наоборот, истончается.
Аллергический контактный дерматит
Аллергическое воспаление, как правило, развивается при наличии факультативного фактора, содержащего гаптен. Гаптеном называют частицу вещества, запускающую аллергическую реакцию после соединения с белками кожи.
Основное отличие аллергической формы от простого дерматита — площадь распространенности поражения. Обычный контактный дерматит распространяется четко на участок, на котором случился контакт с раздражителем, время, за которое он проявляется, составляет промежуток от считанных минут до нескольких часов. Выраженность простого воспаления напрямую связана с концентрацией раздражителя и продолжительностью контакта.
Аллергический дерматит имеет свойство распространяться за границы участка контактирования с раздражителем. Например, применение моющего средства может закончится покраснением, отеком не только на ладонях, но и распространением сыпи на плечах. Причем аллергическая реакция далеко не всегда проявляется быстро: скрытый период составляет до 15 суток.
Здесь уже выраженность воспалительного процесса связана с «силой» иммунного ответа самого организма на действие аллергена. А концентрация раздражителя и продолжительность контакта играют второстепенную роль.
Симптомы аллергической формы дерматита:
- выраженный отек;
- яркая гиперемия с долгим сохранением синюшного или бордового пятна;
- сыпь (эриматозная, везикулезная, папулезная), похожая на крапивницу, с появлением мелких пузырьков с жидкостью, после их вскрытия также остается мокнущая поверхность;
- сильный зуд.
Отметим, что контактный дерматит в любой форме не несет угрозу для окружающих, поскольку отсутствует риск заражения. Но многие пациенты говорят о серьезном психологическом дискомфорте. Кроме зуда и жжения, они переживают из-за ухудшения внешнего вида кожи, особенно если сильное воспаление возникает на участках, заметных окружающим.
Как отличить от розового?
Достаточно часто стригущий лишай путают с розовым, что объясняется наличием похожей симптоматики. Но, данные патологические процессы характеризуются наличием определенных отличительных особенностей. На начальной стадии розового лишая может наблюдаться развитие слабости и сонливости.
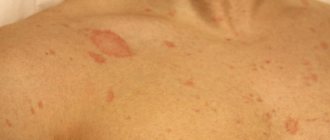
Далее наблюдается развитие материнской бляшки.
Пятно имеет розовый цвет, диаметр которых составляет до 5 сантиметров. В течение недели вокруг бляшки образуются очаги меньшего размера, которые при стригущем лишае не наблюдаются.
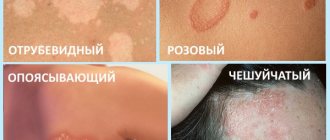
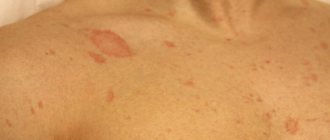
Розовый лишай
в большинстве случаев
наблюдается в области туловища и спины
, а стригущий – в области шеи, рук, лица. При розовом лишае в большинстве случаев диагностируется невысокая субфебрильная температура. При стригущей форме болезни лихорадка может отсутствовать.
Похожие болезни
Псориаз — это неинфекционное кожное поражение, которое встречается всего у 5% населения Земли. Несмотря на это, его часто путают с другими дерматологическими диагнозами, ведь все они имеют схожие признаки и причины, однако лечатся совершенно по-разному.
С псориазом можно спутать:
- лишай;
- экзему;
- грибковые инфекции;
- дерматит;
- вторичный сифилис;
- системную красную волчанку;
- рак кожи;
- себорею.
Начальная стадия
На начальной стадии определить протекание болезни может только доктор. Болезнь может проявляться в виде пятна, которое похоже на обыкновенный прыщик. В некоторых случаях у пациентов развиваются воспалительные процессы. В очагах воспаления волосы характеризуются обесцвечиванием. Может наблюдаться появление пузырьковых и узелковых образований по краям лишая.
Во время протекания патологии могут обламываться волосы возле луковиц. В области обламывания корешков на волосах наблюдается серый налет
. В некоторых случаях может наблюдаться появление псориатической или себорейной симптоматики. Большие отмечают появление легкого жжения и зуда в области поражения.
Чем лишай отличается от дерматита?
Самостоятельно отличить лишай от дерматита сложно. Точную постановку диагноза сделает врач, предварительно изучив результаты анализов. Сложность состоит в том, что болезни легко перепутать из-за симптомов: красные воспаленные очаги и зуд. Кроме того, не стоит забывать, что дерматиты и лишаи разнообразны, и каждый имеет характерную черту, которую различит специалист.
Как проходит?
Для того чтобы побороть заболевание, необходимо применять соответствующие препараты, которые имеют противогрибковое действие. Их назначают пациентам внутрь. В большинстве случаев рекомендуется прием:
- Клотримазола;
- Микоконазола;
- Микосептина;
- Кетоконазола.
Помимо приема лекарств внутрь, пациенту рекомендуется использовать медикаменты, которые имеют местный эффект воздействия
. В утреннее время область поражения рекомендуется обработать йодовым раствором. В вечернее время после проведения гигиенических процедур рекомендуется смазывать места поражения салициловой, серной или серно дегтярной мазью.
Благодаря такой схеме лечения будет обеспечиваться устранение очагов поражения. Изначально наблюдается снятие чешуек с мест поражения. По истечению нескольких дней они начнут понемногу рассасываться.
Как лечить укусы насекомых в домашних условиях
Здоровый организм достаточно мягко реагирует на укусы насекомых, поэтому их легко можно вылечить в домашних условиях.
Сначала удалите жало, если оно застряло в коже;
Обработайте пораженный участок спиртом или спиртосодержащим одеколоном;
Сразу же приложите пакет со льдом или что-нибудь холодное, чтобы уменьшить отёк.
Впрочем, при недостаточно сформированном иммунитете (например, против пчелиного яда) место укуса всё равно опухнет и будет саднить. Скорее всего потребуется принять обезболивающие и помазать его антигистаминной мазью.
У беременных
Достаточно часто заболевание диагностируется у беременных женщин. В этот период категорически запрещается применение определенных медикаментов
. Именно поэтому для терапии патологического процесса рекомендуется использовать средства народной медицины, которые характеризуются не только эффективностью, но и безопасностью.
Существует огромное количество лекарств, которые широко применяются для борьбы с патологией. Достаточно эффективными являются ягоды клюквы
, которые необходимо предварительно пропустить через мясорубку. Полученная кашица накладывается на очаги поражения и сверху покрывается полиэтиленовой пленкой. Процедуру рекомендуется проводить как можно чаще.
Может проводиться с применением изюма
. Его заливают кипятком на 20 минут. После этого распаренными ягодами смазывают участки поражения. Можно приготовить лекарство на основе свеклы. Ее необходимо сварить и натереть на мелкой терке. В полученную кашицу добавляется небольшое количество меда. Смазывать очаги поражения медикаментом рекомендуется три раза в день. Курс лечения данным медикаментом составляет от 7 до 10 дней.
Если средства народной медицины не приносят желаемого эффекта, то женщине делают назначение аптечных препаратов
. Их подбор осуществляется только доктором с учетом индивидуальных особенностей беременных. Определенное лекарство назначается только в том случае, если ожидаемая польза для мамы будет больше, чем вред для плода.
Лечение заболевания у беременных женщин необходимо проводить максимально осторожно, что позволит устранить появление нежелательных эффектов.
Симптомы укуса насекомых у человека
набухание в месте укуса;
боль в пораженной области или мышцах;
нагрев тканей вокруг места укуса.
Симптомы тяжелой реакции, которая требует медицинской помощи, включают в себя:
лихорадку и повышение температуры до 39 градусов;
тошноту и рвоту;
спутанность сознания и бред.
В целом, укус насекомого обычно напоминает грипп или простуду и никакого специфического лечения не требуется. Если вы испытываете симптомы дольше семи дней, то следует обратиться к врачу, чтобы исключить инфекции, которые вы могли подхватить от насекомого.
ВНИМАНИЕ! Исключение – укус таежного клеща! После него в больницу следует обращаться немедленно. Необходимо ввести сыворотку с иммуноглобулином в течение 24 часов.
Как правило, диагностика укуса насекомого или паука не представляет сложности – человек их сразу замечает. Исключение составляют укусы таежных клещей, которые умеют присасываться незаметно. Именно поэтому нужно тщательно осматривать себя после посещения леса или прогулок по полю, а также носить закрытую одежду, чтобы клещ не подобрался к голому телу.
Постарайтесь также сохранить мертвого клеща, чтобы отправить его в лабораторию для проверки на энцефалит и боррелиоз.
Можно ли мыться?
В период протекания патологии пациенту необходимо не только проводить соответствующее лечение, но и изменить свой образ жизни. В данном случае рекомендуется придерживаться правил личной гигиены. Пациент должен регулярно принимать душ
.
После проведения процедуры ванну необходимо мыть антисептическими растворами. Купаться в море категорически запрещается
. Это объясняется тем, что соленая вода будет стягивать очаги поражения, что приведет к усугублению ситуации.
Больной должен ежедневно менять одежду и нижнее белье. Его необходимо предварительно кипятить или замачивать с применением дезинфицирующего раствора. После просушивания одежды и белья его необходимо гладить. Ежедневно в доме должна проводиться влажная уборка. В данном случае используются разнообразные дезинфицирующие средства. Больной должен иметь личное полотенце, расческу, тапочки, которые регулярно обрабатываются дезинфицирующими растворами .
Стригущий лишай относится к категории неприятных заболеваний, которые являются заразными. Именно поэтому при появлении симптомов патологии пациентам рекомендуется обратиться за помощью к доктору. Специалист сможет назначить адекватное лечение после проведения соответствующих диагностических процедур. Лечение патологии может проводиться не только аптечными медикаментами, но и народными препаратами.
Лишай
— термин, объединяющий ряд заболеваний кожи. Характерными особенностями данных заболеваний являются папулы, пятна и узелковые элементы.
Первичные проявления стригущего лишая:
- Первичные проявления его представлены в виде розово-красного пятна с выраженным шелушением. Первым делом грибок проникает в луковицу волоса. Вокруг него появляется белое устье.
- Через неделю он врастает в ткань волоса из-за чего тот ломается 0,5 см выше кожного покрова. Отсюда и название стригущий лишай.
Микроспория может поражать любые участки кожных покровов:
- туловище;
- верхние конечности;
- нижние конечности;
- лицо;
- шея и т. д.
Диагноз может поставить только специалист. Микроспория может быть похожа на аллергию, поэтому важно вовремя обратиться к специалисту.
Заражение происходит при контакте с животными или предметами, на которых остались кусочки шерсти больных животных. Инкубационный период длится от 5 до 21 дня. От больных животных болезнетворные споры могут попасть и в почву. И теперь она становится источником заражения. В почве споры могут сохраняться на протяжении нескольких месяцев.
А вот если инфицирование произошло от человека, то инкубационный период длится до 4 месяцев.
Инфицирование человека происходит при близком контакте:
- объятия;
- поцелуи;
- пожатия рук.
А также при использовании вещей больного:
- расчёска;
- ножницы;
- головные уборы и т. д.
Существует много видов такого заболевания, как лишай и признаки многих схожи. Чтобы отличить розовый лишай от стригущего лишая, необходимо знать симптомы и факторы отличия. Эти два вида отличаются как причинами появления, так временем течения, лечением, проявлениями. Возрастная группа, что болеет для каждого вида разная. Поэтому, чтобы понять разницу необходимо рассматривать каждый фактор.
Возбудители разных видов
Такое коварное заболевание провоцируют микроскопические грибки, проникающие в человеческий организм:
- Антропофильные грибы легко передаются от больного к здоровому человеку или через предметы быта, принадлежащие больному. Такие грибы могут перейти к здоровому человеку через рукопожатие, головные уборы, дверные ручки, расчески и прочее.
- Зооантропофильные грибы передаются от больного животного. Зачастую маленькие дети наиболее подвержены поражению, так как, они тесно контактируют с уличными животными. Но и домашние животные не застрахованы от такой напасти, поэтому нужно регулярно осматривать своих любимцев и купать.
- Гемофильные грибы обитают на земле. Особенно подвержены заболеванию маленькие дети и огородники.
Грибок паразит не может проникнуть в организм человека с сильным иммунитетом. Как только защитные функции снижаются, грибки паразиты активно размножаются. Симптомы заболевания напрямую зависят от грибка, паразитирующего в человеческом организме и от иммунитета, оказывающего сопротивление.
Возбудителем лишая также может быть герпес, который является причиной возникновения опоясывающего лишая у взрослого человека. Сниженный иммунитет провоцирует вирус на активность, что является причиной той или иной болезни.
Сравнение: отличия розового лишая и стригущего
Стригущие высыпания — заразны, имеют неправильную форму и поражают волосы на голове, которые на месте локализации заболевания ломаются, лицо, руки, ногтевые пластины. Болезнь быстро развивается, а пятна становятся бордового цвета. Заболевают чаще детки, а хронической формой — женщины. Течение болезни длительное.
Отличие розовых высыпаний, что они почти не заразны. Болезнь носит инфекционно-аллергический характер и начинается, как обычная простуда. Потом появляется пятно точной круглой формы, что не проходит где-то неделю, за ним появляются множественные пятна поменьше. Заболевает чаще молодежь. Продолжительность около 2-х месяцев, потом пятнышки исчезают, а появляется пигментация.
Чтобы отличить эти 2 вида назначается анализ на грибки, и на основании полученной информации делают заключение.
Что такое псориаз?
При псориазе кожа в месте поражения краснеет, шелушится и начинает трескаться. Затем среди трещинок формируются очертания небольших чешуек, имеющие белый или сероватый цвет. Место, где локализована проблема, переливается на свету, так как над папулами образуется тонкая пленочка. При соскабливании от них отделяется тонкий слой, похожий на парафин.
Чешуйчатый лишай сопровождается постоянным зудом и жжением, который иногда имеют невыносимый характер. Главным осложнением проблемы может стать поражение близлежащих суставов, то есть артрит.
Причины возникновения
Причины 2-х патологий различны, несмотря на принадлежность в одной группе заболеваний:
- Стригущий лишай появляеться при общении с больным животным или человеком.
Стригущие высыпания появляются, если:- понижен иммунитет;
был контакт с заболевшими людьми или животными;
- не соблюдаются правила гигиены;
- наблюдается дефицит витамина А;
- есть хронические болезни.
Пути заражения
Розовый — отличается тем, что считается незаразным, но если здоровый человек имеет сниженный иммунитет, то он может инфицироваться от больного через бытовые предметы. Заразиться стригущим лишаем можно:
- при контакте с бездомными больными животными или заболевшим человеком;
- если использовать общие бытовые предметы (полотенца, постельное белье и др.);
- при работе с сеном, если есть шерсть заразных грызунов;
- через землю, т. к. споры в ней живут до 3-х месяцев.
С чем можно спутать грибок
Некоторые проблемы с кожей могут иметь сходные симптомы с лишаем. Для того чтобы достоверно определить причину пятен на коже, похожих на лишай, необходимо посетить специалиста, а при необходимости сдать соответствующие анализы.
Итак, за грибок можно принять:
аллергические реакции или пятна на коже (крапивницы, атопические дерматиты). Такие высыпания, похожие на лишай, сопровождаются зудом, иногда отеками (смотри фото ниже), появляются при контакте с аллергеном или употреблении его в пищу. Лечение, как правило, заключается в приеме антигистаминных препаратов, а также исключении контакта или из рациона пищи причины возникновения;
- травмы. Некоторые виды травм мягких тканей, например, ушибы, ссадины, гематомы, синяки, могут выглядеть, как пятно на коже похожее на лишай. Фото истинного грибка представлены ниже, их можно сравнить со своим поражением;
- авитаминоз. Существенный недостаток витаминов в организме может вызывать некоторые изменения кожи, включая локальные: сухость, шелушение, покраснение, появление микротрещин. Такие пятна на теле чем-то похожи на лишай, слегка чешутся, но никогда не являются причиной повышения температуры или недомогания;
- гипомеланоз и нарушения пигментации. Образование пятен на теле похожих на лишай, обычно белого цвета, вследствие недостаточной выработки меланина или полном его отсутствии исключает наличие грибка кожи, но может проявляться при заболеваниях печени или других нарушениях;
- меланомы и родимые пятна белого и коричневого цвета можно спутать с грибком. Обязательно покажите пятно на коже похожее на лишай специалисту, возможно, оно является симптомом нарушений работы внутренних органов и требует лечения;
- другие кожные заболевания и пятна на теле похожие на лишай. Причиной таинственных высыпаний на коже могут быть различные виды дерматитов, акне, абсцессов, фото которых помогут понять природу новообразования;
- кожные высыпания вследствие хронического стресса, недосыпа или сильной утомляемости. Такие образования «от нервов», поэтому не имеют отношения к грибку.
Течение недуга
Розовый лишай начинается, как обычная инфекция: повышается температура, слабость, упадок сил, идет увеличение лимфатических узлов. Потом на коже появляется пятно или пятна, что постепенно увеличиваются. Большое количество говорит о тяжести течения болезни. Период выздоровления длительный.
У стригущего лишая наблюдается 3 формы:
Запущенная форма стригущего лишая переходит в хроническую форму и человек становится источником заражения. Хроническая форма длится долго и считается опасной, особенно у деток, потому что быстро распространяется.
Аллергический лишай у детей
Хотя розовый лишай появляется чаще у взрослых, однако известны случаи, когда у детей 6 – 10 лет он тоже проявлялся. Сначала образовывался один достаточно крупный лишай, чаще на груди ребёнка, а дальше симптомы болезни проявлялись как у взрослых: более мелкие лишаи по всему телу, температура, слабость, зуд. У детей розовым лишаём покрывается даже голова.
Редко встречается нестандартное проявление аллергического лишая, когда очаги болезни сливаются, принимают вид огромных бугристых высыпаний. В науке такой вид лишая называется лишаём Видаля. Сыпь здесь характеризуется не количественным высыпанием, а обширным.
Основные рекомендации, которые дают врачи при этом заболевании:
- Отказаться на время от косметических средств (тоники, кремы, лосьоны);
- Не принимать ванну, а только душ (и то недолго);
- Если болезнь застала летом – избегать палящих солнечных лучей;
- Не посещать солярий и бассейн;
- Придерживаться диеты (в первую очередь исключить продукты, которые могут вызывать аллергию: цитрусовые, яйца, кофе, шоколад, копчёности, приправы);
- Носить одежду из хлопка и льна.