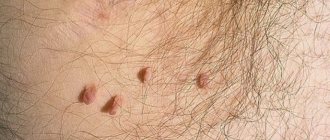
Склеродермия – хроническое заболевание соединительной ткани, которое традиционно относят к аутоиммунным ревматическим заболеваниям. Самым видимым проявлением болезни является утолщение кожи.
Изначально болезнь называлась “прогрессивный системный склероз”, однако данный термин не совсем верен, поскольку склеродермия прогрессирует не всегда. Симптомы болезни варьируются от пациента к пациенту. Склеродермия не является заразным, инфекционным, раковым или злокачественным заболеванием.
НАСКОЛЬКО ОПАСНА СКЛЕРОДЕРМИЯ?
Как и в случае с многими хроническими заболеваниями, склеродермия может быть опасной. Симптомы крайне индивидуальны, и воздействие на организм может варьироваться от незначительного до угрожающего жизни.
Степень опасности изменяется в зависимости от того, какая часть тела поражена, и от степени поражения. Легкий случай может перерасти в серьезный при неправильном подборе лечения. Быстрая и точная постановка диагноза и лечение под контролем квалифицированных специалистов сводят симптомы склеродермии к минимуму и уменьшают шансы нанести необратимый вред организму.
Причины заболевания
Причины этого заболевания до конца не выяснены. Предполагается, что на развитие патологии оказывают влияние генетические факторы. Существует наследственная предрасположенность к аутоиммунным болезням. Это не значит, что недуг проявится сразу после рождения, патология может развиться в любом возрасте.
У людей со склонностью к склеродермии спровоцировать начало болезни могут следующие факторы:
- перенесенные инфекции;
- гормональные нарушения;
- переохлаждение (особенно обморожение рук и ног);
- молекулярная мимикрия микроорганизмов, из-за которой возникает повышенная активность лимфоцитов;
- гормональные нарушения;
- интоксикация лекарствами или химическими средствами;
- плохая экология места проживания;
- работа, связанная с вредным воздействием (например, на химическом производстве).
Окружающая среда и здоровье человека тесно взаимосвязаны. Очень часто развитие склеродермии провоцирует проживание в регионе с большим количеством промышленных предприятий. особенно это касается ювенильной формы болезни, которая проявляется в раннем возрасте. Вредное воздействие может оказать диоксид кремния, уайт-спирит, сварочные газы, кетоны, растворители, трихлорэтилен. Не у каждого человека, чья работа связана с этими веществами, обязательно разовьется болезнь. Но при наследственной предрасположенности риск возникновения склеродермии из-за постоянного контакта с химическими соединениями очень велик.
КАКИЕ ТИПЫ СКЛЕРОДЕРМИИ СУЩЕСТВУЮТ?
Склеродермия обычно делится на два типа:
- Локализованная склеродермия
- Системная склеродермия
В будущем, возможно, будут разработаны другие классификации с иными характеристиками и прогнозами течения болезни.
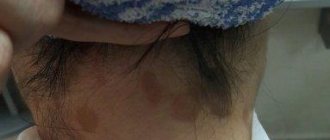
- Локализованная (ограниченная) склеродермия. Изменения обычно проявляются в виде местных поражений кожных покровов или мышц, которые редко распространяются за пределы пораженных областей. Как правило, заболевание носит относительно легкий характер и не затрагивает внутренние органы. У пациентов, страдающих локализованной формой заболевания, редко развивается системная склеродермия. Некоторые отклонения в лабораторных анализах, характерные для системной склеродермии, часто отсутствуют при локализованной форме.
- Морфеа (очаговая склеродермия). Форма локализованной склеродермии, для которой характерно образование восковых бляшек на коже, различных по размеру, форме и цвету. Кожный покров под бляшками может быть уплотнен. Такие бляшки со временем могут изменять размер, и нередко исчезают самостоятельно. Морфея обычно возникает в возрасте от 20 до 50 лет, но часто наблюдается и в более молодом возрасте.
- Линейная склеродермия. Форма локализованной склеродермии, в начале течения которой характерно появление уплотненных, восковых очагов в виде полосы на коже руки, ноги или лба. Иногда, на голове или шее такая полоса может перерастать в длинную складку, напоминающую след от удара саблей или мечом. Зачастую линейная склеродермия затрагивает не только поверхностный слой кожи, но и ее более глубокие слои. В некоторых случаях, движения суставов, расположенных под очагом поражения, могут быть затруднены. Обычно, заболевание развивается в детстве. У детей с линейной склеродермией могут наблюдаться патологии роста конечностей.
- Системная склеродермия (системный склероз). Данная разновидность заболевания затрагивает соединительные ткани сразу во многих частях тела. Она может поражать кожные покровы, пищевод, желудочно-кишечный тракт (желудок и кишечник), легкие, почки, сердце и другие внутренние органы, а также, в некоторых случаях, кровеносные сосуды, мышцы и суставы. Ткань пораженных органов затвердевает, в ней развивается фиброз, вследствие чего нарушается работа данных органов.
Болезнь, как правило, имеет две основные формы: диффузную и лимитированную. При диффузной склеродермии уплотнение кожи происходит быстрее и обширнее, чем при лимитированной форме. Кроме того, у пациентов с диффузной склеродермией выше риск развития “склеротических изменений”, т.е. фиброзного уплотнения внутренних органов.
Антибиотики при кожных заболеваниях, псориазе, склеродермии – таблетки, мази
Мазь от сыпи у детей
Реакция детского организма на действие любого раздражителя проявляется очень бурно. Это может быть легкая сыпь, зуд, жжение, гнойничковые проявления и другие негативные симптомы. Длительно протекающая аллергическая реакция приводит к развитию дерматита. Мазь от сыпи у детей позволяет снять дискомфорт и восстановить здоровье кожных покровов.
- Фенистил
Антиаллергическое средство с седативным эффектом. Применяется при крапивнице, аллергическом рините, лекарственной и пищевой аллергии. Помогает устранить зуд при атопическом дерматите, укусах насекомых, ветрянке. Средство наносят тонким слоем на пораженные участки эпидермиса 1-3 раза в день.
Как лечат грибок
Грибковые заболевания кожи очень устойчивы. Для полного избавления от них требуется комплексный подход к лечению. Необходимо обратиться в лечебное учреждение, чтобы выяснить разновидность возбудителя, поразившего кожу. Грамотный дерматолог сможет подобрать мази от микоза, а также другие антигрибковые средства и иммуностимулирующие препараты.
Если грибковая инфекция обнаружена на начальной стадии, добиться излечения от нее можно, используя мазь против грибка на коже. Заметив шелушение и зуд на коже (особенно этому подвержена кожа стоп), следует начать применять антигрибковые средства.
Соблюдение следующих правил поможет повысить эффективность лечения:
- Перед применением любой мази необходимо очистить кожу от загрязнений с помощью теплой воды и мыла, тщательно высушить;
- Необходимо ежедневно менять нательное белье, непосредственно соприкасающееся с зараженной микозом поверхностью кожи;
- Необходима обработка внутренней поверхности обуви больного микозом стоп (например, протирание нашатырем, хлоргексидином, мирамистином);
- Чаще всего необходимо принимать системные препараты антимикотического действия;
- Необходимо соблюдать режим использования мази от грибка кожи. Обычно назначенный врачом режим совпадает с предложенным в инструкции к препарату. Но иногда, исходя из ситуации, специалист может рекомендовать другую частоту и продолжительность лечения. Как правило, терапия микозов длится от нескольких недель до нескольких месяцев;
- Иногда требуется продолжать терапию еще в течение пары недель после излечения от микоза;
- При подборе лекарственного средства необходимо учитывать его побочные действия;
- Переходить на мази, в своем составе имеющие кортикостероиды, стоит только после того, как было опробовано и не дало позитивного результата лечение обычными противогрибковыми кремами и мазями.
Мази с антибиотиками
Используются для лечения и профилактики высыпаний, осложненных воспалением и бактериальной инфекцией. Чаще всего пациентам назначают такие лекарства:
- Гентамицина сульфат
Обладает широким спектром антимикробного действия, подавляет рост большинства вредоносных микроорганизмов. После применения хорошо всасывается. Основные показания к применению: лечение и профилактика кожных высыпаний, вызванных инфекцией. Помогает при фурункулезе, дерматите, трофических язвах, ожогах.
Дозировка и длительность терапии индивидуальны для каждого больного. Лекарство наносят на пораженные кожные покровы 2-3 раза в сутки в течение 7-14 дней. В случае передозировки возможны побочные действия: ототоксический эффект, зуд, раздражение. Противопоказано использовать при аллергических реакциях в анамнезе, нарушениях функции почек и печени. Не подходит для лечения беременных и новорожденных.
- Линкомициновая мазь
Противомикробное средство с антибиотиком. Подходит для лечения гнойничковых поражений кожи и мягких тканей. Наносится тонким слоем на пораженные участки 1-2 раза в день.
Противопоказано применять при заболеваниях почек и печени, аллергических реакциях в анамнезе. Длительная терапия может стать причиной зуда, жжения, отечности и повышения количества сыпи.
- Левомеколь
Группа медикаментов, в состав которых входят гормоны, антибактериальные, противовоспалительные и фунгицидные вещества. Применяются в том случае, если высыпания протекают в тяжелой форме, сопровождаются инфекцией и воспалением.
- Флуцинар
Содержит активное вещество – флуоцинолона ацетонид. Обладает выраженным противовоспалительным и противоаллергическим действием. Хорошо всасывается и кумулируется в коже. Биотрансформируется в печени, выводится почками в виде метаболитов.
Антибиотики применяются исключительно в тех случаях, когда заболевание вызвано бактериальной флорой. Правильное лечение антибиотиками может назначить исключительно только врач.
Антибактериальные препараты различаются спектром действия, это в первую очередь учитывается при их назначении. Антибиотики, которые имеют широкий спектр действия, назначаются при заболеваниях с неизвестным возбудителем.
Антибиотики делятся на 5 групп:
- Группа пенициллинов;
- Группа цефалоспоринов;
- Макролиды;
- Тетрациклиновая группа;
- Аминогликозиды.
Плюс каждая из 5 групп делится на 2 подгруппы:
- Широкий спектр действия;
- Узкий спектр действия.
Антибиотики широкого спектра действия способны подавить размножение большого числа болезнетворных бактерий. Антибиотики узкого спектра действия направлены на уничтожение лишь некоторых бактерий. К отдельной группе относятся противосифилитические и противотуберкулезные препараты.
Антибактериальные препараты узкого спектра действия:
- Эритромицин;
- Пенициллин;
- Оксациллин.
В зависимости от того, каким заболеванием болеет пациент, ему назначаются препараты определенной группы и подгруппы антибиотиков.
Всего несколько десятилетий назад многие болезни лечили таким антибиотиком, как пенициллин. Медицина не стоит на месте, и сейчас при определении бактериальной инфекции, которая поразила человеческий организм, назначается специальный антибиотик, который направлен на уничтожения данной бактерии.
Данные медицинские препараты имеют большую эффективность при заболеваниях, которые вызваны стрептококками и стафилококками. Также они применяются при лечении заболеваний, передающихся половым путем, инфекционных болезней дыхательных путей, эндокардита, сепсиса, поражений ЦНС, гнойных поражений кожи, цистита, перитонита, отита, простатита и многих других болезнях.
Например, стрептококки вызывают гнойное заболевание — стрептодермия. Здесь вы можете подробнее прочитать о том, что такое стрептодермия у детей.
Так как каждый медицинский препарат имеет огромное количество противопоказаний, пред применением необходимо проконсультироваться со специалистом.
Наша кожа является самым большим органом и выполняет много важных функций. От кожных покровов зависит красота и здоровье человека. Болезни кожи — это не только неприятно, но и во многих случаях опасно для здоровья. Для лечения некоторых кожных заболеваний, если они носят инфекционный характер, применяется антибактериальная терапия.
Антибиотиками лечатся следующие заболевания:
- Экзема;
- Рожа;
- Лимфоцитома;
- Пузырчатка новорожденных;
- Атрофирующий акродерматит;
- Красная волчанка;
- Некоторые виды лишая;
- Инфицированные поражения кожи;
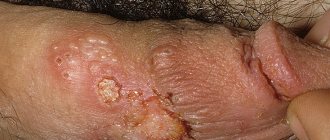
- Склеродермия;
- Фурункулез.
При заболеваниях кожи в настоящее время используются антибактериальные препараты пенициллиновой группы. Данные лекарственные средства эффективны при избавлении от кожных заболеваний инфекционного характера. Применять их лучше всего путем внутримышечного введения.
Антибиотики для лечения кожных заболеваний:
- Бензилпенициллина калиевая или натриевая соль;
- Полусинтетические пенициллины используются при лечении инфекционного дерматоза, вызванного стрептококком и стрептококком.
- Оксациллин. Данный препарат используют путем введения внутримышечно, а также в виде таблеток и капсул.
- Ампицилин. Препарат, который имеет широкий спектр действия и эффективно борется со многими кожными заболеваниями.
- Ампиокс. В данном антибиотике содержится оксациллин и ампициллин. Хорошо себя зарекомендовал в лечении дерматозов.
Антибиотики в таблетированной форме
Антибиотики в форме капсул и таблеток удобны в применении тем, что их можно употреблять в домашних условиях. Плюс ко всему их могут принимать беременные женщины и дети с минимальным риском побочных эффектов.
Одни из наиболее часто назначаемых препаратов в форме таблеток и капсул:
- Экоклав;
- Амоксиклав;
- Флемоксин;
- Панклав;
- Аугментин;
- Флемоклав.
К главному недостатку принятия препаратов пенициллиновой группы относится то, что они могут вызвать сильную аллергию. Данная группа антибиотиков хорошо лечит заболевания кожи на протяжении долгого времени.
Инъекционные формы антибиотиков
Антибиотики в форме инъекций приносят больший эффект, чем те же препараты в форме капсул и таблеток.
При лечении заболеваний кожи чаще всего используют инъекции антибиотиков группы цефалоспоринов, такие как:
- Цефазолин;
- Цефтриаксон;
- Цефалексин;
- Цефуроксим;
- Цефтибутен;
- Цефипим;
- Кефзол.
Антибиотики данной подгруппы эффективно используют при лечении кожных заболеваний в запущенных случаях.
Стоит отметить и то, что при лечении многих заболеваний кожи, помимо антибактериальных препаратов в таблетках и инъекциях, применяются мази с антибиотиками. Мази применяются путем нанесения на поврежденные участки несколько раз в день. Преимущества мазей в том, что они практически не имеют побочных эффектов и просты в применении. С их помощью лечение может проходить в домашних условиях.
При кожных заболеваниях используются такие мази, как:
- Левомиколь;
- Тетрациклиновая мазь;
- Стрептоцидовая эмульсия.
Мази помогают уменьшить количество высыпаний, уменьшить жжение и зуд.
Антибиотики при псориазе
Псориаз — кожное заболевание, которое в последнее время широко распространено. Полностью вылечить псориаз невозможно, но есть способ уменьшить количество обострений. Если при очередном обострении псориаза в организме больного выявляется инфекционный очаг, который и стал причиной обострения болезни, то без антибиотиков не обойтись.
Также антибактериальная терапия необходима и при мокнущих формах данного заболевания, так как возможно присоединение инфекции. Антибиотик подбирают в зависимости от того, где идет воспаление.
Антибиотики при склеродермии
Склеродермия— еще одно кожное заболевание, при лечении которого применяются антибиотики. В основном используют препараты пенициллиновой группы и их аналоги. Данное заболевание поражает внутренние органы, именно поэтому выбор антибиотиков зависит от того, какие органы поражены и на какой стадии находится заболевание. А также от возраста больного.
Одним из минусов антибактериальной терапии, является большое количество противопоказаний и побочных эффектов. Например, у антибиотиков широкого спектра действия намного больше побочных эффектов, чем у препаратов узкого спектра.
К самым распространенным побочным эффектам относятся:
- Тошнота;
- Рвота;
- Диарея;
- Запор;
- Головные боли;
- Аллергические реакции;
- Нарушение работы сердечно-сосудистой системы;
- Нарушения работы почек.
Каждый антибиотик имеет свои индивидуальные побочные эффекты. И если во время приема антибиотиков Вы заметили у себя побочные эффекты, необходимо его поменять.
Противопоказания к применению антибиотиков говорят о том, что данный препарат может не только не принести пользы, но и негативно повлиять на здоровье.
Самыми частыми противопоказаниями к применению антибиотиков, являются:
- Аллергия;
- Болезни печени или почек;
- Беременность, первый и второй триместр;
- Период грудного вскармливания;
- Детский возраст, особенно, это касается сильных антибиотиков.
Беременным и детям можно применять антибиотики только в случае серьезной инфекции, которую без антибиотиков вылечить будет довольно проблематично. Если помимо антибиотиков Вы принимаете какие-либо еще препараты, то необходимо проконсультировать со специалистом. Так как некоторые лекарства могут вступить в реакцию с антибактериальными препаратами и вызвать нежелательные последствия.
Ранения могут располагаться на любой части тела и в любом органе. После получения травмы необходимо проконсультироваться с врачом по поводу необходимого лечения. Обычно терапия ограничивается стерильными повязками со следующими кремами или мазями:
- Банеоцин — это средство из группы аминогликозидных антибиотиков. Обладает широким спектром действия.
- Левомеколь относится к представителям левомицетина.
- Эритромициновая мазь — это одно из бюджетных средств для лечения ран.
- Линкомициновая мазь относится к препаратам группы линкозамиды.
Мази с содержанием антибиотиков необходимо применять только для терапии гнойных ран, так как частое их использование приводит к развитию резистентности у бактерий. Это означает, что при длительном применении они не окажут необходимого терапевтического эффекта.
Особенности применения мазей с антибиотиками:
- Как правило, мазь накладывается на место повреждения (раны, воспаления) тонким слоем, хорошо смазав место повреждения. Однако, бывают мази, которые, наоборот, накладываются толстым слоем и должны самостоятельно впитаться в кожу. Однако, более детальный способ применения мази может назначить врач, как и частоту ее использования, но рекомендуют накладывать мази на ночь.
- Длительность использования мази также устанавливается врачом или же в зависимости от скорости заживления повреждения (раны).
Важно отметить то, что, чтобы избежать в дальнейшем избежать появление разных прыщей, фурункулов, угрей, надо наладить режим питания, избавившись от употребления жирной, жареной, соленой пищи, сладостей, а также избавиться от злоупотребления алкоголем и курения.
Негормональные мази
Лечение кожных высыпаний должно начинаться с посещения врача. Квалифицированный специалист определит причину расстройства и подберет оптимальную терапию, которая будет эффективна в каждом отдельном случае. Зная названия мазей от кожной сыпи, намного проще сориентироваться при выборе подходящего медикамента.
Обладают противовоспалительными, антисептическими, а в большинстве случаев противозудными и обезболивающими свойствами. Лекарства данной категории подходят для устранения высыпаний на лице, так как имеют щадящее действие. Их назначают для детей с раннего возраста.
- Гистан
Обладает противовоспалительными, антиэкссудативными и противозудными свойствами. Индуцирует выделение белков, которые отвечают за биосинтез медиаторов воспаления, путем торможения высвобождения арахидоновой кислоты. Уменьшает воспалительный экссудат, процессы грануляции и инфильтрации. Высыпания и воспаление сходят благодаря образованию субстанции хемотаксиса.
При контакте с различными веществами могут наблюдаться негативные реакции со стороны кожи. Появляются высыпания, жжение, шелушение на разных частях тела. Для лечения используют мазь от сыпи на теле, которую применяют по врачебному назначению. Как правило, это комбинированные средства, которые не только восстанавливают эпидермис, но снимают воспаление, гиперемию и увлажняют.
Рассмотрим популярные препараты местного применения для лечения высыпаний на теле:
- Адвантан
Препарат наружного применения с действующим веществом – метилпреднизолона ацепонат. Активный компонент является негалогенизированным синтетическим стероидом. Подавляет аллергические и воспалительные реакции, уменьшает болезненные ощущения и симптомы.
Очень часто кожные высыпания сопровождаются зудом, жжением и сухостью. Мазь от сыпи и зуда устраняет неприятные ощущения и ускоряет процессы регенерации поврежденного кожного покрова. Рассмотрим эффективные медикаменты из данной группы:
- Протопик
Средства местной терапии используются в лечении многих заболеваний, в том числе и передающихся половым путем. Мазь от сифилитической сыпи входит в категорию таких препаратов. Лекарства обезболивают кожные высыпания, устраняют шелушение, рассасывают плотные образования. Сыпь при сифилисе появляется на всех стадиях болезни, но чем раньше будет начато лечение, тем выше шансы устранить ее.
Рассмотрим эффективные мази от сифилитической сыпи:
- Гексикон
Антисептик с действующим веществом – хлоргексидина биглюконат. Активен в отношении грамположительных и грамотрицательных микроорганизмов, в том числе Treponema pallidum, Chlamydia spp., Ureaplasma spp. и других бактерий.
- Показания к применению: сифилис, бактериальный вагиноз, кольпит, уреплазмоз, гонорея, генитальный герпес. Различенные кожные инфекции: паронихии, пиодермия, импетиго, опрелости. Не назначают при непереносимости компонентов и для пациентов детского возраста. Средство наносят на пораженные участки эпидермиса 1-2 раза в сутки в течение 7-10 дней.
- Случаи передозировки маловероятны, так как вещество обладает низкой системной абсорбцией. Разрешено в период беременности и лактации при соответствующем врачебном разрешении. Побочные реакции проявляются в виде аллергии, которая проходит после отмены.
- Цигерол
Локально применяемые препараты, такие как мази, кремы, гели, спреи, могут быть очень эффективны, особенно, если микозу подвержен небольшой участок кожи на начальной стадии заболевания. Подробно ознакомившись с составом и действием средств для лечения микоза, можно составить собственное представление о том, какая мазь лучше поможет от грибка.
Эритромициновая мазь в качестве основного компонента содержит эритромицин — это сильный антибиотик из группы макролидов. Средство производится в России, выпускается в виде глазной и наружной мази. В качестве вспомогательных веществ в препарат входят: ланолин, натрия дисульфит и вазелин.
Эритромицин обладает выраженной бактерицидной активностью против ряда возбудителей: золотистый и дермальный стафилококк, стрептококк, клостридии, коринебактерии, нейссерии, бордетелла, гемофильная палочка, бледная трепонема, легионеллы.
Но в составе мази содержится всего 1 антибиотик, поэтому у многих возбудителей развилась резистентность. К ним относится: кишечная палочка, шигеллы и сальмонеллы.
Чаще других в этой группе заболевания кожи вызывает кишечная палочка, особенно у лиц старшего возраста. Эритромицин применяют у больных с аллергией на препараты пенициллинового ряда.
Показаниями для назначения эритромициновой мази являются:
- гнойные инфекции кожи и мягких тканей (абсцесс, фурункулез, карбункулы);
- вульгарные и юношеские прыщи;
- инфицированные ранения;
- термические и солнечные ожоги с волдырями (2 или 3 степень);
- пролежни и язвенные поражения.
Линкомициновая мазь является отечественным антибактериальным препаратом, который выпускается в тубах по 10 и 15 г. В качестве активного вещества в мази содержится гидрохлорид линкомицина, который, попадая в организм, превращается в активный линкомицин.
Он обладает бактерицидной активностью против многих грамположительных бактерий: стафилококков, стрептококков, пневмококка, возбудителя дифтерии и т.д. В отношении анаэробных клостридий и микоплазмы оказывает слабое патогенное действие.
Для ускорения процессов заживления кожи его рекомендуется наносить до 2 раз в сутки в течение 2 недель. После необходимо пройти повторный осмотр у врача. Побочные эффекты развиваются при увеличении продолжительности лечения и дозы препарата. К ним относятся:
- диспепсические явления: тошнота, рвота, диарея, боли в животе, метеоризм;
- поражения кожи в виде аллергической реакции: сыпь, дерматит, крапивница, ангионевротический отек;
- поражение печени с развитием желтухи и увеличение содержания билирубина в сыворотке крови;
- изменения в анализах крови: нейтропения, тромбоцитопения, лейкопения — эти состояния обратимы.
Противопоказания к применению антибиотиков
Не рекомендуется использовать такого рода мази лишь в том случае, когда у человека гиперчувствительность к антибиотикам и вовсе их непереносимость, что может привести к появлению различных побочных эффектов.
Поэтому важно действовать по назначению врача. Хотя на сегодня не замечено каких-либо негативных последствий использования мазей с антибиотиками для беременных, но им все-таки лучше воздержаться от такого, во избежание появления негативных последствий.
СИМПТОМЫ СКЛЕРОДЕРМИИ
Признаки и симптомы зависят от того, какая часть организма затронута:
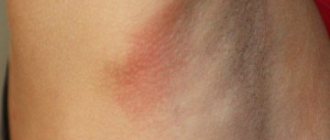
- Кожные покровы. Почти у всех пациентов со склеродермией отмечается сильное уплотнение и отечность участков кожи. Такие очаги могут иметь форму овала или прямой линии, либо покрывать обширную область туловища или конечностей. Их количество, локализация и размер зависят от формы склеродермии. Вследствие сильной отечности и ограниченности движений, кожа в пораженных местах может приобретать блестящий оттенок.
- Пальцы рук или ног. Повышенная реакция организма на низкие температуры или на эмоциональный стресс в виде онемения, болезненности или изменения цвета пальцев является одним из первых признаков развития системной склеродермии. Такое состояние, именуемое синдромом Рейно, также может возникать у людей, не страдающих склеродермией.
- Пищеварительная система. В некоторых случаях, помимо кислотного рефлюкса, который провоцирует повреждения в нижнем отделе пищевода, расположенном наиболее близко к желудку, у пациентов со склеродермией и нарушением моторики кишечных мышц на фоне заболевания могут наблюдаться проблемы с абсорбцией питательных веществ.
- Сердце, легкие, почки. Заболевание в различной степени поражает сердце, легкие и почки. Если проблемы с данными органами оставить без лечения, они могут привести к серьезным последствиям, вплоть до угрозы жизни./li>
https://youtu.be/xcAfXhSJQMg
Препараты для лечения псориаза: эффективные и новые лекарства
Псориаз – это заболевание кожных покровов человека, сопровождающееся образованием на теле высыпаний, которые сильно зудят и шелушатся. Часто патология приобретает довольно опасные формы для жизни пациента. Тяжелым видом болезни считается пустулезный псориаз, псориатический артрит, эритродермия. Для лечения патологии чаще всего используются медикаменты для внутреннего приема и внешнего нанесения.
Виды медикаментозных средств
Все лекарства от псориаза делятся на препараты для лечения псориаза внутрь, а также наружные средства. Наружные препараты – это мази на гормональной, негормональной основе, витаминные средства. Лекарства для внутреннего приема могут быть следующими:
- цитостатики;
- противовоспалительные средства;
- гепатопротекторы;
- кератолитики;
- иммуносупрессоры;
- биопрепараты;
- седативные средства;
- противоаллергические препараты;
- иммуномодуляторы;
- витаминные комплексы.
Все лекарственные препараты от псориаза назначаются врачом с учетом индивидуальных особенностей пациента и тяжестью течения болезни.
Лекарственные препараты в виде мазей
Мази от псориаза могут быть гормональными и негормональными. Использование тех или иных средств зависит от симптомов патологии и ее тяжести. На первых этапах заболевания чаще всего применяют негормональные средства.
Негормональные мази
Мази данной группы обладают противовоспалительным, обезболивающим, обеззараживающим, подсушивающим, восстанавливающим действием. Препараты помогают снять зуд, покраснение, отек. Часто для терапии псориаза используют:
- Салициловая мазь – относится к кератолитическим средствам, используемым для лечения различных кожных заболеваний. Лекарство отлично переносится пациентами, не вызывает эффекта привыкания, редко провоцирует побочные эффекты.
- Цинковая паста – в составе средства находится цинк. Вещество оказывает подсушивающее и обеззараживающее действие при появлении псориатических высыпаний.
- Цинокап – отличное противовоспалительное, противогрибковое средство. Активным компонентом здесь выступает пиритион цинка. Цинокап избавляет от шелушения дермы, зуда, покраснения и отека.
- Лостерин – принадлежит к средствам на основе нафталина. Мазь оказывает противовоспалительное, сосудорасширяющее, ранозаживляющее, противомикробное действие. Кроме этого, в состав лекарства входят мочевина и салициловая кислота.
- Псориатен – гомеопатический препарат на основе растительных компонентов. Мазь нормализует процесс клеточного деления, оказывает противозудное, противовоспалительное, регенерирующее действие.
Негормональные препараты считаются относительно безопасными. К их преимуществам относят:
- хорошее действие;
- отсутствие эффекта отмены и привыкания;
- минимальное количество побочных эффектов;
- относительно невысокая цена, доступность препаратов;
- отсутствие нарушения со стороны гормонального баланса организма.
Среди недостатков специалисты отмечают то, что эффект от лечения наступает не сразу. Желаемого результата приходится ждать некоторое время. Из-за этого при тяжелом течении патологии негормональные мази оказываются малоэффективными.
Гормональные мази
Гормональные или глюкокортикостероидные мази широко используются на сегодняшний день для лечения патологии. Гормоны при псориазе дают быстрый эффект, что делает их весьма популярными при лечении тяжелых форм заболевания. К часто используемым мазям относят:
- Троакар – препарат, имеющий в основе триамцинолон. Лекарство применяют для лечения различных дерматитов, экзем, псориаза. Для избавления от бляшек рекомендуется наносить мазь на больные участки несколько раз в сутки.
- Флуцинар – используется кратковременными курсами при кожных патологиях, отлично справляется с проявлениями псориаза, такими, как зуд, отек, покраснение, воспаление, шелушение. Активным компонентом здесь выступает флуоцинолон ацетонид. Препарат отлично впитывается в кожу, оказывает мгновенный эффект.
- Силкарен – мазь на основе мометазона. Лекарство быстро и эффективно устраняет зуд, что является важным условием лечения псориаза и других дерматитов.
- Гидрокортизон – средство на основе гидрокортизона ацетата. Мазь показана при экземах, псориазе, нейродермитах, при укусах насекомых.
Лекарства для лечения псориаза с гормонами в составе имеют ряд противопоказаний.
Средства нередко провоцируют ряд системных побочных эффектов. К нежелательным последствиям принадлежат:
- атрофия кожных покровов;
- образование растяжек;
- развитие угревой сыпи;
- пигментация дермы;
- появление сосудистых звездочек;
- нарушения пищеварительной системы;
- сердечно-сосудистые патологии;
- затруднение дыхания.
Для избегания осложнений все гормональные средства рекомендуется использовать строго по назначению врача. Самолечение недопустимо.
Препараты от псориаза внутрь
Кроме использования мазей, для лечения патологии применяют препараты для лечения псориаза внутрь. Рассмотрим самые популярные лекарства от псориаза в виде таблеток, витаминов, инъекций.
Иммуномодуляторы
Медицинское лечение псориаза в большинстве случаев включает использование иммуномодуляторов. К действиям данной группы лекарств относят:
- налаживание обменных процессов;
- снижение воспалительного процесса;
- оказание десенсибилизирующего эффекта;
- стимуляция выработки печеночных ферментов;
- повышение иммунитета;
- снижение токсического действия некоторых препаратов.
Лекарства против псориаза данной группы могут быть следующими:
- Глутоксим.
- Тималин.
- Пирогенал.
Средства назначаются в виде комплексной терапии с учетом особенностей течения патологии.
Иммунодепрессанты
Лекарство против псориаза в виде иммунодепрессантов основано на подавлении природной защиты человека, что необходимо для избавления от некоторых форм заболевания. Под воздействием активных веществ препарата происходит угнетение иммунных клеток организма. В результате снижается проявление таких симптомов, как шелушение, зуд, краснота, воспалительный процесс.
Медикаментозное лечение псориаза с помощью иммунодепрессантов проводится с учетом всех противопоказаний лекарственных средств. К ним относят:
- наличие инфекционных заболеваний у пациента;
- ухудшение состава крови;
- патологии почек и печени;
- аллергия на компоненты препарата;
- не рекомендуется использовать средства у детей;
- запрещен прием иммунодепрессантов во время беременности и лактации.
К часто применяемым препаратам принадлежат:
- Тимодепрессин.
- Стелару.
- Ремикейд.
Чаще всего препараты этой группы назначают пациентам с тяжелыми формами заболевания, такими, как псориатический артрит, пустулезный псориаз, эритродермия.
Стероидные средства
Гормональные препараты используют для достижения быстрого лечебного эффекта при тяжелых формах патологии.
К популярным средствам относят:
- Дипроспан.
- Дексаметазон.
- Дипросалик.
Гормоны используют курсами. При длительном лечении у пациентов отмечают развитие побочных эффектов. Для предотвращения осложнений прием стероидных препаратов проходит в четком соответствии с предписаниями лечащего врача.
Ферментные препараты
Препараты при псориазе часто используются в виде ферментов. При длительном течении патологии у многих больных нарушаются нормальные функции пищеварительной системы, печень перестает выполнять свои природные функции из-за приема некоторых лекарственных средств. Для поддержания организма используются ферменты. С этой целью в медицинской практике применяют:
- Мезим.
- Креон.
- Панкреатин.
- Вобэнзим.
Лекарства способствуют восстановлению нормальной микрофлоры желудка, помогают хорошему всасыванию витаминов, поддерживают нормальную функцию печени. Лекарства при псориазе в виде ферментов – это важный аспект лечения, обеспечивающий скорейшее достижение желаемого результата.
Сорбенты
Лекарства внутрь от псориаза включают в себя также препараты в виде сорбентов. Целью терапии является выведение из организма вредных веществ, шлаков, токсинов, что является важным для очищения кожи от бляшек.
Среди сорбентов используют:
- Активированный уголь.
- Смекту.
- Энтеросгель.
- Белый уголь.
- Сорбекс.
Сорбенты отличаются относительной безопасностью, редко вызывают риск осложнений и побочных эффектов.
Антибиотики при псориазе
Антибиотики назначаются в том случае, если возникло такое осложнение, как присоединение вторичной инфекции. Для борьбы с инфекцией используют:
- Цефаклор.
- Цефтриаксон.
- Ломацин.
- Неомицин.
Антибиотики обладают способностью подавлять как болезнетворные, так и нужные микроорганизмы. Для восстановления полезной микрофлоры используют пробиотики. Это такие препараты, как Линекс, Бактисубтил, Эубикор.
Антибиотики используются строго по назначению врача, при отсутствии показаний прием данных средств может только ухудшить ситуацию.
Гепатопротекторы
Гепатопротекторы – это препараты для лечения и восстановления функций печени. Печень выполняет такую важную роль для организма, как фильтрация крови. В ходе течения псориаза через печень проходит большое количество вредных веществ. Для поддержания органа применяют гепатопротекторы. К популярным препаратам относят:
- Аллохол.
- Антраль.
- Карсил.
Лекарства восстанавливают клетки печени, способствуют нормализации регенерации тканей органа.
Седативные средства
Медикаментозное лечение псориаза в домашних условиях часто включает в себя использование антиаллергенных средств. Препараты, обладающие седативным действием, способствуют устранению зуда, шелушения, красноты, отека. Среди данной группы используют:
- Диазолин.
- Кларитин.
- Зиртек.
- Супрастин.
Курс лечения назначается врачом, его продолжительность зависит от тяжести течения патологии.
Новые препараты от псориаза
На сегодняшний день существуют эффективные лекарства от псориаза в виде биопрепаратов. Особенностью использования таких средств является то, что во время лечения с их помощью необходимо отказаться от каких-либо других медикаментов. Способ введения биопрепаратов – это инъекции при псориазе специальных активных веществ. Выбор препарата зависит от тяжести течения патологии:
- Для лечения посриатического артрита часто используют Энбрел. Лекарство эффективно устраняет проявления патологии. Запрещено использовать препарат при заболеваниях сердечно-сосудистой системы, патологиях почек и печени.
- При пустулезном, каплевидном, бляшковидном псориазе используют Ремикад. Курс терапии составляет от 4 до 8 недель. Запрещено использовать средство при развитии инфекционных заболеваний.
Новые препараты для лечения псориаза отличаются безопасностью и эффективностью. Несмотря на это, самостоятельно использовать средства категорически запрещается.
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ
На данный момент не существует препарата, способного остановить основной процесс заболевания в организме – чрезмерный синтез коллагена. Тем не менее, на рынке присутствуют различные препараты, которые помогают контролировать симптомы склеродермии и препятствуют возникновению осложнений. Чтобы достичь такого эффекта, они:
- Расширяют кровеносные сосуды. Препараты для нормализации артериального давления способствуют расширению (дилатации) кровеносных сосудов и препятствуют возникновению проблем с легкими и почками, а также помогают бороться с синдромом Рейно.
- Подавляют иммунную систему. Препараты, угнетающие иммунную систему, например, те, которые назначают после трансплантации органов, также могут облегчить симптомы склеродермии.
- Уменьшают кислотность желудочного сока. Такие препараты, как омепразол (Прилосек), помогают снять симптомы кислотного рефлюкса.
- Препятствуют возникновению инфекций. Мази с антибиотиком, соблюдение гигиены и защита от низких температур препятствуют инфицированию язв на пальцах при синдроме Рейно. Регулярная вакцинация против гриппа и пневмонии может помочь защитить от инфекций легкие, пораженные склеродермией.
- Снимают боль. Если обезболивающие средства, отпускаемые без рецепта, оказываются недостаточно эффективными, врач может назначить прием препаратов более мощного действия.
Склеродермия – что это за болезнь?
Рассматриваемый недуг представляет собой аутоиммунное повреждение любой соединительной ткани и кровеносных сосудов на фоне как воспаления, так и генерализованного фиброза и нарушений микроциркуляции биологических жидкостей. Можно проще объяснить термин «склеродермия», что это поражение:
- кожи;
- структур опорно-двигательного аппарата;
- почек;
- сердца;
- органов пищеварительного тракта;
- печени.
Склеродермия – патогенез
Для разработки действенной терапии и поиска новых медикаментов от данной патологии важно понимать механизмы ее развития. Еще с 40-х годов прошлого века изучается склеродермия, что это такое и как лечить болезнь
Причины или факторы, провоцирующие проблему, точно установить пока не удалось, но механизмы ее прогрессирования определены досконально.
Ключевая роль в патогенезе заболевания принадлежит гуморальному и клеточному иммунитету. Нарушения в их работе приводят к увеличению концентрации лимфоцитов СD4+ и В. Происходит реакция гиперчувствительности, и образуется огромное количество аутоантител и циркулирующих защитных комплексов разных типов. Фибробласты становятся гиперактивными и атакуют как соединительные ткани, так и сосуды организма.
Начинается избыточная выработка и накопление коллагена. Это параллельно провоцирует острые воспалительные процессы, быстро перетекающие в хроническую форму, которую затруднительно лечить. Из-за указанных особенностей в определении, что такое склеродермия, присутствует слово «аутоиммунный». Клетки защитной системы воспринимают собственные органические структуры как чужеродные и разрушают их.
Склеродермия – причины возникновения
Точные факторы, вызывающие изменения в функциях иммунитета, пока не известны. Полученные в ходе медицинских исследований знания помогают определить только механизмы, из-за которых возникает склеродермия, что это такое, и как лечить патологию. Существует несколько теорий происхождения описываемого заболевания и отдельные этиологические гипотезы. Склеродермия причины может иметь следующие:
- генетическая предрасположенность;
- цитомегаловирусная инфекция;
- стрептококковая ангина;
- осложнения гриппа;
- длительное воздействие химикатов;
- прием таких лекарств как цитостатики;
- стрессы;
- переохлаждения и обморожения;
- механические травмы тела;
- подверженность вибрации;
- гормональная перестройка;
- неправильная вакцинация;
- хирургические вмешательства, включая операции в ротовой полости (удаление зуба, миндалин).
МЕТОДЫ ДИАГНОСТИКИ СКЛЕРОДЕРМИИ
Диагностика склеродермии может вызывать трудности, поскольку заболевание имеет множество форм и затрагивает различные области организма.
После проведения тщательного медицинского осмотра, врач может направить пациента на сдачу анализов крови для проверки уровня антител, вырабатываемых иммунной системой. Для исследования кожи на наличие отклонений, врач может выполнитьзабор небольшого образца ткани пораженного участка (биопсия).
Также могут быть назначены спирография (исследование функции лёгких), КТ легких и эхокардиограмма сердца.
Как лечить склеродермию в домашних условиях? Народные рецепты
Скрывать не буду, системная склеродермия — заболевание тяжелое, а восстановление — сложное: проводить его следует при активном участии больного, его близких.
Для лечения используются доступные лекарственные растения, применяемые в виде отваров, настоев, настоек, соков, мазей, ингаляций, аппликаций.
Источниками природного кремния, применяемыми при всех дерматитах, проблемах с хрящевой, костной, соединительной тканью являются хвощ полевой, спорыш, одуванчик лекарственный, лист и почки березы.
Из растений, улучшающих текучесть крови, эффективны донник, каштан конский, крапива двудомная; из противовоспалительных средств — цветки календулы лекарственной, корень барбариса, лист малины, ежевики, березы, грецкого ореха; из природных регенераторов — подорожник, корень солодки; из корректоров иммунитета — ряска, корни пырея, лопуха.
При локализованной форме склеродермии
Когда поражена одна только кожа, хорошо показал себя лекарственный сбор, где все растения, высушенные и измельченные, взяты в равных пропорциях, к примеру, по 30-50 граммов. Это корень солодки, пырея, трава череды, шалфея лекарственного, ряски, цветки календулы, бузины черной, лабазника, лист крапивы, березы,смородины.
Возьмите 1 ст. ложку сбора, залейте 0,5 л воды, доведите до кипения, на малом огне держите 5-7 минут. Настаивайте 1 час, после чего, процедив, добавьте в отвар 1 ст. ложку меда и 1 ст. ложку сока (подорожника, бузины, лопуха, на выбор). Принимайте по 70-100 мл до или после еды 3-4 раза в день. Лечитесь до тех пор, пока не закончится весь сбор.
Наружно воспользуйтесь мазью календулы (продается в аптеке) — наносите тонким слоем на пораженные участки кожи 2 раза в день. Такую мазь с противовоспалительным эффектом можно приготовить и самим, смешав высушенные измельченные в порошок цветки календулы с детским кремом или касторовым маслом в пропорции 1:3 или 1:5.
А вот какие растения помогут при системной склеродермии
Если наблюдаются легочные поражения, в состав сбора войдут подорожник большой, медуница, корень солодки, пырея, алтея, девясила, цветки липы, календулы, ряска, чабрец, череда. Все высушенные, измельченные компоненты сбора также берутся в равных частях, по 30-50 г, а отвар готовится по той же схеме, что и для локализованной формы.
Отличие состоит лишь в том, что кроме соков лопуха и подорожника в отвар можно добавлять соки чабреца и бузины, также на выбор.
При суставных поражениях предпочтение отдаем корням лопуха, шиповника, сабельника, солодки, пырея, кувшинки; листу березы, малины, смородины; почкам тополя. Методика приготовления — та же, что и в предыдущих рецептах. Из соков, которые идут в качестве дополнительного компонента, могу порекомендовать соки лопуха, березы, рябины.
Новые разработки в лечении склеродермии
Учёные-медики давно изучают природу склеродермии: что это такое и как лечить эту сложную и тяжелую болезнь. Ведь традиционные способы терапии не приводят к полной ликвидации недуга. Ведутся поиски новых методов лечения, разрабатываются препараты, способные более эффективно влиять на патологию.
Создано новое генно-инженерное лекарство «Тоцилизумаб» («Актемра»). Этот препарат представляет собой антитело к рецепторам интерлейкина-6. Именно этот противовоспалительный цитокин и является провоцирующим фактором возникновения склеродермии и ревматоидного артрита. Клинические исследования показали эффективность препарата.
Предложен новый комплексный метод терапии ферментом «Лидаза» в сочетании с витаминными средствами «Пантогамом», «Декспантенолом» и «Пикамилоном». Этот способ эффективен при очаговой форме болезни. Биологически активные вещества помогают улучшить обмен веществ в пораженных тканях.
В настоящее время проводятся исследования лекарств, которые могли бы блокировать сигнальный путь развития склеродермии. Исследуются молекулы-ингибиторы, способные воздействовать на патогенез болезни. Это могло бы помочь предотвратить фиброз — разрастание соединительной ткани. Новое в лечении склеродермии связано также с использованием стволовых клеток. Они способны замещать собой пораженные болезнью клетки. Это приводит к уменьшению фиброза и образованию новых кровеносных сосудов взамен тех, что были повреждены патологией.
Как системная склеродерма отражается на сосудах?
Наконец, когда сосудистые мышцы расслабляются, в сосуды поступает больше крови, чем обычно, они переполняются, а пальцы рук или пальцы ног становятся интенсивными красными. Из-за типичной последовательности изменений цвета (белый, синий, красный) многие сравнивают этот триколор с трехцветным французским флагом. Индивидуальные атаки Рейно могут быть вызваны низкой температурой наружного воздуха, работой в холодной воде, а также эмоциональным стрессом. Помимо изменения цвета больные будут жаловаться на покалывание в пальцах, их онемение.
Феномен Рейно иногда появляется задолго (за месяцы и даже годы) до развития кожных изменений. Оно также может возникать в контексте других заболеваний и даже без видимых причин. Некоторые эксперты считают, спазм сосудов пальцев, носа, ушей встречаются у каждого десятого жителя планеты, а поражение соединительной ткани только у 5% из них. В общем, системная склеродермия должна быть исключена в первую очередь, когда пациент сообщает о трехцветной атаке сосудов.
Когда спазмы сосудов повторяются в течение длительного периода времени, окончания пальцев в конечном итоге становятся постоянно отечными, а кожа воспаляется. Точно так же могут поражаться пальцы стоп и нижняя часть ног. Это первая стадия болезни.
В общем, изменение дермы проходит три последовательные стадии:
Для больного характерны следующие жалобы:
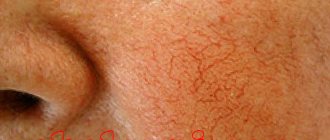
При системной склеродермии кожа становится твердой не только на конечностях, но и на лице. Мелкие морщины, образовавшиеся в процессе жизни, постепенно исчезают. Человек выглядит странно молодым, лицо становится амимичным, он испытывает трудности с выражением своих эмоций. Глазные щели становятся узкими, лицо напоминает маску. Кончик носа заостряется и может изъязвляться. Больной не может открыть рот так же, как прежде (микростомия), ему сложно есть и чистить зубы, сложно высунуть язык и улыбнуться. Даже уздечка языка укорачивается и утолщается. Уплотнение кожи на верхней части тела может затруднить дыхательные движения. При контакте с кожей возникает ощущение одеревенелости.
Из всех внутренних органов пищевод чаще всего страдает системной склеродермией: у более чем 60 процентов пациентов пищевод затвердевает, расширяется и становится неподвижен. Поскольку мышцы пищевода больше не способны перемещать пережевываемые продукты в желудок, больные обычно страдают от затруднения при глотании (дисфагия).
Происходят изменения и в ротовой полости – она уменьшается, становится сухой.
Сфинктерная мышца между пищеводом и желудком становится атоничной и более не функционирует должным образом. В результате кислое содержимое желудка может затекать в пищевод. Возникает гастроэзофагеальный рефлюкс, также называемой рефлюксной болезнью. В нижней части пищевода возникают язвы.
Подобно пищеводу, соединительная ткань в желудке может затвердеть. Поскольку стенка желудка тогда неспособна растягиваться и достаточно двигаться, это часто вызывает раздувание желудка, аэрофагию или тошноту после еды. Соответствующие изменения в кишечнике могут привести как к запорам, так и к диарее. Может развиться недержание кала. Если питательные вещества через утолщенную стенку кишечника больше не могут полностью всасываться в кровоток, результатом является нежелательная потеря веса.
У 80% больных склеродермией в процесс вовлекается легочная ткань. Обычно слой соединительной ткани, который находится между заполненными воздухом альвеолами и кровеносными сосудами легких, очень тонкий, чтобы молекулы кислорода благодаря диффузии могли поступать в кровь. Когда системная склеродермия накапливает волокна соединительной ткани (фиброз легких), легкая ткань становится более жесткой и толстой, а возможности диффузии уменьшаются. Насыщение кислородом падает. Результатом нарушенного газообмена является одышка, особенно при физической нагрузке и кашле.
Патологические изменения в легочной соединительной ткани может привести к высокому кровяному давлению в легких. Легочная артериальная гипертензия провоцирует нагрузку на правый желудочек сердца. Физическая работоспособность снижается по мере развития пневмосклероза, пациенты страдают от одышки или даже головокружения, как только они делают небольшое усилие.
Высокое давление в артериях легких нагружает мышцы правого желудочка. В долгосрочной перспективе это прямое сердечное напряжение может привести к слабости правого желудочка (правая сердечная недостаточность).
Кроме того, в процессе системной склеродермии увеличиваются коллагеновые волокна во всех областях сердечной мышцы (миокарда) — не только в правом желудочке, но и в левом желудочке и в двух предсердиях. Развивается фиброз миокарда. Поскольку сердечная мышца испытывает серьезную нагрузку, возникает сердечная недостаточность. Иногда формируется порок сердца.
Помимо сердечной недостаточности, осаждение коллагеновых волокон в сердечной мышце может вызвать различные типы сердечных аритмий. Реконструированные области соединительной ткани проводят электрический ток значительно хуже здоровой сердечной мышцы и препятствуют распространению электрических импульсов в сердце. Поражение сердца проявляется болью за грудиной, внезапным сердцебиением, аритмией, цианозом носогубного треугольника, одышкой при незначительном физическом усилии.
Если болезнь затрагивает кровеносные сосуды в почках, почечная функция ухудшается (возникает почечная недостаточность): вода и минеральные соли, а также продукты метаболизма организма, такие как креатинин и мочевина, накапливаются в организме и повышается кровяное давление. Пострадавшие жалуются на головные боли, недомогание и накопление жидкости (отеки) в нижних конечностях. Развивается хроническая почечная недостаточность с асцитом, с нарушением сознания. Склерозирование почечных сосудов может привести к острой нефропатии, которая может закончиться летально.
Системная склеродермия иногда вызывает воспаление сухожильных оболочек (тендосиновитов), суставов (артриты) пальцев или скелетных мышц (миозит). При миозите пораженные мышцы болят, а их сила уменьшается. Появляются контрактуры, которые нарушают функции суставов и ограничивают их подвижность. Деформация кисти с согнутыми пальцами делает ее похожей на птичью лапку.
Недуг классифицируется на четыре формы по характеру изменений кожи и степени вовлеченности органа в течение заболевания
В случае локализованной системной склеродермии затвердение кожи на руках, ногах и на лице ограничено. Первым признаком заболевания обычно является эпизодическое нарушение кровообращения пальцев кисти или стоп (явление Рейно). После первой атаки Рейно обычно требуется несколько лет, чтобы болезнь приобрела видимые признаки — кожа станет заметно плотной. Затем болезнь продолжает медленно прогрессировать: внутренние органы часто поражаются только через годы или даже десятилетия. Эта форма, включает так называемый CREST – синдром (устаревшее название). CREST – синдром — это сокращение аббревиатуры на английском языке, начальные буквы перечня самых распространенных симптомов склеродермии
С- Calcinosis кутиса — плотные обызвествления под кожей в виде солей кальция, они периодически вскрываются, образуя язвочки, которые становятся воротами инфекции.
R-Raynaud –явление Рейно, возникающее из-за внезапного спазма малых сосудов под воздействием холодового агента.
E – Esophageal dysmotility — воспаление пищевода из-за поражения гладкой мускулатуры, нарушение его моторики с явлениями дисфагии и изжоги
S — Sklerodaktylie — уплотнение кожи пальцев, отечность кисти;
Т — Teleangiektasien — расширенные капилляры в виде звездочек, особенно в области лица
Изменение кожи визуально может выглядеть
Локальная склеродермия считается доброкачественной по течению, прогноз благоприятный.
При диффузной системной склеродермии симптомы развиваются гораздо быстрее: после первой атаки Рейно проходит меньше года, пока не ощущается первое затвердение кожи. Они возникают в обратном порядке, по сравнению с ограниченной формой: сначала затрагивается верхняя часть тела, затем лицо и, наконец, руки и ноги. Внутренние органы часто поражаются через несколько лет после дебюта болезни.
- Недифференцированная
Пациенты с недифференцированной формой страдают от атак Рейно, постоянно опухших пальцев и легочной артериальной гипертензии. В этой форме заболевания может отсутствовать огрубление кожи, которая является типичной для других типов ССД. Склеродермия без склеродермы – редкая форма (около 2% случаев)
- Перекрестные формы склеродермии.
Жалобы и анамнез у взрослых и детей
- Кожный зуд (распространенная жалоба).
- Трудности при глотании твердой пищи. Могут сопровождаться трудностями при глотании жидкостей и последующей тошнотой, рвотой, потерей веса, спазмами в животе, промокающей диареей и недержанием кала.
- Больной может испытывать одышку при физической нагрузке и в состоянии покоя.
- Учащенное сердцебиение без характерной боли в грудной полости, усталость и одышка.
- Боль в суставах, ограниченность движения, отек суставов и мышечная боль.
СПРАВКА! Системный склероз у 15 % впервые проявляется болью в суставах. Как воспалительная миопатия – у 10 % больных. Слабостью и общим недомоганием – у 80 % пациентов.
Появляется симметричный отек пальцев и кистей рук, который обобщается вовлечением предплечий, лица, туловища и нижних конечностей. Со временем отек перерастает в твердое связанное уплотнение и фиброз, которые в итоге вызывают деформацию пальцев.
Жалобы у детей включают
- потерю способности кожи к растяжению;
- сниженную функциональность руки;
- сильную чувствительность к холоду;
- увеличенные кровеносные сосуды на руках, лице и вокруг ногтевых лож;
- подкожные отложения кальция (кальциноз).
Анамнез заболевания и изучение жалоб пациента тесно переплетается с историей развития склеродермии.
Медицинский анамнез будет состоять как из личной истории болезни, так и из истории болезни семьи.
В анамнез (помимо биографической информации) входит информация о:
- вредных привычках;
- первом проявлении заболевания;
- степени выраженности симптомов;
- наследственных патологиях, вызывающих системный склероз;
- провоцирующих факторах (стресс, острые и хронические инфекционные болезни, физические и химические раздражители);
- возможной терапии.
Лечение
Лечение системной склеродермии представляет собой пожизненный процесс, и выбирается схема всегда индивидуально
Специалистами принимается во внимание течение заболевания, характер патологии, форма, степень поражения
Крайне важно пациентам соблюдать все рекомендации врача и регулярно проходить обследования. Основной задачей назначенной терапии выделяют:
Основной задачей назначенной терапии выделяют:
- Профилактика сосудистых осложнений.
- Подавление прогрессирование поражения внутренних органов и фиброза кожи.
- Снижение активности и подавление прогрессирования заболевания.
- Профилактика и лечения синдрома Рейно.
- Уменьшение отечности и уплотнения кожи.
- Профилактика висцеральных проявлений болезни.
Для терапии синдрома Рейно рекомендуется носить теплую одежду, исключить стрессовые ситуации или воздействия холода на кожу, отказаться от вредных привычек и употребления кофе. Провоцирующие заболевание факторы снижают эффективность лечения, и приводит к медленному, но прогрессированию патологии. Одним из факторов риска является ультрафиолетовое излучение, провоцирующее обострение болезни. В период солнечной активности следует отказаться от посещения открытых площадок без специальных средств для защиты кожи.
Медикаментозное лечение
Прием лекарственных средств направлен на стабилизацию функционального состояния и достижение стадии ремиссии, подавлении активности процесса
Также важно восстановление функции внутренних органов, или предотвращение их поражение, если выявлено заболевание на ранних стадиях. Для этого назначаются следующие виды препаратов:
Нестероидные противовоспалительные средства («Ибупрофен», «Пироксикам», «Индометацин»). Они направлены на подавление воспалительного процесса в мягких тканях, обезболивают и улучшают самочувствие пациента. Сосудистые средства («Форидон», «Нифедипин», «Коринфар»). Эти препараты блокируют кальциевые канальца, поэтому широко назначаются на начальной стадии заболевания. Но отличаются они эффективностью и по мере прогрессирования патологии. Противовоспалительные средства («Купренил»). Подавляют воспалительный процесс в тканях, обладают выраженным противофиброзным эффектом. Назначаются при стремительном течении патологии
Назначаются с осторожностью, так как некоторые виды препаратов способны оказывать нежелательное воздействие на почки, кишечник. Иммуносупрессоры («Циклофосфан», «Азатиоприн», «Метотрексат»)
Они эффективны при поражении мышц и суставов, подавляют воспалительный процесс на ранней стадии болезни, замедляют ее течение. Глюкокортикостероиды («Преднизолон», «Дексаметазон», «Метипред»). Назначаются они на поздних стадиях, при остром течении болезни. Но обязательно требуют постоянного контроля состояния почек, так как могут оказывать на них негативное воздействие. Ферментные средства («Ронидаза», «Лидаза»). Назначаются при хроническом течении болезни в виде инъекций. Особенность их заключается в уменьшении вязкости гиалуроновой кислоты.
Новой методикой считается применение генно-инженерных биопрепаратов, но эффективность их сегодня не доказана и находится только на стадии изучения. Это новое направление терапии системной склеродермии. К таким препаратам носится «Инфликсикамб» и «Этарнецепт», но врачами они назначаются только в рамках экспериментального лечения.
Изменение рациона питания является важной частью лечения
Коррекция питания
Пациенты обязательно должны пересмотреть свое питание не только на период приема препаратов, но и на остаток жизни
Важно составить меню таким образом, чтобы между приемами пищи были короткие интервалы, при этом порции были небольшими. Из рациона полностью устраняются продукты с большим содержанием белка
В первую очередь это касается таких продуктов, как:
- Кисломолочные изделия.
- Морепродукты.
- Молоко, кефир, ряженка.
- Острый сыр.
- Мясо и рыба.
- Изделия, насыщенные кальцием.
Наличие сопутствующих патологий, таких как почечная недостаточность, обязывают сделать прием пищи строго дозированным, с соблюдением строгой диеты. Пациентам при системной склеродермии рекомендуются продукты, богатые растительными маслами, полиненасыщенными кислотами, так как они способствуют подавлению воспалительного процесса в организме. Ограниченно употребляются углеводы.