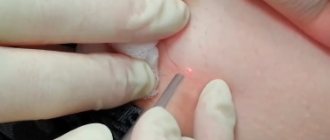
Травма сопровождается рассечением кожного покрова, мышечной ткани. Для предупреждения кровотечения, нормального заживления требуется максимально совместить края пораженной области. Методика используется при хирургических вмешательствах. Зашитая рана – это объект пристального ухода, что обусловлено отсутствием стерильности во время заживления.
Особенности ухода за зашитой раной
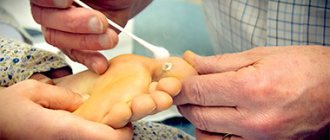
На начальных этапах при обширных повреждениях, сложном оперативном лечении обработку, перевязку проводит медсестра в стационаре. О правилах ухода за операционной зашитой раной должен рассказать хирург, проводивший процедуру.
Необходимые инструменты и материалы для проведения обработки зашитой раны:
- Ровная поверхность. В домашних условиях можно использовать журнальный столик, топчан. Предварительного его обмывают теплой водой, затем протирают дезинфицирующими средствами.
- Чистые полотенца для инструментария.
- Перчатки, бинт или марлевые тампоны, вата.
- Ножницы.
- Медицинский пинцет.
- Антисептические препараты.
- Перекись водорода.
- Лекарства по необходимости.
Принцип такой обработки заключается в обязательном соблюдении асептики.
Особенности ухода за раной в послеоперационный период:
- Для снижения интенсивности болевого синдрома показано использование обезболивающих препаратов по назначению врача.
- Обрабатывают 2–3 раза в сутки антисептиками. В стационарах применяют раствор Бриллиантовый зеленый. Манипуляции проводят ежедневно до полного заживления поверхности.
- Мочить зашитую рану строго запрещено. Посыпать антисептиками, антибиотиками в порошковой форме нельзя. Не используйте заживляющие мази.
- Пациентам с сахарным диабетом необходимо следить за показателями глюкозы в крови. Скорость восстановления поверхности кожных покровов у таких пациентов ниже.
После заживления дополнительного ухода не требуется.
16.2.2, Наблюдение за функциями дыхательной системы
В первые часы после операции нарушается вентиляция легких (боли в ране, поверхностное дыхание). В легких может накапливаться слизь, что приводит к прекращению вентиляции в соответствующих участках легких, ателектазу, а в последующем — к пневмонии. Грозным осложнением является асфиксия, возникающая при западении языка и закупорке воздухоносных путей рвотными массами.
При западении языка появляются клокочущее дыхание, храп, больной синеет. В таких случаях следует, быстро выдвинув нижнюю челюсть больного вперед, ввести в ротовую полость воздуховод.
Для профилактики асфиксии, возникающей при попадании рвотных масс в воздухоносные пути, голову заранее необходимо повернуть набок, после рвоты предложить больному прополоскать рот водой. При попадании рвотных масс в дыхательные пути появляются сильный кашель, синюшность кожных покровов и слизистых оболочек, клокочущее дыхание. Во время срочно выполненной бронхоскопии трахея и бронхи освобождаются путем отсасывания рвотных масс и слизи, производится промывание бронхов физиологическим раствором, вводятся антибиотики. В последующие дни антибиотики вводят парентерально (профилактика пневмонии).
Для разжижения мокроты больным (особенно курильщикам, при хронических заболеваниях легких и бронхов) назначают отхаркивающие, ингаляции с содой и средствами, расширяющими бронхи (эуфиллин и др.). В первые 2—3 дня после операции для уменьшения болей при отхаркивании применяют обезболивающие, эффект наблюдается спустя 20—30 мин после инъекции, при этом больной при кашле для уменьшения болей в ране придерживает ее руками. Правильному откашливанию и глубокому дыханию (дыхательная гимнастика) больных необходимо учить еще в предоперационном периоде. Больные несколько раз в день должны делать по 20—25 глубоких вдохов и выдохов, надувать резиновые шары, камеры и т.д. Лечебная гимнастика, если позволяет состояние, должна начинаться с первых суток после операции, особенно при бронхолегочных заболеваниях. Улучшению вентиляции легких способствует ранняя активизация больных после операции (раннее вставание, ходьба, лечебная гимнастика). Для предупреждения застойной пневмонии больной должен неходиться в постели в полусидячем положении под углом 30—35°, часто поворачиваться на левый и правый бок; полезны массаж грудной клетки, горчичники, банки.
После того как больному разрешают самостоятельно ходить, необходимость в применении медикаментозных средств профилактики отпадает, больной под руководством инструктора по лечебной физкультуре должен ежедневно заниматься дыхательной гимнастикой.
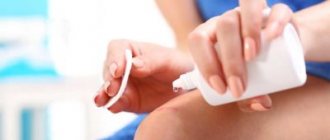
Средства для обработки поверхности зашитой раны
Обработка состоит из 2 этапов — очистка кожи, прилегающей к рубцу. Эпидермис очищают при помощи мыльного раствора, перекиси водорода. Необходимо избегать попаданий жидкости на поврежденную область. После этих манипуляций накладывают стерильную повязку.
Не следует трогать, дергать нитки, стягивающие шов и узлы. Существует риск травматизации и расхождения краев кожи.
Антисептические средства для обработки зашитой раны:
- Гипертонический раствор соли (или натрия хлорида) с концентрацией 10%. Применяется только наружно. Препарат оказывает дезинтоксикационное, обеззараживающее, подсушивающее действие. Противопоказаний нет.
- Раствор калия перманганата (марганцовка). Кристаллы нужно растворить в кипяченой воде. Цвет жидкости должен быть бледно-розовый. Препарат оказывает антисептическое, подсушивающее действие. Не допускать попаданий в глаза, не использовать высокую концентрацию, что обусловлено возникновением ожогов и низкой скоростью регенерации тканей.
- Перекись водорода. Препарат размягчает и удаляет остатки гноя, крови. Не оказывает бактерицидного действия. Наносят с помощью марлевого тампона. Допускается струйная обработка. После прекращения выделения кислорода рану следует просушить ватным тампоном.
- Бриллиантовый зеленый (зеленка) оказывает антибактериальное и фунгицидное действие. Не раздражает эпидермис, но не купирует воспаление. Средство наносят на предварительно очищенный шов при помощи ватного тампона. Препарат несовместим с йодом, щелочными растворами. После нанесения какое-то время может жечь.
- Хлоргексидин — готовый раствор для наружной обработки тканей. Оказывает антибактериальное действие, не активен в отношении грибковой флоры. Наносят струйно. Лекарство несовместимо с мылом, щелочными растворами.
- Мирамистин — готовый раствор. Активен в отношении патогенной и грибковой флоры. Наносят с помощью ватного тампона или струйно.
- Бетадин (на основе повидон-йода). Действует на бактерии, грибы, вирусы и простейшие микроорганизмы. На шов наносят посредством ватного тампона. Средство запрещено использовать при заболеваниях щитовидной железы, дисбалансе тиреоидных гормонов и в раннем детском возрасте.
На полках аптек представлен широкий выбор антисептиков, от дорогостоящих до бюджетных. Следует покупать тот препарат, который рекомендовал врач, исходя из состояния и анамнеза пациента.
16.2.3. Наблюдение за функциями сердечно-сосудистой системы
Состояние сердечно-сосудистой системы контролируется во время операции, после перекладывания больного с операционного стола и во время транспортировки в хирургическое отделение или отделение реанимации. После операции под общим обезболиванием контроль осуществляет анестезиолог (цвет кожи и слизистых оболочек, артериальное давление, пульс). Если во время транспортировки больного продолжается инфузия растворов, необходимо контролировать положение иглы в вене или катетере, следить за тем, чтобы из системы для инфузии не произошло попадание воздуха в вену. Наиболее частым осложнением в эти минуты является острая сердечно-сосудистая недостаточность, при которой быстро развивается бледность кожных покровов и слизистых оболочек, наблюдаются цианоз губ, холодный пот, учащение пульса (слабого наполнения и напряжения, иногда нитевидный), дыхания, снижение артериального давления. В таких случаях необходимо установить причину сердечно-сосудистой недостаточности и в первую очередь исключить кровотечение из зоны хирургического вмешательства (соскальзывание лигатуры с сосуда, выталкивание тромба). Легко диагностируется наружное кровотечение, значительно труднее — внутреннее (в брюшную, грудную полости, желудок и т.д.); особенно велика угроза кровотечений при заболеваниях, вызванных нарушением процессов гемокоагуляции (механическая желтуха, сепсис, тромбоцитопения и др.). Лечение зависит от источника и интенсивности кровотечения. При кровотечении из мелких сосудов местно применяют холод, тампонаду, давящую повязку, вводят препараты, повышающие свертываемость крови (фибриноген, пленка, тромбин, викасол и т.д.).
В послеоперационном периоде такие осложнения, как инфаркт миокарда, тромбозы и тромбоэмболии, наблюдаются у больных гипертонической болезнью, сахарным диабетом, перенесших ранее инфаркт миокарда, при ожирении, в пожилом и старческом возрасте.
Инфаркт миокарда характеризуется болями в области сердца или за грудиной с иррадиацией в левую лопатку. Инфаркт может протекать атипично (боли локализуются в эпигастраль-ной области); при сахарном диабете в 30—50 % случаев имеет место безболевая форма инфаркта миокарда. Во всех случаях заболевания наблюдаются явления острой сердечно-сосудистой недостаточности, выраженные в той или иной степени.
Нередким осложнением послеоперационного периода являются тромбозы и тромбоэмболии, причиной которых служат тромбы, чаще всего образующиеся в глубоких венах нижних конечностей, а также на месте венепункции или длительного стояния венозных катетеров.
В нижних конечностях тромбообразование происходит в венозных синусах икроножных мышц и глубоких венах голеней во время операции или в первые сутки после нее. Тромбоз глубоких вен характеризуется болями в икроножных мышцах, незначительной отечностью стопы, болезненностью икроножных мышц при пальпации и в проекции сосудистого пучка. Особенно опасны так называемые флотирующие (плавающие) тромбы, так как они могут отрываться даже при небольшой физической нагрузке, кашле.
Отрываясь, тромбы с током крови попадают в легочные артерии, вызывая тромбоэмболию. При тромбе крупных размеров происходит закупорка ствола легочной артерии и наступает моментальная смерть. Закупорка более мелких ее ветвей проявляется резкими загрудинными болями, одышкой, синюш-ностью кожных покровов лица, шеи и верхней половины грудной клетки. Наиболее часто тромбозы наблюдаются при варикозной болезни, тромбофлебитах глубоких вен (посттромбо-флебмтический синдром), после длительных травматичных операций, у онкологических больных, в пожилом возрасте, при ожирении, у обезвоженных больных, а также при длительном пребывании в постели.
Профилактика тромбозов состоит в бинтовании нижних конечностей эластическими бинтами до операции и после нее, ранней двигательной активности в постели и раннем вставании и ходьбе, назначении противосвертывающих препаратов (антикоагулянтов) прямого (гепарин, фраксипарин) и непрямого (пелентан, неодику-марин, варфарин и др.) действия. Необходимо проводить систематический контроль показателей свертывающей и антисвертывающей систем крови.
Возможные осложнения и что с этим делать
Осложнения, которые могут возникнуть:
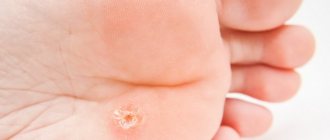
- Серрома — образование экссудата в полости. Заживать раневая полость не будет. При вторичном инфицировании начинается нагноение.
- Гематома развивается при неэффективных мероприятиях по остановке кровотечения. Кровь сдавливает ткани, вызывая их некроз. Является идеальной средой для размножения патогенной флоры. Зашитая давно рана начинает гноиться.
- Некроз образуется по причине нарушений при наложении швов. Ткани не получают питательных веществ, напухают и отмирают. Показано иссечение по причине риска возникновения сепсиса.
- Абсцесс — образование флегмон, которые появляются при присоединении вторичной инфекции. Часто патологии являются следствием нежелания пациента своевременно обратиться в травмпункт.
- Расхождение краев происходит по причине неаккуратности после снятия швов. Лечение только хирургическое.
- Малигнизация возникает при длительном воспалительном процессе, отсутствии эпителизации в установленные сроки.
Все состояния сопровождаются болью, отеком и гиперемией близлежащих тканей. При присоединении сепсиса повышается температура до пиретических значений, наблюдается снижение давления, обезвоживание. При появлении таких симптомов следует срочно обратиться в медицинское учреждение. Хирургу придется обработать зашитую рану повторно и назначить антибиотикотерапию терапию.
Уход за швом после операции
Восстанавливаясь после перенесенной операции, последнее, что можно себе пожелать, это проблемы со швом. При должном уходе шов превращается в шрам, однако для этого такой уход нужно начать сразу же по возвращении домой.
Восстанавливаясь после перенесенной операции, последнее, что можно себе пожелать, это проблемы со швом. Шов — это надрез или рана, необходимые для проведения операции. По окончании хирургического вмешательства врач зашивает шов либо фиксирует его края скрепками, лентой или специальным клеем. При должном уходе шов превращается в шрам, однако для этого такой уход нужно начать сразу же по возвращении домой. Следует учесть, что надрезы существенно отличаются по размеру и расположению.
Как сохранить здоровье?
После операции врач подробно расскажет, как следует ухаживать за швом. В частности, он посоветует следующее:
- Когда необходимо снять повязку. В некоторых случаях повязку снимают на следующий после операции день. Это зависит, прежде всего, от расположения надреза и сложности операции. Подавляющее большинство швов не нуждаются в повязке спустя несколько дней. Однако в некоторых случаях ее ношение целесообразно для защиты уязвимого шва.
- Поддерживать сухость шва. Это особенно важно в первые 24 часа. Избегайте принятия душа и ванны. Старайтесь просто протирать себя влажной мочалкой. Обычно допускается мытье с мылом и водой уже на следующий день. Отдавайте предпочтение душу при открытом шве или же если он заклеен пластырем. После мытья аккуратно промокните шов, избегая растирания.
- Когда необходимо снимать швы? Эту процедуру проводит врач. Снимать швы самостоятельно запрещено. При этом вам придется повторно посетить врача для этой цели лишь в том случае, если используемый шовный материал не рассасывается сам по себе. Обычно в зависимости от операции швы снимают спустя 3-20 дней после вмешательства. Также это зависит от расположения шва и скорости заживления раны. После снятия швов врач может заклеить рану особым пластырем, обеспечивающим дополнительную защиту раны. Такой пластырь можно снять спустя 3-7 дней. В некоторых случаях надрез фиксируется внутренними швами (находящимися под поверхностью кожи), которые постепенно растворяются в теле и не требуют снятия. Заживающей коже для полного восстановления прочности необходимо несколько месяцев.
- Ограничить движение вокруг швов. Если вам удастся ограничить натяжение кожи вокруг надреза, это существенно ускорит и облегчит заживление. Избегайте действий, подвергающих шов риску разойтись. В частности, врач попросит вас исключить поднятие тяжестей, излишнее напряжения мышц, физические нагрузки и занятия спортом как минимум в течение месяца после операции. Если шов разошелся, немедленно свяжитесь с врачом.
- Всегда мойте руки перед любым контактом со швом. Узнайте у врача, нужно ли вам использовать для обработки раны мыло или салфетки, содержащие протирочный спирт.
Рекомендации
- Если вы обнаружили, что рана разошлась, немедленно позвоните врачу. Он может принять решение о нецелесообразности повторного ее скрепления швами. В таком случае он подробно расскажет и покажет, как следует за ней ухаживать. Скорее всего, речь пойдет о наложении повязок, впитывающих выделения из надреза. При этом такие повязки необходимо будет регулярно менять. Со временем рана заживет, начиная со внутренней части.
- Если же место надреза сильно покраснело, это может быть признаком инфекции. При этом определенная степень покраснения является абсолютной нормой. Если же насыщенность цвета становится все более глубокой или же если красный ореол распространился более чем на 1 см от раны, обратитесь к врачу. Тех же действий требует появление гноя и повышение чувствительности или болезненности раны. Врач может назначить нанесение на рану мази с содержанием антибиотиков, купить которую можно в любой аптеке.
- Если надрез кровоточит, замените повязку. Придавите место шва на несколько минут, чтобы остановить кровотечение. Если же это не удалось сделать, свяжитесь с врачом.
- Находясь на солнце, прикрывайте надрез пластырем или одеждой на протяжении первых 6 месяцев после операции. Дело в том, что при обгорании шрам потемнеет и будет гораздо более заметным в будущем.
Вопросы, которые следует задать врачу
- Может ли надрез воспалиться еще во время моего пребывания в больнице?
- Как предотвратить раздражение раны одеждой?
- Является ли болезненной процедура по снятию швов?
(No Ratings Yet)
Loading…
Сроки заживления
Заживление зашитой раны проходит 4 этапа. Скорость каждого зависит вне зависимости от локализации травмированного участка — бедро, подбородок, голень, бровь, другие части тела. Ускорить процесс при воспалении, нагноении и прочих осложнений невозможно.
Фазы реабилитации:
- Гемостаз. Этап длится несколько минут. Образуются нити фибрина, которые прекращают отток крови из пораженных сосудов. Ускорить процесс может давящая повязка, наложенная на зашитую рану.
- Воспаление. Организм должен подавить патогенную флору, попавшую на поврежденные ткани. К этому участку устремляются иммунные клетки, развивается отек и патологический процесс. Длительность реабилитации: 7 дней. Запрещено мочить полость.
- Пролиферация. Начинает образовываться коллаген, соединительная ткань, образуется молодой рубец. В процессе восстановления он может чесаться, тянуть, но не вызывает боли. Длительность: 4 недель. Разрешается мазать шов кремами с регенерирующими свойствами.
- Образование рубца происходит в течение 1 года. Первичный коллаген заменяется постоянным. Шов меняет цвет с ярко-красного до белесого, стабилизируется длина.
При появлении осложнений сроки заживления зашитой поверхности увеличиваются на время проведения санации, лечения патологических процессов.
Зашивается рана в медицинском учреждении при помощи специальных материалов и инструментов. Использовать обычную иглу, чтобы наложить швы запрещено.
Своевременная помощь снижает риск развития последствий.
Как обрабатывать послеоперационный шов
Чтобы обработать рану необходимо иметь:
- Антисептик;
- Марлевые салфетки или марлю;
- Пинцет.
Перед обработкой раны ее следует тщательно промыть, чтобы раневая поверхность была полностью чистой. В случае загрязнения, первое действие, которое необходимо выполнить, это удаление всех посторонних предметов и промывание швов, используя слабый антисептический раствор. Далее можно приступить к обработке:
- Если в качестве антисептика используется мазь, ее необходимо наносить марлевой салфеткой, которую после наложения можно зафиксировать при помощи бинта.
- В случае когда антисептический препарат в виде раствора, то необходимо использовать ватные тампоны предварительно обмакивая их в жидкость. Раневая поверхность должна обрабатываться тонким слоем.
- Рану после обработки нельзя мочить в течение трех часов. Также на протяжении первых трех дней после выписки из больницы, мочить рубцы и швы тоже не рекомендовано.
Если во время обработки видно, что шов сочится, следует незамедлительно обратиться к врачу, для осмотра и назначения подходящих антисептических препаратов, возможно с содержанием антибиотиков. Ускорить заживление ран после операции можно, если правильно за ними ухаживать, выполняя все рекомендации врачей.