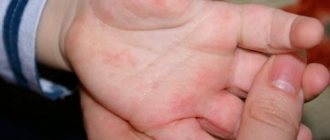
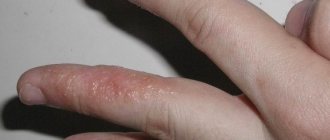
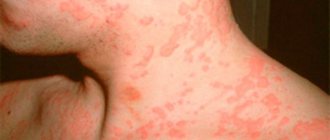
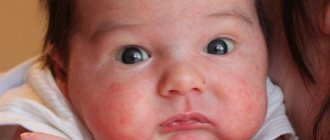
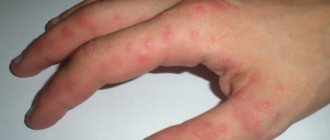
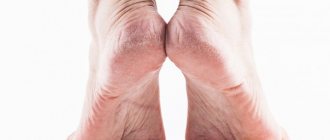
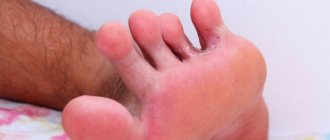
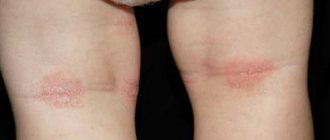
Сыпь на ладонях и ступнях у ребенка и взрослого может быть признаком очень многих заболеваний. В основном это признаки контактного дерматита или реакция на воздействие на кожу ядовитыми и химическими веществами. Однако существуют и более опасные причины возникновения высыпаний.
Сыпь может появиться в результате попадания в организм вирусов или бактерий, а также при аллергии на различные медикаментозные препараты и продукты питания. Спровоцировать подобное состояние могут и некоторые болезни.
Факторы, провоцирующие высыпание
Причины сыпи на ладонях и стопах у ребенка и взрослого могут быть самыми различными. Среди наиболее вероятных факторов можно выделить такие:
— инфекционные заболевания;
— аллергии;
— поражение паразитами;
— воспалительные процессы;
— сосудистые заболевания.
Инфекционные заболевания зачастую распространяются на все тело, включая стопы и ладони. К таким болезням можно отнести краснуху, ветрянку, корь, менингококковую инфекцию и многие другие.
Причиной сыпи на ладонях могут быть аллергические реакции, так как зачастую поражение возникает в месте контакта с аллергеном. Вещество может попадать в организм вместе с едой, в результате чего сыпь распространяется на все тело.
Воспалительный процесс может проявляться последующим нагноением на коже стоп и ладошек, а также последующим вскрытием высыпаний. Это происходит, если к высыпаниям на коже присоединяется инфекция.
Среди паразитарных поражений рук чаще всего возникает такое заболевание, как чесотка. При ее протекании поражается пространство между пальцами на ладонях, а также возникает характерный зуд.
Профилактика
Причины появления аллергии зависят от многих факторов, но лучше своевременно предупредить заболевание, чем тратить силы и средства на дорогостоящее лечение.
Для этого следует соблюдать осторожность при употреблении в пищу продуктов, особенно это касается людей с наследственной предрасположенностью к аллергии. Для этой категории пациентов разрабатывается специальная диета с необходимыми витаминами и минералами, при этом полностью исключив сам аллерген.
Важно пользоваться гипоаллергенной косметикой и бытовой химией. Если невозможно избежать контакта с моющим веществом, следует предохранять ладони рук при помощи резиновых перчаток. В холодное время года обязательно нужно держать руки в тепле.
Аллергия
Сыпь на ладонях и стопах у ребенка и взрослого часто возникает по причине аллергии, которая может появиться в результате взаимодействия с различными веществами, в частности, такими:
— медикаментозные препараты;
— химические средства;
— шерсть некоторых животных;
— домашняя пыль;
— некоторые растения.
Под воздействием различного рода аллергенов на верхней стороне ладони, а также многих других частях тела могут образовываться мелкие высыпания красного цвета. При этом кожные покровы начинают очень сильно зудеть. Вместе с сыпью возникают и другие признаки аллергии, например, такие:
— насморк;
— чихание;
— кашель;
— удушье.
Нужно провести диагностику, чтобы своевременно распознать аллергию и начать лечение. Комплекс терапии может подобрать только квалифицированный доктор.
Виды сыпи
- Пузырьки обычно наблюдаются при дерматите аллергической природы, но могут быть проявлениями герпеса, дизгидроза или экземы. Такие высыпания имеют округлую форму. Под верхним слоем эпидермиса скапливается геморрагическая жидкость. На месте вскрытого пузырька образуется мокнущая ранка. Как только заболевание отступает, кожа становится чистой.
- Пузыри формируются по тем же причинам, что и пузырьки, но характеризуются большими размерами. Когда эти высыпания лопаются, образуется мокнущая эрозия, на месте которой иногда остается рубец.
- Гнойнички появляются в результате фолликулита, язвенной пиодермии, фурункулеза, импетиго. Такие высыпания воспалены и содержат гной.
- Волдыри обычно возникают в ответ на укусы насекомых, контакт с каким-либо раздражителем и выступают проявлением аллергической реакции. Они также наблюдаются при токсикодермии и крапивнице.
- Пятна, которые не возвышаются над поверхностью кожи, появляются при следующих заболеваниях: дерматите, витилиго, лейкодерме, сифилитической розеоле.
- Узелки встречаются при поражении организма ВПЧ, экземе, атопическом дерматите, псориазе и определенных видах лишая. Они затрагивают верхний и сосочковый слои эпидермиса, могут иметь упругое тело, различные цвета и формы. Диаметр таких высыпаний колеблется от 1 до 3 мм. В некоторых случаях на их поверхностях образуются пузырьки (папулы-везикулы).
- Узлы имеют размер не более 1 см (в диаметре) и возникают по тем же причинам, то и узелки. После их удаления (хирургическим путем, лазером или радиотерапией) остается рубец.
Вирусная инфекция
Могут возникнуть по различным причинам сыпь на ладошках, ступнях и температура. Лечение обязательно нужно подбирать в соответствии с тем, какие именно факторы спровоцировали нарушение. Зачастую эта проблема связана с протеканием инфекционных заболеваний в организме. Помимо высыпаний и температуры наблюдаются такие признаки:
— озноб;
— боль в горле;
— потеря аппетита;
— боль в животе;
— кашель.
Все эти признаки могут быть характерными для различных заболеваний. Подобное состояние зачастую наблюдается при следующих недугах:
— корь;
— ветрянка;
— менингококк;
— скарлатина.
Каждая из этих инфекционных болезней имеет свои особенности и проявления. Поэтому очень важно вовремя распознать их протекание, чтобы не усугублять патологический процесс. Особенно опасна менингококковая инфекция, так как ее осложнения могут привести к смерти больного.
Контактный дерматит
Сыпь на ладонях и стопах у ребенка может появиться по причине возникновения контактного дерматита. В основном это заболевание проявляется именно на той части тела, которая подвергается воздействию некоторых веществ (отсюда и название «контактный»).
Сыпь на ладонях и стопах у ребенка зачастую указывает именно на это заболевание, так как детям свойственно брать в руки все что попадается. Высыпание по причине контактного дерматита может образовываться и у взрослых. У них появление сыпи чаще всего вызывается работой без перчаток с веществами, вызвавшими контактный дерматит. Сыпь начинает очень сильно зудеть и чесаться, а при расчесывании в ранки может проникнуть инфекция.
Экзема
Основными признаками экземы считается образования воспаления на поверхности кожи, жжение и зуд. Болезнь может протекать в острой, подострой или хронической форме. Симптоматика заболевания бывает самой различной, именно поэтому, распознать протекание экземы может только квалифицированный доктор.
В начале заболевания у пациентов наблюдаться покраснение кожных покровов, зуд и отечность. Эти проявления напоминают аллергическую реакцию, которая после устранения аллергена должна пойти на спад. Если этого не происходит, со временем зуд значительно усиливается, больной расчесывает кожу, тем самым нарушая ее целостность. В результате этого в ранки попадает инфекция, образуется сыпь, которая лопаясь, образует мокрые очаги.
Через некоторое время жидкость начинает подсыхать, а кожа густо покрывается корками. Начинается экзема в основном с головы и рук, а затем, постепенно переходит на область ног. Заболевание часто переходит в хроническую форму и длится годами.
Сыпь при инфекционных заболеваниях
Сыпи при инфекционных заболеваниях зачастую присуща этапность появления, сначала она проявляется в одном месте, затем в другом, также у каждой инфекции существуют типичные места высыпаний, специфическая форма и размер, важно запомнить все подробности и при опросе сообщить всю эту информацию врачу.
Ниже рассмотрим сыпь при различных инфекционных заболеваниях:
Краснуха – в начальном периоде заболевания небольшая сыпь проявляется на лице и шее, затем в течение 2 – 6 часов сыпь распространяется по всему телу. Обычно выглядит как круглые или овальные покраснения величиной от 2 до 10 мм. На коже остается до 72 часов, затем исчезает без видимых следов.
Если Вы обнаружили у себя похожую сыпь то необходима консультация и осмотр врача так как похожие высыпания являются симптомами многих инфекционных заболеваний. Также напомним что краснуха представляет особую опасность для беременных женщин, так как при заболевании матери инфекция может нанести вред плоду.
Корь – заболевание корью обычно проявляет себя с катаральных проявлений. Сыпь появляется через 2 -7 суток. Первичные места выступаний – на коже носа и за ушными раковинами, далее в течение 24 часов распространяется на кожу груди, лица, затем руки и шея также покрываются высыпаниями.
Ветряная оспа – с началом болезни проявляет себя как красные пятна, затем возникают пузырьки с красным кольцом и жидкостью внутри, внешне похожие на росинки. По прошествии двух дней внешняя поверхность пузырька спадает и становится менее упругой. Впоследствии пузырьки грубеют, покрываются корочкой и в течение семи дней отпадают без оставшихся видимых следов.
Скарлатина — Высыпания при скарлатине появляются через 24 часа после заражения, областями активных проявлений при этом являются спина, пах, локтевые и коленные сгибы, кожа подмышек. Затем на кожном покрове появляется воспаление, иногда присутствует небольшое посинение в местах образования розеол. Лицо при скарлатине обычно не поражается сыпью.
Эритема
Сыпь на ладонях и стопах у ребенка может образовываться при возникновении эритемы. В основном о наличии этого заболевания говорит образование красных пятен, однако, проявления эритемы могут быть и в виде отдельных красных узелков.
Эритема образуется в результате чрезмерного прилива крови к сосудам. Если это заболевание физиологическое, то не требуется никакого специализированного лечения. Продолжительная эритема может указывать на протекание в организме какого-либо патологического процесса. Эта болезнь может быть спровоцирована многими различными причинами, в частности, такими:
— дерматиты;
— инфекционные заболевания;
— нарушение кровообращения;
— проведение физиотерапевтических процедур;
— поражение холодом и солнечные ожоги.
При протекании инфекционной эритемы наблюдается сильная головная боль, температура, а также шелушение после того, как проходит высыпание. В некоторых случаях может появляться боль в мышцах, суставах, признаки интоксикации
Сосудистые заболевания
При возникновении заболеваний сердечнососудистой системы также могут образовываться высыпания. Сыпь у ребенка появляется по причине снижения количества тромбоцитов, участвующих в свертывании крови, а также нарушении проницаемости капилляров.
Высыпания при нарушениях сосудистой системы и заболеваниях крови могут говорить о наличии серьезной патологии, поэтому, необходима госпитализация для комплексной диагностики и лечения.
Поражение кожи паразитами
Поражение кожи на ладонях и ступнях провоцирует чесоточный клещ. Среди основных признаков возникновения чесотки стоит выделить сыпь, зуд, так как возникает аллергия на чесоточного клеща и продукты его жизнедеятельности. Если очень сильно расчесать кожу, то в ранки может проникнуть инфекция, что приводит к образованию гнойничков.
Чесотка характеризуется наличием подкожных ходов, которые прогрызают клещи. Зачастую поражение наблюдается между пальцами, на сгибах локтей и коленей, внизу живота. Чесоточная сыпь представляет собой небольшие красные узелки, которые постепенно могут сливаться между собой. Опасность этого заболевания заключается в вероятности присоединения вторичной инфекции.
Что такое папулы и пустулы: признаки и лечение
Кожные высыпания, берущие свое начало с комедонов, называют папулами. Они проявляются в виде специфических новообразований на кожном покрове. По внешнему виду напоминают небольшой узелок, который не обладает внутренней полостью.
О папулах говорят только в тех случаях, когда узелок не имеет внутреннего содержимого, располагается над поверхностью кожи либо слизистых оболочек. Наличие патологических элементов – папул свидетельствует о различных патологиях – псориаз, экзема, акне и пр.
По статистике папулы чаще всего локализуются в области верхних и нижних конечностей, на лице пациента. Но место локализации в большинстве обусловлено конкретной болезнью. При наличии одного прыщика поводов для паники нет, если их много – требуется посетить дерматолога.
Рассмотрим, что такое папулы и пустулы, и чем отличаются патологические элементы? Какие высыпания проявляются при развитии псориаза, и особенности лечения.
- Как выглядят папулы на коже и что это такое Особенности папул при псориазе
- Что такое пустула?
- О чем говорит наличие пустул на коже
- Тело
Как выглядят папулы на коже и что это такое
Итак, папула, что это такое, рассмотрим подробно. Папулой называют узелковое новообразование на кожном покрове доброкачественной природы, которое возвышается над поверхностью кожи, не имеет внутренней полости.
В действительности, у каждого человека были папулы. Например, реакция манту всегда сопровождается появлением данного элемента. Все помнят, как в детском возрасте медсестра тщательно рассматривала образование после пробы манту. Это было необходимо для того, чтобы отличить поствакционный иммунитет и инфицирование (то есть положительную реакцию на пробу).
Разница в том, что папула, которая формируется после введения вакцины, не характеризуется четкими контурами, цвет бледно-розовый, пигментация отсутствует. А постинфекционное новообразование имеет более интенсивный окрас, четкие контуры и пигментацию, которая сохраняется около 14 дней.
Особенности папул при псориазе
Несмотря на развитый уровень медицины, врачи до сих пор не знают точной причины возникновения псориаза. Хотя многие ученые склоняются к наследственному фактору.
Папулы на коже могут выглядеть по-разному в зависимости от разновидности псориаза:
- Бляшечная форма. Образование на кожном покрове красного цвета, границы четкие и ровные. Элементы имеют свойство появляться на коже головы, теле. Редко бляшечный псориаз диагностируется на лице, ступнях, ладонях. Присутствует шелушение, если удалять чешуйки, проявляется локальное кровотечение.
- Каплевидная форма характеризуется наличием папул на коже человека, размер небольшой. Новообразования по всему телу. Часто диагностируется данный вид заболевания у подростков, детей младшего возраста.
- Пустулезная форма. Новообразования поражают ладони, подошвы конечностей. Присутствует болевой синдром при касании.
Самые тяжелые формы заболевания – эритродермия псориатическая и генерализованный пустулезный псориаз. Помимо кожных симптомов присутствуют системные признаки патологии – увеличение температуры тела, озноб, слабость. Больному требуется незамедлительная помощь медиков.
Что такое пустула?
Человеку, не имеющему медицинского образования, тяжело отличить один кожный элемент от другого. Для многих пузырек, папулы, пустула и пр. одно и то же. Но это не так. Папулы и пустулы отличаются.
Пустула – это гнойничковое новообразование, что предстает отличительной чертой в сравнении с папулой, которая представлена узелком. Пустулы всегда возвышаются над кожей, но отличить от папул просто – всегда имеется процесс гнойного характера.
По форме бывают плоские, либо похожие на небольшой нарост в виде шарика. Непосредственная причина – некротическое состояние эпидермиса. Чаще всего выявляются в области волосяных фолликулов.
Пустулы чаще всего поражают руки, лицо. Их возникновение носит спонтанный характер.
Классификация и разновидности папул
Существует классификация папул на коже. Они бывают невоспалительной природы (закрытые и открытые, милиумы) и воспалительного характера (фолликулярная папула, пустула, узелки).
Классифицируют в зависимости от окраса – розовые, красные, коричневые и фиолетовые.
И по форме – круглые, овальные, многоугольные.
По глубине папулезная сыпь бывает таких видов:
| Разновидность | Описание |
| Поверхностная | Плоские новообразования, размер до 5 мм включительно, иногда присутствует краснота. Причина – гипертрофированность эпидермиса; болевой синдром отсутствует. |
| Глубокая | Поражается эпидермис и слои дермы, при пальпации проявляется болевой синдром. После исчезновения остаются рубцы (часто, но не всегда). Цвет – розовый, синий, фиолетовый, красный. |
| Кисты | Формируются, когда содержимое инфильтрата не выходит полностью. Происходит формирование капсулы, которая наполнена кожным салом и гнойными массами. |
Этиология патологических элементов
Возникновение папул имеет множество причин.
К основным факторам относят скопление инфильтрата вследствие воспалительного процесса в дерме.
Другие причины – гипертрофия 1 или нескольких слоев кожного покрова, опухолевые новообразования, гормональный сбой, патологии печени, почек, неправильное питание.
Часто папулы свидетельствуют о развитии псориаза.
О чем говорит наличие пустул на коже
Развитием папулезной сыпи организм мужчин и женщин может реагировать на воспалительный процесс. Закупорка пор провоцирует скопление сала в протоках и волосяных фолликулах, из-за чего формируются микроскопические кисты. Когда их оболочка повреждается, содержимое попадает в соседние ткани, что приводит к появлению папулы.
Наличие папул на теле и лице сигнализирует о развитии таких заболеваний:
- Сифилис.
- Экзема.
- Атопический дерматит.
- Псориаз.
- Амилоидоз.
Пьезогенные папулы пяток – это несколько другое, чем папулы при псориазе или другой дерматологической болезни. Это грыжа жировой ткани пяток. Новообразования имеют размер 7-10 мм, цветом не отличаются от других участков кожи. Развиваются на фоне избыточного давления на конечности, вследствие чего проявляется выбухание жировой ткани в подкожную клетчатку.
Причины появления:
- Наследственный фактор.
- Патологии сердечно-сосудистой природы.
- Регулярное и чрезмерное давление на конечности, например, если человек профессионально занимается спортом.
- Ожирение.
Чаще всего появляются у женщин, у мужчин редко. В детском возрасте практически никогда.
Лечение назначают только в тех случаях, когда кожный дефект сопровождается болевым синдромом или дискомфортом.
Расположение папул
Папулы могут возникнуть на любом участке кожного покрова. Они отличаются цветом, размером, причиной появления.
Тело
Развиваются по разным причинам, начиная от воспалительного процесса и заканчивая злокачественными опухолями. Сначала пациент обнаруживает небольшой прыщик на коже, спустя время он увеличивается. Папулы имеют свойство разрастаться до 3-х сантиметров. При увеличении присоединяются болезненные ощущения.
Лицо
Причиной выступает воспалительный процесс в верхних слоях эпидермиса. Патологический процесс берет начало с закупорки пор, из-за чего кожный секрет вырабатывается в большем объеме. Это приводит к формированию кист, которые через время повреждаются, возникают в дерме.
Размер новообразований на лице обычно небольшой – диаметр 4-6 мм. Болезненные ощущения отсутствуют, но может быть зуд. Высыпания такого плана на лице лучше не лечить самостоятельно, поскольку вероятность успеха низкая, а заболевание начнет прогрессировать.
Половые органы
У мужчин обычно появляются перламутровые высыпания. Возникновению сыпи может способствовать закупорка сальных желез. Но это теория. Точных причин нет.
Локализация – вокруг головки репродуктивного органа. По внешнему виду высыпания напоминают ряд перламутровых шариков. Никак не беспокоят. По мнению медиков, такие папулы – косметический дефект, и вообще норма, лечение не требуется.
Диагностика и особенности лечения
Диагностика начинается с визуального осмотра патологических элементов. В ряде ситуаций поставить диагноз не получается, поэтому дополнительно проводят исследования – анализ крови (общий и биохимический), гистологию либо бактериальный посев экссудата пузырьков.
Лечение обусловлено происхождением папул. Так, пациенту рекомендуется тщательно ухаживать за кожным покровом. Если присутствует бактериальная инфекция, назначают антибиотики наружного применения (Скинорен). Используют 2 раза в сутки, наносят точечно.
При псориазе лечение зависит от стадии болезни. Например, для купирования обострения используют наружные средства и таблетки внутрь. Схема всегда комплексная, может включать в себя препараты:
- Супрастин (антигистаминные таблетки).
- Аллохол (для укрепления печени).
- Мезим (для улучшения пищеварительного процесса).
- Полисорб (энтеросорбент).
- Антибиотики.
- Найз (нестероидное противовоспалительное лекарство).
- Иммуносупрессоры (для подавления иммунной системы).
Для купирования симптоматики используют местные препараты. Это Момат, Дермовейт, Назакорт, Дипроспан.
Если папулы имеет вирусный характер, то используют аппаратные методики для удаления – криотерапию, лазерную коагуляцию. Перламутровые папулы на половом органе удаляют посредством лазера, электрокоагуляции.
Папулы и пустулы сопровождают множество заболеваний – сифилис, псориаз, экзема, аллергия и даже оспа. Дифференцировать патологию способен только дерматолог. Самолечение может привести к плачевным результатам.
Энтеровирусное заболевание
Достаточно часто возникает сыпь на ладонях и стопах у ребенка при синдроме «рука-нога-рот». Это вирусное заболевание очень заразно и проявляется в виде узелковых высыпаний на ладошках, стопах, а также во рту.
В основном от этой болезни страдают дети, однако она может наблюдаться и у взрослого человека. Причины, симптомы и диагностика синдрома «рука-нога-рот» могут быть различными, поэтому важно своевременно дифференцировать энтеровирусное заболевание и провести лечение. В основном при данном заболевании прогноз хороший, но в некоторых случаях могут возникнуть серьезные нарушения в области нервной системы. Повышенный риск возникновения осложнений наблюдается в возрасте до 3 лет. Среди основных осложнений можно выделить такие:
— менингит;
— энцефалит;
— полиомиелит.
В некоторых случаях болезнь может привести к смерти ребенка. Более серьезные осложнения могут возникнуть при беременности, особенно в первом триместре, так как подобное заболевание грозит выкидышем. Помимо образования пузырьков, присутствуют все признаки гриппа.
Будьте осторожны
Людьми страдающими псориазом очень часто допускается одна большая ошибка:
Пациент, пытается устранить внешние признаки заболевания, но устранение внешних проявлений псориаза, не решает проблему изнутри.
Грубо говоря, даже если получается снять признаки псориаза снаружи и привести кожу в порядок — внутри организма болезнь продолжает пожирать аутоиммунную систему, что провоцирует тяжелейшие заболевания, значительная часть которых смертельны. Особенно страшен тот факт, что псориаз способен провоцировать раковые опухоли.
Единственное средство, которое на текущий момент времени доступно для самостоятельного использования больными псориазом — это специальное средство «PsoriControl», которое выдается по льготной цене. Читайте подробности в официальном источнике.
Псориаз на пальцах рук и ног представляет собой хроническое дерматологическое заболевание, которое до сих пор не изучено специалистами доподлинно. На данный момент времени особого продвижения к появлению эффективного метода излечения от псориаза полностью не происходит.
Выявление этого вида дерматоза на пальцах составляет более половины от всех случаев проявления разновидностей этого заболевания, способных поражать здоровые участки кожи по всему телу пациента.
Казалось бы, псориаз на пальцах ни рук, ни ног не представляет угрозы для жизни человека. Но стоит помнить, что отказ от лечения может усугубить состояние здоровья и привести к возникновению серьезных осложнений, которые безобидными не назовешь. В частности, псориаз может спровоцировать артроз суставов псориатического характера, приводящий к тяжелым нарушениям в функционировании опорно-двигательного аппарата.
В свою очередь развитие осложнений может стать причиной снижения трудоспособности вплоть до полного паралича. Вылечить псориаз невозможно, но придерживаясь ряда принципов и комплексных методов вероятно удлинить периоды ремиссии, и сократить количество рецидивов болезни.
Псориаз на пальцах рук, фото
Первичная симптоматика проявления болезни на пальцах рук ярко выражена, оставить без внимания ее просто не представляется возможным. Одиночные красноватые высыпания образуются в области между пальцами. Часто ничто не предвещает их появления, оно происходит внезапно.
Чаще всего человек принимает мелкую сыпь за проявление аллергической реакции, не предпринимая особых мер по лечению. Максимум, что делает впервые столкнувшийся с этим явлением пациент, принимает антигистаминное средство.
Бить тревогу начинают при появлении чешуйчатых образований сероватого оттенка. При этом люди, малознакомые с природой болезни, ошибочно считают себя заразными и замыкаются, ограничивая общение с друзьями и знакомыми. На самом деле это не так, псориаз не заразен!
Чаще всего псориатозные элементы возникают на поврежденных участках (мелких трещинках, царапинах и местах счесывания).
Начальная стадия
Кожа на пальцах рук покрывается крошечными пустулами. Их отличительная черта – округлость формы и гладкая поверхность с явным блеском, контуры четко очерчены.
По прошествии некоторого времени начинается шелушение, сопровождающееся отделением чешуек серовато – белого оттенка. После отшелушивания чешуек проглядывает глянцевая поверхность папулы, это принято называть терминальной пленкой.
Затем наблюдается процесс развития и усугубления сыпных образований. Бляшки увеличиваются в размерах и покрывают все большую площадь.
При этом выделяют три феномена, сопровождающие заболевание: эффект стеаринового пятна, феномен кровяной росы и псориатическую пленку.
Псориаз на пальцах ног, фото
Болезнь не всегда выглядит одинаково, ее проявления зависят от типа заболевания.
Многие годы пытаетесь избавиться от ПСОРИАЗА?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от псориаза принимая каждый день…
Читать далее »
В случае наиболее распространенного бляшковидного типа, это будут округлые папулы, как бы лежащие сверху на здоровых участках кожи. Вокруг наблюдается гиперемированность поверхностного слоя эпидермиса, а сами папулы имеют рыхлую шелушащуюся структуру.
Для пустулезной формы характерна пузырчатая сыпь, при этом каждый пузырек содержит экссудат. Температура кожных покровов вокруг пораженных участков повышена. Пациент мучается от зуда. Однако счесывать высыпания нельзя, так как увеличивается вероятность занесения инфекции в открытую рану и появления различных осложнений.
Лечение псориатозной сыпи на пальцах ног усложняется тем, что эта область часто подвергается трению за счет ношения носков и обуви. Очаги поражения зудят сильнее, а расчесывание раздраженных папул снова приводит к увеличению их числа и размеров.
Кроме того, усугубляет ситуацию повышенное потовыделение. Сам по себе пот опасности не несет, но провоцирует размножение болезнетворных микроорганизмов.
Начальная стадия
Начало развития псориаза на пальцах ног мало чем отличается от первичной стадии проявления этого заболевания на верхних конечностях. Пациента начинает беспокоить зуд появившейся красноватой сыпи, которая быстро начинает шелушиться и покрываться чешуйками.
Псориаз может затронуть ногтевые пластины. В этом случае они приобретают нездоровый желтоватый оттенок, становятся плотными и одновременно рыхлыми, легко повреждаются и расслаиваются. На поверхности ногтя образуются крошечные ямки, напоминающий углубления наперстка, поэтому этот эффект получил одноименное название. На участке кожи, находящимся под пораженным ногтем, возникают мелкие кровоизлияния, можно распознать симптомы воспаления. Если запустить течение болезни ногтя, то в случае перехода заболевания в тяжелую форму можно запросто лишиться ногтевой пластины полностью.
Причины
Единой причины возникновения псориаза на руках и ногах не выявлено. Однако, благодаря проведению множественных научных исследований и наблюдений за людьми, страдающими этим заболеванием, удалось выдвинуть несколько теорий о факторах, побуждающий его проявление.
Существует две версии природы псориатических высыпаний:
- Сбой в работе иммунной системы организма;
- Нарушение функций кожного покрова.
Дисфункция иммунитета выражается в анормальной выработке различных субстанций, образующих очаги поражения на здоровых участках кожи.
Во втором случае здоровые клетки кожи отвергают лишние клетки эпидермиса, созревающие в определенном месте.
Болезнь может проявиться в следствии следующих факторов:
- Заболевания органов пищеварения и желудочно-кишечного тракта;
- Гормональный дисбаланс (повышение концентрации одних гормонов и пониженное содержание других);
- Наследственная склонность – если этот диагноз был установлен одному из родителей, то риск появления у ребенка возрастает на треть, а если у обоих родителей, то практически на 80%;
- Предрасположенность пациента к аллергическим реакциям;
- Другие виды дерматозов;
- Механические повреждения кожного покрова (порезы, укусы, царапины, татуировки);
- Постоянное нервное перенапряжение или внезапные сильные стрессы;
- Инфекционные заболевания, особенно в острой форме (в том числе ВИЧ, СПИД);
- Бесконтрольный прием медикаментозных средств;
- Негативное влияние на кожный покров рук вредных веществ (в составе бытовой химии, лекарственных или косметических кремов и мазей);
- Токсическое воздействие на оргазм вредных привычек (табакокурения, потребление алкогольных напитков);
- Ослабление организма в следствие беременности и родовой деятельности у женщин.
Псориаз приводит не только к психологическому дискомфорту и эстетически неприглядному состоянию пальцев рук и ног, но и их физическому нездоровью. При этой разновидности болезни возрастает вероятность атрофии шарнирных суставов, соединяющих фаланги пальцев, снижение чувствительности и двигательной способности.
Лечение
В случае проявления симптомов псориаза на пальцах рук и ног лечение не ограничивается только нанесением наружных лекарственных средств, оно является комплексным и включает в себя несколько разноплановых мероприятий. Зависят они от стадии развития заболевания и его формы. Чаще всего это:
- Общая терапия – больному назначаются препараты:
- Антигистаминные, снижающие аллергическую реакцию организма;
- Успокоительные, предотвращающие развитие депрессивных состояний и нервного истощения;
- Легкие снотворные препараты;
- Иммуномодулирующие и иммуностимулирующие, повышающие сопротивляемость организма патогенным факторам;
- Сорбенты, препараты, помогающие восстановить нормальную работу пищеварительной системы;
- Витаминные комплексы.
- Местная терапия – пациенты прописываются:
- мази, обладающие противовоспалительным действием;
- рецидивирующие лекарственные средства (ихтиоловые и дегтярные мази);
- в случае сильного обострения болезни применяются кортикостероиды – мази, созданные на основе гормональных средств.
- Физиотерапия – включает в себя процедуры ультрафиолетового облучения, фото- и химиотерапевтические, парафиновые аппликации.
- Правильное питание и здоровый образ жизни – безусловная часть противопсориазного лечения, основывающаяся на отказе от пагубных привычек, вредной пищи и соблюдении сбалансированной лекарственной диеты.
Методика лечения болезни на начальной стадии постепенно изменяется. Дерматологи отказываются от применения цитостатических медикаментов и гормональных мазей при легкой форме заболевания, так как список серьезных побочных состояний у них весьма велик. Все чаще прибегают к использованию негормональных препаратов местного воздействия.
Эти средства способствуют:
- Удалению омертвевшего слоя эпидермиса;
- Смягчению кожи;
- Способствуют глубокому проникновению других лекарств;
- Снижают рост и развитие новых клеток, благодаря чему псориазные бляшки сходят быстрее;
- Устраняют сильный зуд.
Только в случае неэффективности этих препаратов подключают более серьезные медикаменты.
Народные средства
Есть множество способов самостоятельного лечения псориаза на основе методов альтернативной медицины. Однако существует риск того, что рецепт, подходящий в данном конкретном случае, будет подобран не с первого раза. Поэтому не стоит при появлении первых симптомов ограничиваться народными средствами, правильнее будет проводить лечение в комплексе с традиционными способами, назначаемыми специалистом.
Варианты народных методов с использованием:
- Чистотела.
Отвар лекарственной травы настаивают, процеживают и добавляют в ванночки с теплой водой. Затем опускают туда руки или ноги. Такие процедуры эффективны при частом и длительном применении.
Мазь из сухих стеблей, перетертых до порошкообразного состояния, приготавливается с помощью добавления индюшиного жира и отваривания полученной смеси на водяной бане около 1 часа.
- Череды и зверобоя, валерианы.
Приготовление настойки происходит по тому же принципу, что и в случае с чистотелом. Важно, чтобы отвар перед выливанием в ванночку остыл, иначе возникает риск ожога и еще большего поражения нездоровых участков дермы. Череда и зверобой оказывают противовоспалительное и антибактериальное действие, а валериана – успокаивающее, снимающее зуд.
- Березового дегтя.
Дегтярные мази, приготовленные самостоятельно с помощью растительного масла, втирают в пораженные части пальцев в течение нескольких недель, но первые подвижки в состоянии эпидермиса станут заметны уже через три-четыре дня. Деготь по праву считается одним из самых эффективных средств в борьбе за здоровую кожу.
- Яичных желтков.
Для приготовления это средства мелко изрубленные отваренные желтки куриных яиц обжаривают на сковороде, сливают образовавшуюся жидкость, и остужают желтковую массу. Затем смазывают ею покрытые бляшками пальцы на ногах и руках.
- Прополиса.
В растопленное на водяной бане сливочное масло добавляют прополис, тщательно смешивают и остужают до комнатной температуры. Наносить как можно чаще на патогенные клетки дермы и выдерживать до полного впитывания.
Методов лечения псориатозных высыпаний множество, но лучше все-таки после перехода заболевания в стадию ремиссии придерживаться профилактических мер, чтобы обострение не наступало как можно дольше. Для этого стоит исключить все провоцирующие факторы и ухаживать за кожей, увлажняя ее и не подвергая лишний раз воздействию вредоносных средств бытовой химии.
На начальном этапе развития псориаза на пальцах конечностей принципиально вовремя обратиться к опытному дерматологу, который знаком с этиологией этого заболевания и способен назначить правильный курс лечения. Людям, страдающим псориазом, часто нужна корректировка психики и эмоционального состояния, поэтому не помешает консультация грамотного психолога.
+ =
Я принимаю пользовательское соглашение и политику конфиденциальности
- Рубрики
- Важно знать
- Диета
- Другие средства
- Крема
- Лечение
- Мази
- Народные средства
- Отзывы
- Симптомы и признаки
- Таблетки
- Фото
- Шампуни
Виды и стадии
- Свежие записи
- Эффективные облучатели и лампы от псориаза в домашних условиях
- Какие препараты использовать против псориаза
Как использовать кислоту при псориазе
Рубрики Выберите рубрику Важно знать Виды и стадии Диета Другие средства Крема Лечение Мази Народные средства Отзывы Симптомы и признаки Таблетки Фото Шампуни
Особенности сыпи у детей
При протекании различных заболеваний одним из основных симптомов считается возникновение сыпи, поэтому, необходимо вовремя определить характер высыпаний, а также причины возникновения. Сыпь может поражать кожные покровы грудничков и детей. Среди частых причин можно выделить такие:
— дерматит;
— ветрянка;
— потница;
— контакт с ядовитыми растениями;
— укусы насекомых.
Для ветрянки характерно обширное распространение красных водянистых волдырей, которые причиняют значительный дискомфорт и провоцируют зуд. Маленькие дети часто расчесывают волдыри, и на их месте образуется корка. Потница характеризуется тем, что мелкая сыпь может поразить совершенно любой участок кожи. При отсутствии достаточной гигиены потница может перерасти в более серьезные заболевания.
Любое проявление сыпи должно стать поводом для беспокойства, так как причиной может стать серьезное заболевание.
Особенности сыпи у взрослых
У взрослого человека сыпь на ладонях и ступнях возникает достаточно редко, так как кожа намного грубее и толще, чем у ребенка. Однако на тыльной стороне рук сыпь может возникать часто. Пузырьки могут указывать на наличие аллергического дерматита, экземы или герпеса. Гнойнички могут свидетельствовать о наличии фурункулеза, фолликулита и других заболеваний. При возникновении волдырей можно говорить о наличии аллергической реакции на местный контакт с аллергеном.
Пятна могут быть причиной дерматитов, витилиго, лейкодермии, а узелки образуются при псориазе, дерматите, лишае, экземе.
Причины сыпи на ладонях и стопах
На появление сыпи и зуда влияют как внешние, так и внутренние факторы. Основными причинами такой проблемы являются:
- воспалительные процессы;
- аллергия;
- воздействие паразитов;
- заболевания сосудов;
- инфекционные болезни;
- нарушение правил личной гигиены;
- нарушение обмена веществ.
Сыпь с зудом на ладонях и ступнях бывает в виде гнойничковых образований, шелушения, красных пятен. Для выяснения достоверной причины ее возникновения лучше обратиться к врачу. После проведения анализа крови, взятия соскобов с пораженных участков специалист установит диагноз.
Дисгидроз
При этой инфекционной патологии сыпь локализуется на ладонях и ступнях, и представляется собой пузырьки, внутри которых находится жидкость. Чаще всего дисгидроз развивается летом, что обусловлено закупоркой сальных желез. Факторы, провоцирующие возникновение этого заболевания, следующие:
- повышенное отделение пота;
- аллергия;
- постоянные нервные потрясения;
- грибковые поражения кожи;
- отягощенная наследственность;
- сбои в функционировании эндокринной системы;
- патологии ЖКТ.
По мнению Е.О. Комаровского, дисгидроз у ребенка обычно развивается вследствие аллергии на продукты питания, вводимые в рацион. По этой причине родителям необходимо вести пищевой дневник. Нередко наблюдается сенсибилизация к белку коровьего молока.
Симптомы дисгидроза:
- высыпания, которые чаще всего локализуются на ладошках, стопах, ногах и со внутренней стороны пальцев;
- на ранней стадии заболевания возникает неприятное покалывание в ладонях и ступнях, пораженная кожа чешется, на месте расчесов возникает сыпь, сопровождающаяся зудом и жжением;
- ладони и ступни приобретают красный цвет, на них образуются прозрачные зудящие волдыри (диаметром несколько миллиметров), внутри которых находится жидкость;
- через 7-10 дней высыпания исчезают (подсыхают или вскрываются самопроизвольно);
- процессу выздоровления сопутствуют неприятные ощущения, на пораженных участках формируются эрозии;
- заключительным этапом заболевания является шелушение кожи.
После исчезновения пузырьков новые уже не появляются. При своевременном обращении к специалисту патология легко поддается терапии. В большинстве случаев рекомендуется прием антигистаминных медикаментов, энтеросорбентов, а также успокоительных препаратов (например, валерианы в таблетках). Иногда необходимо пропить кальций.
Для наружного применения используются средства с противомикробным и подсушивающим эффектом («зеленка», фукорцин, судокрем, цинковая мазь). Активно применяются кортикостероиды (синафлан, лориден).
Народные методы предлагают прикладывать к ранкам капустный лист или свежий перетертый картофель.
Энтеровирусный везикулярный стоматит, обусловленный вирусом Коксаки
Указанное заболевание чаще всего диагностируется у детей от года до семи лет (в редких случаях им болеют взрослые). Температура тела повышается до 39 градусов, причем в этот период высыпания нередко отсутствуют. Через трое суток по коже распространяется сыпь, которая поражает не только стопы и ладони, но и полость рта, а также область вокруг нее.
Высыпания сопровождаются зудом и представляют собой пятнышки бледно-красного цвета диаметром не более 2 мм. Из-за локализации проявлений вируса во рту человек может отказываться от еды. Пути заражения — контактный и воздушно-капельный. Заболевшего члена семьи желательно временно изолировать от остальных.
Лечение обычно длительное (в среднем 14 дней). Рекомендуется обильное питье, по необходимости — использование жаропонижающих и антигистаминных средств.
Атопический дерматит
Атопический дерматит считается наиболее распространенной причиной кожных высыпаний (им страдают около 30% взрослого населения в развитых странах). По своей природе он может быть простым (возникающим немедленно) и аллергическим.
Последний развивается как реакция замедленного типа из-за повышенной чувствительности организма к внешним раздражителям, которыми часто выступают химические вещества, контактирующие с кожей (моющие и чистящие средства). Реже атопический дерматит является проявлением аллергической реакции на пищевые продукты или лекарственные средства.
При атопическом дерматите высыпания выглядят как небольшие красные пятнышки, которые иногда увеличиваются в размерах, воспаляются и внешне напоминают проявления ветрянки или прыщи. Кожный покров трескается и утолщается. Сыпь, как правило, сопровождается зудом.
Аллергия
Проявления в виде сыпи и зуда возникают обычно на внутренней стороне ладоней, а также на других местах тела. Происходит это из-за попадания чужеродных организму веществ в кровь. Также причиной появления аллергической реакции может стать некачественная пища. Особенно это актуально для ребенка, с его еще не сформировавшимся до конца иммунитетом. Внешне очень напоминает крапивницу.
Защитная реакция организма проявляется как дерматит на коже рук, который сопровождается зудом. Происходит сенсибилизация, то есть выработка антител. Проявление аллергии имеет острую и хроническую форму.
- Результатом острого дерматита является отекание, краснота кожных покровов. При этом появляются высыпания, напоминающие водянистые пузырьки, иногда с кровянистыми включениями. При физическом воздействии везикулы лопаются, оставляя корочки.
- Хроническая форма характеризуется лихенизацией, которая приводит к растрескиванию, ороговению и даже атрофии кожи человека.
Лечение начинается с выявления аллергена, а также немедленного устранения его воздействия. Для этого следует пройти медицинское обследование. Пищевая аллергия устраняется исключением вредного продукта из питания.
Другие типы заболевания требуют применения специальных мазей, антигистаминных медикаментов. Особо сложные случаи нуждаются в использовании гормональной терапии. Именно поэтому необходима помощь дерматолога.
Чувствительность к средствам гигиены
Если сыпь локализуется на стопах и ладонях, то обычно это указывает на повышенную чувствительность организма к средствам гигиены. При этом наблюдаются следующие особенности:
- высыпания выглядят как небольшие красные пятнышки, которые сильно чешутся;
- через 2-3 суток они увеличиваются в размерах до 3 мм;
- из-за расчесывания кожного покрова появляются новые высыпания;
- температура тела не повышается.
Если виновником сыпи стало неподходящее гигиеническое средство, то необходимо отказаться от его использования, пропить антигистаминные препараты, воспользоваться специальными кремами и мазями для устранения кожных проявлений (фенистилом, тридермом).
Крапивница
Особой разновидностью аллергии является крапивница, при которой на теле появляются зудящие бледно-розовые волдыри, приподнятые над кожей, внешне похожие на следы ожога от соприкосновения с крапивой. Крапивница у детей встречается нечасто, обычно это заболевание поражает взрослых (преимущественно женщин) в возрасте от 20 до 60 лет.
Инфекции
Мелкая сыпь с зудом на ладонях, ступнях взрослых и детей может быть последствием инфекционного заражения, например, краснухи, менингококка, скарлатины, кори. Также присутствуют все признаки инфекционного заболевания. Особенно должна насторожить сыпь при смертельно опасном менингококке. Она кровоточит, сопровождается лихорадкой. Лечение осуществляется только после обращения к врачу.
Паразиты
Клещ, вызывающий чесотку, способен существовать благодаря прогрызенным им микроскопическим ходам в тонких слоях кожных покровов. От его укусов появляются покраснения, сыпь, которая сильно чешется, особенно ночью. Этот тип проблемы требует немедленного обращения к специалисту, так как заболевание является заразным.
Заболевание сосудов
Геморрагическая сыпь возникает после воспаления мелких капилляров и сосудов. Она выглядит как подкожное кровоизлияние в виде точек, которые способны сливаться, занимая довольно большие участки кожного покрова. Лечение назначает врач.
Проведение лечения
Как быстро лечить сыпь на ладонях и ступнях у детей? Этот вопрос интересует очень многих родителей. В самом начале возникновения высыпаний нужно обратиться к дерматологу, так как самостоятельно избавиться от сыпи очень сложно. Установить точную причину образования сыпи можно только при проведении комплексной диагностики. Причины и лечение сыпи на ладонях и ступнях могут быть самыми различными, например, при аллергии назначаются антигистаминные препараты, а при наличии инфекции – антибиотики.
При проведении терапии обязательно назначаются мази и крема местного действия. Такие средства помогут справиться с зудом, расчесами, болезненными ощущениями, раздражением кожи.