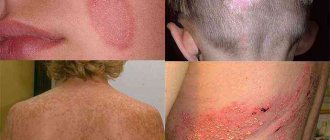
К одним из основных симптомов себорейного дерматита относится желтая перхоть на голове. Патология характеризуется появлением корочек на волосистой части головы и образованием перхоти желтого цвета после их отслоения. Заболевание доставляет эстетический дискомфорт, ограничивает получение питательных веществ волосяными луковицами и приводит к сильному выпадению волос. При отсутствии эффективного лечения патологический процесс провоцирует облысение.
Желтые пятна на голове, что это?
Таким заболеванием, как себорейный дерматит чаще всего болеют мужчины, но это не говорит о том, что женщин оно не может коснуться. Начинает развиваться заболевание постепенно, причем в зимний период времени симптомы могут усиливаться.
Желтые пятна на голове у взрослого могут шелушиться, размер не превышает двадцать миллиметров. Может ощущаться мокнутие, появятся небольшие трещинки или корки. Для того чтобы поставить точный диагноз зачастую достаточно визуального осмотра больного.
Заболевание является достаточно распространенным, считается, что им болеет каждый пятый человек на нашей планете. При поражении волосистой части головы может возникнуть алопеция. В летнее время года как правило возникает облегчение, многим больным помогает воздействие солнца.
В тяжелых случаях может развиться эритродермия. При обнаружении на своей голове первых симптомов заболевания необходимо в обязательном порядке посетить медицинское учреждение, в частности трихолога или дерматолога.
Советы и рекомендации по устранению проблемы
Чтобы избавиться от корки на волосистой части головы, важно:
- выяснить у доктора, почему появились шелушащиеся участки;
- укрепить иммунитет. Помогут в этом: курс витаминов, занятия спортом, достаточное употребление овощей и фруктов, отказ от алкоголя и табака;
- устранить стрессовые состояния;
- выпивать в день около 2 л воды в чистом виде;
- придерживаться здоровой диеты (отказ от жирного, острого и прочее). Нормальная деятельность желудочно-кишечного тракта уменьшит образование пораженных участков;
- выбирать шампуни и прочие ухаживающую косметику без агрессивных компонентов. Лучше брать продукты на растительной основе;
- избавиться от аллергена, если речь идет об аллергических проявлениях перхоти;
- использовать лечебные косметические средства, назначенные доктором.
Хорошие результаты дают и народные средства в качестве полноценного лечения, или же дополняя лечение медикаментозное.
После успешной терапии перхоть в виде корки на эпидермисе может вернуться, особенно, если не придерживаться здорового образа жизни.
Лечение
Если на вашей голове появились желтые пятна их нужно в обязательном порядке обследовать. Так как заболевание имеет хронический характер лечение его проходит очень долго. Как уже было сказано выше, многим для лечения помогает солнце.
Хорошо помогают шампуни, в составе которых есть сульфид селена. Кетоконазол можно применять только на первой стадии развития заболевания, а в последствии он может использоваться в качестве профилактики во избежание повторного развития заболевания.
Проснувшись утром можно удалять образовавшиеся корки на пятнах. Для этого необходимо развести шампунь в воде и смочить в нем ватную палочку. После того как чешуйки будут удалены нужно обработать кожу специальными средствами, которые назначает врач.
На полках аптек сегодня существует большое количество различных препаратов, с помощью которых можно избавиться от желтых пятен на голове и вылечить такое неприятное заболевание, как себорейный дерматит. Однако прежде чем их применять нужно в обязательном порядке консультироваться с врачом. В целом лечение проходит успешно, но естественно если оно будет правильным и начнется вовремя.
Профилактические меры
Причин появления пятен на голове может быть очень много, и все они носят различный характер, но соблюдение определенных профилактических мер позволит минимизировать риск проявления этой симптоматики.
К комплексу подобных мероприятий относится:
- Уменьшение времени нахождения под воздействием прямых солнечных лучей, а также минимизация получения ультрафиолетового излучения из любых иных источников.
- Использование только качественных моющих и косметических средств, предназначенных для нанесения на голову, которые не оказывают агрессивного воздействия, а также с не истекшим сроком годности.
- Регулярное осуществление водных процедур и принятия иных мер для поддержания гигиены головы.
- Ношение головных уборов в жаркие или холодные периоды для обеспечения защиты от перепадов температурного режима.
- Использование только личных расчесок, головных уборов, полотенец, заколок, расчесок, резинок для волос и прочих аналогичных приспособлений.
- Полный отказ или минимизация контактов с людьми, если есть подозрение на наличие у них грибковых или иных заболеваний со схожей симптоматикой.
- Автор admin
- Причины и лечение
- Нет комментариев.
Желтая перхоть
Одним из симптомов жирной разновидности себорейного дерматита является перхоть, которая появляется из-за того, что сальные железы вырабатывают слишком много секрета, создавая благоприятную среду для размножения грибка Malassezia. При себорейном дерматите содержание грибка Malassezia Furfur увеличивается. (1) Перхоть желтого цвета — признак жирной разновидности себорейного дерматита. О причинах её возникновения и способах лечения мы сейчас и поговорим.
Почему появляется желтая перхоть на голове?
Повышенная активность сальных желез и размножение Malassezia, приводящие к появлению жирной себореи, — лишь следствие. Вот основные факторы, которые оказывают непосредственное влияние на работу сальных желез кожи головы:
- Наследственный фактор. Существует генетическая предрасположенность к различным формам себорейного дерматита, и это одна из главных причин его возникновения. Хотя предрасположенность не означает, что заболевание обязательно разовьется
- Проблемы эндокринной системы и нарушения секреции организма.
- Заболевания желудочно-кишечного тракта, которые также влияют на секрецию.
- Стрессы. Постоянные переживания приводят к сбоям в работе различных органов, и органы внутренней и внешней секреции не являются исключением.
- Гормональные изменения. При увеличении в организме количества мужских гормонов начинается активная выработка кожного сала, что характерно для периода полового созревания. Также это может быть следствием приёма гормональных препаратов (2) (3).
Симптомы
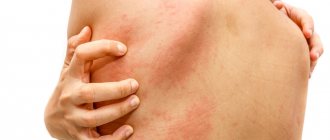
Наличие на голове пятен, появление которых сопровождается воспалительными процессами, шелушением кожного покрова, выпадением волос, сильным зудом или другими симптомами может быть причиной самых различных дерматологических заболеваний или грибковых образований.
Рекомендуется обращение к специалисту, поскольку только он способен поставить точный диагноз.
В большинстве случаев подобная симптоматика является свидетельством одного из следующих недугов:
Стригущий лишай
Это одно из наиболее распространенных и при этом тяжелых заболеваний грибкового типа. Характерным симптомом является патологическое выпадение волос, приводящее к частичному облысению или образованию больших проплешин, которые заметны даже невооруженным взглядом.
Заболевание отличается высокой степенью заразности и может быть передано другому человеку при наличии прямых контактов с пациентом либо его личными вещами и гигиеническими приспособлениями.
Инфицирование при контакте с больными животными встречается гораздо реже, но риск все равно имеется. Сложность своевременного выявления недуга заключается в длительном инкубационном периоде, когда отсутствует проявление основной симптоматики, подобный процесс может длиться от одной недели до нескольких месяцев.
Микроспорозом
Можно заразиться как от больных людей, и так и от животных. В большинстве случаев инфицированию подлежат дети до 12 лет, которые передают болезнь членам своих семей. Отличительной чертой является высокая скорость распространения спор, поэтому единичные случаи инфицирования зачастую могут являться первым признаком надвигающейся эпидемии. Воспалительные процессы возникают редко, но пораженные области обычно слегка опухают и покрываются гнойной корочкой.
Основные проявления очень схожи с симптомами других разновидностей грибковых инфекций, поэтому точный диагноз может быть вынесен лишь специалистом.
Парша
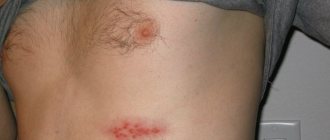
Передается точно таким же способом, как и остальные описанные заболевания. Главным проявлением является появление характерных корочек желтого цвета, в центре них обычно растет волос. Отсутствие терапии может привести к сильному распространению очагов, атрофии кожного покрова и полному облысению.
Псориаз
Пятна являются уже вторичным симптомом, который проявляется при наличии воспаления. В первую очередь возникает чрезмерного шелушение кожного покрова, легкое раздражение и зуд, приводящий к расчесыванию пораженных участков кожи. При развитии псориаза образуются бляшки с серой корочкой или налетом, поэтому данное заболевание зачастую путают с себорйным дерматитом.
Себорейный дерматит
И иные заболевания подобного типа, которые вызываются активностью грибков, и провоцирует возникновение воспалительных процессов. При своевременном обнаружении и должном лечении на начальных стадиях обычно все симптомы проходят достаточно быстро.
Две формы жирной себореи
Жирный себорейный дерматит может проявляться в жидкой и густой формах. При жидкой форме волосы начинают лосниться, как будто их обильно смазали маслом. Из-за повышенной активности сальных желез происходит расширение пор и на поверхность кожи выделяется большое количество кожного сала. Активная деятельность быстро размножающегося в кожном сале грибка Malassezia приводит к ороговению эпидермиса (верхнего покрова кожи головы), в результате чего образуются частички жёлтого цвета, то есть жёлтая перхоть, которая не стряхивается так легко, как сухая белая. Кроме того, процесс образования перхоти сопровождается частым зудом, который вызывают химически активные продукты жизнедеятельности Malassezia. Если длительное время не принимать никаких мер, у человека могут начать выпадать волосы, появляются угри, фурункулы и прочие гнойные образования. Это происходит из-за того, что в некоторых местах затруднён выход секрета.
Густая форма жирной разновидности себорейного дерматита более опасна, поскольку происходит закупорка пор кожи из-за того, что кожное сало смешивается с ороговевшими частичками эпидермиса и поверхность головы покрывается жёлтой коркой. В результате в сальных протоках образуются пробки и секрет не может выйти наружу, что приводит к возникновению масштабных гнойных образований, например, атеромы. Густая форма, как и жидкая, сопровождается сильным зудом.
Как лечить жёлтую перхоть?
Если у вас появилась жёлтая перхоть и чешется голова, первым делом нужно показаться трихологу — врачу, специализирующемуся на заболеваниях кожи. После обследования и постановки диагноза врач назначит курс лечения, которое обычно включает в себя приём противогрибковых препаратов, поскольку первая задача — уничтожить колонии грибка Malassezia, вернув его содержание в кожном сале к нормальному уровню (50% — (1). Это поможет очистить эпидермис и волосы от перхоти, а далее нужно разбираться с причиной возникновения себорейного дерматита.
Поскольку себорейный дерматит — хроническое заболевание, после курса лечения необходимо проведение профилактической терапии. Для устранения симптомов себорейного дерматита кетоконазол, цинкосодержащие средства, а также дёготь используются не реже двух раз в неделю в течение месяца. Далее эти же лекарственные средства должны использоваться в профилактических целях не реже одного раза в две недели. Это позволит сохранять количество колоний грибка Malassezia в кожном сале в рамках физиологических значений и обеспечит адекватный уровень выработки секрета (4).
Из лекарственных средств выделим лечебные шампуни с кетоконазолом. Это вещество доказало свою эффективность в борьбе с колониями Malassezia. (5) Кетоконазол подавляет избыточную грибковую активность, тем самым не давая развиваться себорейному дерматиту с жёлтой перхотью и другим кожным заболеваниям, которые нередко сочетаются с различными видами себореи. Лечебный шампунь «Перхотал», в состав которого входит кетоконазол, испытывали специалисты Красноярского краевого геронтологического центра. https://perhotal.ru/wp-content/uploads/research-124.pdf. Среди испытуемых 48 человек страдали от разных форм себорейного дерматита, и уже после второго нанесения шампуня у пациентов пропадал зуд, уменьшалось шелушение кожи головы, значительно снижалось количество перхоти.
Шампунь «Перхотал» выпускается в двух формах: для лечения применяется шампунь с 2%-м содержанием кетоконазола, а для профилактики себореи используется 1%-я форма. Лечение проводится 2%-ным кетоконазолом 2-3 раза в неделю (шампунь наносится на 5 минут) в течение 1 месяца в зависимости от вида поражения и запущенности болезни. Профилактические процедуры с использованием 1%-го кетоконазола проводят 1 раз в неделю в течение месяца.
Какие ещё бывают виды перхоти?
(6)
- Жёлтая перхоть, вызываемая родственным грибком Malassezia globosa, характеризуется отшелушиванием чешуек желтого цвета. Некоторые симптомы схожи со всеми видами перхоти: с поверхности кожи головы отшелушиваются частички желтого цвета, нарушается работа сальных желез, возможно выпадение волос и развитие других, более серьезных форм дерматита.
- Белая или серо-белая перхоть характерна для сухой себореи. Сальные железы при этом работают недостаточно, не вырабатывая нужного количества секрета, в результате чего кожа начинает сохнуть и шелушиться, что и приводит к появлению белой перхоти.
- Красная, а точнее, красноватая перхоть называется так условно. Возникает при воспалениях эпидермиса, который поражён грибковыми инфекциями или страдает от дерматита. Человек расчёсывает больные участки до крови, в результате чего опадают омертвевшие частички бело-розового цвета.
- Чёрная перхоть на самом деле не перхоть, а угревая шелуха и остатки акне и других образований, выступающих на коже, а также свернувшаяся кровь, которую сковырнули во время расчёсывания головы.
Коричневая перхоть может быть и не перхотью вовсе, поскольку нередко такой цвет развивается при педикулезе. (7)
Ссылки на литературу
Желтые пятна на голове у ребенкаRate this post
Желтые пятна на голове у грудничка – это вполне нормальное явление, с которым сталкиваются практически все родители. В основном они встречаются у деток в первые месяцы их жизни. В медицине они носят свое название – себорейный дерматит.
Болезни кожи головы, приводящие к проблемам с волосами
Патологии часто проявляются не только на коже головы, но и затрагивают структуру самого волоса. К таким заболеваниям относят:
- Трихокинез или перекрученные волосы, которые характеризуются несколькими утолщениями, накладываемыми друг на друга. Все это сопровождается повышенной ломкостью с появлением участков облысения.
- Монилетрикс. Врожденный порок, который проявляется уже в первые месяцы жизни ребенка. Волосы при этой болезни имеют несколько утолщений и утончений по всей длине, отличающихся даже цветом. Чаще недуг проявляется на затылке, но может поражать даже брови и ресницы.
- Трихоклазия. Этот дефект затрагивает волосяной стержень, который на кончике ломается сразу в нескольких местах. Нам эта болезнь знакома как секущиеся волосы. Причина заключается в физических или химических воздействиях.
- Выпадение волос.
- Большое количество волос вычесывается после того, как вы помоете голову. Пряди целыми пучками остаются в руках, если их потянуть.
- Очевидное истончение волос.
- Облысение у мужчин.
- Выпадение волос происходит на висках.
- Лысина постепенно отступает, образуя форму, напоминающую букву «М».
- Алопеция Areata.
- Выпадение волос происходит пятнами, которые имеют очерченные границы и разнообразную форму.
- Выпадение наблюдается в случайных, самых разных местах на голове.
- Стригущий лишай (Tinea Capitis).
- Зудящие пятна на голове.
- Чешуйчатые и красные залысины.
- Ломкость волос.
- Болезненность скальпа.
- Себорейная экзема.
- Чешуйчатые пятна, имеют желтый или белый цвет и отслаиваются.
- Пораженные участки могут быть красными, зудящими и жирными.
- Выпадение может происходить в пораженной области с сыпью.
- Псориаз проявляется в разных формах.
- Мемориальная доска: ярко окрашенные обширные красные пятна на коже.
- Гуттат: небольшие красные пятна на туловище, конечностях, лице и волосистой части головы.
- Инверс: появляется в складках кожи как красная, блестящая и гладкая сыпь.
- Пустулез: белые пустулы, окруженные красной кожей.
- Эритродермический псориаз: напоминает тяжелые ожоги и покрывает большие участки
- Заражение головными вшами.
- Головная вошь размером с кунжутное семя.
- Зуд головы.
- Раны на голове от царапин и укусов насекомых.
- Ощущение, что что-то ползает по твоей голове.
- Инфекция от телесных вшей.
- Эти вши отличаются от головных или лобковых более крупными размерами.
- Сыпь, вызванная аллергической реакцией на укусы телесных вшей, может распространяться и на голову.
- Красные шишки на коже.
- Утолщенная или темная кожа.
- Болезнь Хашимото.
- Вызывается недостаточной активностью щитовидной железы.
- Истончение волос, чувство вялости, усталости и хриплый голос.
- Запор, высокий уровень холестерина, депрессия или слабость мышц нижних конечностей.
- Гипотиреоз.
- Симптомы постепенно усиливаются при развитии болезни.
- Ломкие волосы и ногти, усталость или слабость.
- Повышенная чувствительность к холоду, запоры, депрессия.
- Болезнь Аддисона.
- Сыпь на коже.
- Тошнота, потеря аппетита.
- Периодическая рвота.
- Болезнь Ходжкина.
- Безболезненная опухоль лимфатических узлов.
- Ночная потливость.
- Постоянно зудящая кожа.
- Необъяснимая лихорадка.
- Усталость.
- Необъяснимая потеря веса.
- Постоянный кашель.
- Лишай Planus.
- Пурпурно-окрашенные шишки с плоскими вершинами (чаще они появляются всего на запястьях, внутреннем предплечье или лодыжках).
- Поражения, которые медленно развиваются и распространяются от двух недель до нескольких месяцев.
- Зуд, волдыри и белые линии на высыпаниях.
- Жжение из-за болезненных поражений во рту.
- Недостаточность гипофиза (гипотиреоидизм).
- Гипофиз выделяет восемь различных гормонов.
- Симптомы зависят от того, какой гормон синтезируется в недостаточном количестве.
- Только после того, как врач выполнит все необходимые анализы крови, можно будет выяснить, какой конкретно гормон является дефицитным.
- Недостаточное питание.
- Выпадение волос, бледность, усталость или слабость.
- Затрудненное дыхание, необычные пищевые пристрастия или периоды легкомысленности.
- Запор, сонливость или учащенное сердцебиение.
- Гипертиреоз.
- Быстрый сердечный ритм, потеря веса и непереносимость жары.
- Выпадение волос, зуд, проблемы со сном или нерегулярное сердцебиение.
- Тошнота и рвота.
- Черепные переломы.
- Кровотечение из раны или глаз, ушей и носа.
- Боль, отек, покраснение или жар в месте травмы.
- Головная боль, тошнота или рвота.
- Лейшманиоз.
- Передается через укус зараженной песчанки. Инфицированные песчаные мухи, как правило, встречаются в тропическом и субтропическом климате.
- Кожный лейшманиоз: безболезненные язвы кожи, одышка или насморк, носовые кровотечения или затрудненное дыхание.
- Висцеральный лейшманиоз: потеря веса, слабость, увеличенная селезенка или печень.
- Системная красная волчанка.
- Симметричная сыпь на щеках и носу в форме бабочки.
- Массирование выпадение волос.
- Болезненные или опухшие суставы.
- Системный склероз (склеродермия).
- На ранних стадиях наблюдается утолщение кожи.
- Узкие, блестящие области вокруг рта, носа и пальцев.
- По мере того как состояние прогрессирует, в этих областях развивается ограниченность движений.
- Сифилис.
- Маленькая, безболезненная в виде прыща или язвы, которая появляется там, где бактерии попали в организм.
- Сыпь, которая не зудит, на ладонях рук и подошвах ног.
- Возрастной артериит.
- Встречается у людей старше 60 лет.
- Наблюдаются разнообразные нарушения зрения, внезапная перманентная потеря зрения в одном глазу или опустившееся веко.
- Лихорадка, потеря веса или боль в области лица.
- Синдром Ито (Incontinentia Pigementi Achromians).
- Потеря пигментации на различных частях тела.
- Небольшие поражения, белые или бесцветные.
- Линии Блашко (длинные, спиралевидные узоры вокруг рук и ног).
- Бамбуковые волосы (Tricorrhexis Nodosa).
- Легко ломающиеся волосы.
- Ресницы или брови заметно редеют.
- Редкий рост волос или картина массированного выпадения волос.
- Короткие волосы из-за постоянной их ломки.
- Целиакия (чувствительная к клейковине энтеропатия).
- Дети и взрослые имеют разные симптомы.
- У детей: потеря веса, рвота, вздутие живота или боль, постоянная диарея.
- У взрослых: боль в костях и суставах, усталость, онемение и покалывание в руках и ногах, раны и язвы во рту.
- Квашиоркор.
- Форма недоедания, вызванная недостаточным количеством белка в рационе.
- Изменение цвета кожи и волос (красно-оранжевый оттенок).
- Усталость, диарея, потеря мышечной массы или отек.
- Аллергия.
- Темно-красная сыпь на теле, в том числе и на голове.
- Покраснение и зуд.
- Сухие и раздраженные глаза.
Причины появления пятен
Почему появляются желтые пятна на голове у ребенка? У деток достаточно нежная кожа, эпидермис еще не развит так хорошо, как у взрослых. Потовые железы работают очень слабо, а сальные наоборот активно, именно поэтому в работе желез возникает такой дисбаланс. Кожа становится очень уязвимой к воздействию окружающих факторов и подхватить какие-то инфекции проще простого.
Чаще всего желтые шелушащиеся пятна на голове у ребенка появляются тогда, когда головка часто потеет. Не исключено, что мамы очень тепло одевают свое чадо.
Потная голова просто не может самостоятельно справиться с таким дисбалансом, поэтому развития дерматита не избежать.
Желтые пятна на голове у грудничка фото
Даже неправильное питание мамы может привести к тому, что возникнет заболевание. Все дело в том, что на введение нового прикорма может развиваться аллергическая реакция, а это и есть провоцирующий фактор к развитию дерматита.
Внимательно присмотритесь к пятнам и корочкам на голове, они должны легко сниматься. Если же после того как вы их удалили остаются ссадины или мокнущие участки, необходимо в обязательном порядке проконсультироваться с врачом. Заниматься самолечением ни в коем случае нельзя.
Детки с таки заболеваниям не нуждаются в лечении. Для мытья головы необходимо использовать гипоаллергенные шампуни, они должны быть детскими. Корочки же нужно удалять, однако проводить эту процедуру нужно правильно.
За несколько часов до купания необходимо обработать голову малыша детским маслом. Для этого хорошо подходит миндальное или оливковое масло. Если же его нет под рукой можно воспользоваться вазелином.
Хорошо помойте голову, после чего насухо вытрите ее полотенцем. Для того чтобы удалить корочку нужно использовать специальную щетку, зубья которой должны быть круглыми. Расчесывая волосы, корочки будут сниматься.
Ни в коем случае не прилагайте усилия для того чтобы удалить их, таким образом можно травмировать головку. Не всегда можно удалить все за один сеанс, поэтому расстраиваться не нужно. Возможно они просто недостаточно размякли. В следующий раз подольше подержите масло и повторите процедуру еще раз.
Что обозначает диагноз: мицелий патогенного гриба у человека
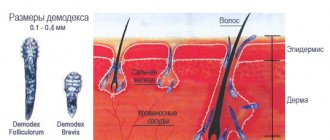
Мицелий патогенного гриба у человека часто оказывается замеченным не сразу. Споры сначала удлиняются, принимают вид трубки. Со временем они истончаются и превращаются в гифу. Уже из грибницы появляются патогенные грибы. Их клетки покрыты стенкой из углеводов. По ней определяется видовая принадлежность.
Опасность мицелия патогенного грибка заключается в устойчивости к различным физическим и химическим воздействиям. Иногда требуется курс серьезного лечения, чтобы навсегда вылечить заболевание. Наиболее чувствительными к терапевтическому воздействию являются микроспоры, а наименее чувствительные – кандиды.
Эпидемиология
Заражение осуществляется двумя основными способами:
- Прямой. Он характерен при взаимодействии человека с землей, растениями, больными животными или человекам.
- Непрямой. Мицелий патогенного гриба попадает на дерму при контакте с одеждой и объектами, которыми раньше пользовался больной.
Есть разновидности патогенных грибов, встречающихся у детей. К ним относится поверхностная трихофития и микроспория. Есть и разновидности мицелия, который поражает преимущественно взрослых людей. Есть грибковые заболевания, появляющиеся в определенное время года. Осенью увеличивается вероятность заболеть микроспорией. Летом – зоофильной трихофитией.
Особенности и виды патогенных грибов
Наибольшую угрозу мицелий патогенного гриба представляет при снижении защитных свойств организма. Он может спровоцировать развитие различных инфекционных недугов. Все патогенные грибы разделяются на несколько родов и классов. По способу размножения выделяется 8 классов, но опасными для человека признаны только 4:
- Аскомицеты. К ним относятся дерматофиты, дрожжеподобные и плесневелые разновидности.
- Зигомицеты. При отсутствии медикаментозного воздействия эта разновидность может нанести существенный вред здоровью.
- Базидиомицеты. Одна разновидность этого класса становится причиной развития менингоэнцефалита.
- Дейтремицеты. Они приводят к развитию различных кожных микозов.
Независимо от класса мицелий появляется в репродуктивной фазе жизнедеятельности гриба. Его формируют нитчатые волокна с разной формой. Они располагаются последовательно или в хаотичном порядке. размножение в благоприятной среде происходит быстро. Поэтому грибковые болезни характеризуются своей скоротечностью и прогрессированием.
Симптоматика
Споры и мицелий патогенного гриба могут проявить себя или остаться незамеченными. Если появился зуд, стали заметными изменения цвета и структуры дермы, то можно предположить развитие болезни. Чаще всего симптоматика появляется позже. На этапе мицелия и спор патогенные грибы никак себя не проявляют.
В процессе поражения появляются желтые пятна на ногтях. Такие образования бывают единичными или множественными. В последнем случае они сливаются в одно большое пятно, которые не имеет ровных краев. Процесс начинается с края ногтевой пластины, постепенно распространяясь на всю ее поверхность. Сам ноготь становится более толстым и хрупким.
Если мицелий патогенного гриба появляется не на ногтевой пластине, то отмечается:
- Шелушение кожи;
- Появление неприятного запаха;
- Зуд;
- Жжение;
- Развитие участков воспаления.
Диагностические процедуры
Обычно врачу достаточно только осмотра пораженного участка, чтобы сделать выводы о развитие болезни. Если есть сомнения, то используются дополнительные методики:
- Ультрафиолет. Специальная лампа позволяет точно выявить не только наличие грибка, но и мицелия. Используется техника и для наблюдения за действием лечебных процедур. Недостаток у такого способа один – нельзя сразу выявить тип грибка.
- Микроскопия. Для ее проведения берутся кожные чешуйки, части волоса и ногти, пораженные микозом. Для выявления патогенного грибка используются нативные и окрашивающие составы.
- ПЦР. Метод является одним из самых современных, но дорогих. Для постановки диагноза нужно сдать сразу несколько анализов.
- Бакпосев. Самый верный способ, позволяющий выявить возбудителя заболевания. Полный результат готов только через две недели.
Лечение
Мицелий грибка на ногтях всегда требует длительного воздействия. Чаще используется комбинированная терапия. Для этого осуществляется использование специальных препаратов. При необходимости пораженный ноготь удаляется и протезируется. Чтобы избавиться от мицелия, необходимо принимать противогрибковые препараты внутрь. Только таким способом можно защитить свой организм от дальнейшего поражения. Иногда применяются специальные пластыри и мази.
При распространении патогенных грибов на волосы и ногти используются системные и наружные антимикотики. Дополнительно используется лазерная терапия. Этот метод стал применяться с 2010 года. Практика показала, что при аккуратном разогреве ногтя до температуры 60-70 градусов мицелий, патогенные микроорганизмы погибают. Тепловых волн без воздействия на окружающие ткани можно добиться исключительно с помощью лазера.
В качестве дополнительных техник может применяться аппаратная обработка. При помощи волновых излучений проводится воздействие на грибок. Он постепенно погибает. Особенность заключается в том, что аппаратные способы необходимо использовать длительный промежуток времени.
Лекарственная терапия при борьбе с мицелием патогенного гриба включает:
- Нистатин;
- Наложение серной мази;
- Использование йода и перекиси водорода;
- Прием Флуконазола.
Таким образом, мицелий патогенного гриба у человека приводит к развитию серьезных патологий. Иногда нити мицелия обнаруживаются случайно. Они не являются приговором, но их выявление позволяет вовремя начать лечение. Заражение происходит в разных местах, но наиболее яркая клиническая картина наблюдается при сниженном иммунитете.
Формы заболевания
Себорейные корочки (гнейс) – нередко встречающееся явление среди детей грудничкового возраста. По мере роста малыша эта проблема исчезает сама по себе. Но бывает, что гнейс беспокоит более взрослых детей, и такие ситуации требуют особого внимания.
Разберем, как проявляется себорея. Встречается три формы заболевания:
- Легкая – когда поражена только макушка, иногда уши. Общее самочувствие у детей в норме.
- Среднетяжелая форма – когда краснеет и шелушится все лицо, шея, частично поражены дерматитом тело и конечности. Чешуйки на голове крупного размера, дети становятся капризными, появляется понос, и учащаются срыгивания.
- Тяжелая стадия сопровождается возникновением сплошного налета на голове или «чепчика младенца». Происходит присоединение инфекции, провоцирующей нагноение. У грудничка пропадает аппетит, он вялый и плохо набирает вес.
Причины появления
Определенного ответа на вопрос, почему у детей корочка на голове, не существует. Врачи выделяют лишь возможные провоцирующие факторы, к которым относятся:
- Развитие эндокринной системы. В новорожденном периоде происходит сбой эндокринных функций – усиленно начинают выделяться сальные железы. Это приводит к возникновению гнейса.
- Неправильная гигиена. Чешуйки на голове возникают после продолжительной носки головных уборов. Потеющая кожа, слишком частое мытье, неподходящие моющие гели и шампуни – все это провоцирует образование недуга.
- Неподходящее питание. Себорея возникает из-за плохо переносимой смеси или раннего введения прикорма. Неправильное питание матери во время грудного вскармливания тоже может привести к сбою в работе эндокринной системы малыша.
- Поражение грибком. В коже человека грибок присутствует постоянно, но гормональные нарушения способствуют его размножению. Это и провоцирует появление желтых чешуек.
- Ослабленный иммунитет. Когда ослаблены иммунные функции организма, у детей происходит нарушение работы сальных желез и размножение грибка.
Дерматит у детей и подростков
«Появились корочки на голове у ребенка 2 года. Что делать?» — паникуют родители на форумах. В первую очередь, нужно помнить о том, что до трехлетнего возраста такое явление очень распространено. Это сказывается усиленная работа сальных желез.
Возможно, проблема в недостатке витамина В (биотина), который отвечает за обмен веществ в организме. Само появление корки не вызывает дискомфорта, и при соответствующем лечении и соблюдении правил гигиены они исчезают бесследно.
Когда образуется корочка на голове у ребенка 3 года, этот факт должен насторожить родителей. Причин этому может быть несколько:
- неправильный уход за волосами;
- перегревание в головном уборе, когда голова начинает потеть;
- использование ненатуральных косметических средств, вызывающих раздражение;
- пересыхание кожи головы от частого купания;
- аллергия на новые продукты.
Если все эти факторы исключены, а себорея у детей 3 лет не проходит, то причины могут быть гораздо серьезнее, например, нарушения в работе щитовидной железы или центральной нервной системы. В таком случае следует срочно обратиться к педиатру.
Бывают такие ситуации, когда в маленьком возрасте родители малыша не сталкиваются с такой проблемой, а впервые узнают о дерматите в 5-6-летнем возрасте своего чада. Корочка на голове у ребенка 5 лет – явление довольно редкое, как и у подростков. Но все же имеет место быть. Такое явление нередко связано с бактериальной инфекцией. Лечится она с помощью антибактериальной и противовоспалительной терапии.
Если возникновение недуга сопровождается повышенным набором веса, врачи подозревают у маленького пациента болезнь Лейнера. Кроме этого, чешуйки на коже у детей 5-6 лет и старше, могут быть симптомами диатеза, псориаза или атопического дерматита.
Как избавится от корочек
Родители задаются вопросом о том, как убрать корочки на голове у ребенка, и можно ли это делать. Удалять их необходимо, потому что при неосторожном движении можно случайно содрать корку. Это приведет к инфицированию образовавшейся ранки на коже.
Чтобы избавиться от корочек на голове ребенка следует:
- вымыть голову детским шампунем;
- промокнуть полотенцем;
- смочить ватный диск подсолнечным или оливковым маслом и осторожно потереть корки;
- положить грудничка спать в хлопковом чепчике или шапочке;
- утром вычесать корки мягкой расческой или щеточкой;
- вымыть голову, расчесать.
Эти действия не стоит проводить больше двух раз в неделю. Также повторяют процедуру при себорее за ушами и на бровях.
Также существует другой способ, при котором за час (или хотя бы за 20 минут) до приема ванны малышу на голову втирают слегка подогретое масло (репейное, детское, оливковое). Затем одевают шапочку.
Во время купания вымыть волосы шампунем и смыть чешуйки. Затем вычесать оставшиеся корки.
Как вычесать корочку, разберем подробнее. Возьмите гребешок с тупыми зубцами и прочесывайте по волосам спереди назад. После этого пройдитесь мягкой щеточкой. Особого внимания требует область родничка, убирать корки с нее нужно обязательно, только с осторожностью. При вычесывании чешуйки могут отделяться с волосами.
При регулярном появлении себорейного дерматита подозревают наличие диатеза или другой аллергии. В этой ситуации следует обращаться к дерматологу и аллергологу.
Лечебные средства
В основном, гнейс не нуждается в медикаментозном лечении, исключение составляет тяжелая стадия. В таком случае детям назначаются антибиотики (при инфицировании кожи) и антигистаминные средства, уменьшающие зуд.
Так как причины появления чешуек у каждого случая различаются, то и лечение подбирают индивидуально.
Для устранения различных форм заболевания используют:
- противогрибковые мази («Ламизил», «Микоспор» и другие);
- шампунь против грибка («Низорекс», «Себазол», «Дермазол»);
- кортикостероидные мази («Эколом»);
- цинковая мазь для снятия воспаления;
- препараты для больной кожи («Топикрем», «Биодерма Сенсибио»);
- витаминные комплексы;
- антигистаминные препараты («Цитрин», «Диазолин»).
Помогает избавиться от желтых корок шампунь или пенка «Мустела». Его состав гипоаллергенный, шампунь размягчает чешуйки, к тому же обладает антибактериальным действием.
Псориаз
Псориаз — хроническое кожное заболевание воспалительного характера. Почему развивается патология у того или иного пациента установить крайне сложно. Считается, что провоцировать рецидив заболевания могут факторы, ослабляющие иммунитет человека:
- инфекционные, вирусные и иные болезни;
- сильный стресс;
- продолжительное нахождение под прямыми лучами солнца (в малых дозах полезно);
- прием лекарственных препаратов и другое.
Патология после обострения проходит через несколько стадий развития, каждая из которых характеризуется определенными признаками:
- зуд и покраснение дермы, со временем кожные покровы чешутся все сильнее;
- шелушение кожи;
- появление крупных пятен, покрытых белыми хлопьями (отмершими тканями);
- трещины и ссадины на голове.
Эластичность кожи в проблемной зоне снижается, вследствие чего дерма легко травмируется.
Лечение
Псориаз требует комплексного подхода к лечению. Терапия заболевания предусматривает применение:
- кортикостероидов и цитостатиков (в тяжелых случаях);
- антигистаминных препаратов;
- седативных и гипосенсибилизирующих лекарств;
- витаминных комплексов и иммуномодуляторов.
Применение указанных препаратов призвано купировать симптомы, характерные для псориаза, и увеличить продолжительность стадии ремиссии. При этом окончательно избавиться от патологии невозможно. В случае присоединения вторичной инфекции лечение псориаза дополняется местными антибактериальными препаратами.