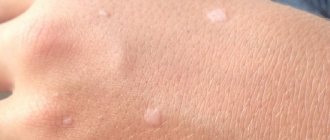
Удаление бородавок у детей в Москве успешно проводят детские дерматологи клиники «Семейный доктор». Такие процедуры требуют особого подхода, поскольку маленький пациент может бояться манипуляций и ему бывает трудно усидеть на месте неподвижно. Поэтому очень важно выбрать метод, который позволит без боли и достаточно быстро удалить образование.
Показанием к удалению такого кожного образования является его наличие, особенно на тех участках, которые подвержены постоянному травмированию. К тому же оно может доставлять психологический дискомфорт ребенку старшего возраста.
Удаление бородавок у детей в Москве
Специалисты клиники «Чудо Доктор» могут предложить вам проверенные способы удаления бородавок, которые хорошо переносятся детьми разных возрастов.
Криотерапия (замораживание жидким азотом)
Криотерапия безопасна, если она выполняется квалифицированным специалистом. Область обычно не нуждается в обезболивании. Кратковременное действие жидкого азота позволяет повредить и разрушить ткани бородавки. Заживление места обработки происходит в среднем в течение недели. Криотерапия часто используется для удаления подошвенных бородавок у ребенка, нитевидных бородавок и бородавок под ногтями.
Радиоволновой метод удаления бородавок (аппарат «Сургитрон»)
Радиоволновое удаление в клинике проводится с помощью современного аппарата «Сургитрон», созданного для удаления разных типов кожных новообразований. Предварительно обезболив место удаления, с помощью стерильных насадок врач радиоволной иссекает ткани бородавки на нужной глубине, не затрагивая здоровые ткани. Радиоволновым методом удаляются все виды бородавок.
Причины заболевания вирусными бородавками
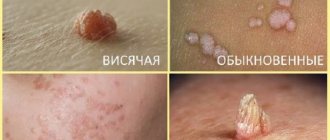
Вирус папилломы человека поражает кожу и слизистые. Наиболее частым проявлением ВПЧ-инфекции являются бородавки. Существует более 150 выделенных подтипов вируса, некоторые из них склонны заражать определенные участки тела. ВПЧ 1 типа преимущественно поражает стопы и подошвы и вызывает подошвенные бородавки, в то время как 6 и 11 типы инфицируют аногенитальную область и ответственны за появление аногенитальных бородавок (остроконечных кондилом).
Заражение бородавками происходит при прямом контакте с зараженной кожей, также предполагается возможность заражения через загрязненные предметы. Предрасполагающими факторами к развитию заболевания являются нарушение барьерной функции кожи (микротравмы, ссадины, заусенцы, мацерация), заболевания кожи (например, атопический дерматит), а также состояния, ассоциированные с угнетенным клеточным иммунитетом (например, при СПИД, трансплантация органов).
Удаление бородавок
Если родители исключают тяжелые хронические заболевания у ребенка, а так же воспаление в месте планируемого удаления, являющиеся противопоказаниями для проведения процедуры, специальная подготовка не требуется. Удаление можно провести прямо в день приёма у дерматолога.
Используемые в клинике методы являются бескровными и малоинвазивными. Инфицирование раны во время процедуры исключено, так как при криотерапии сохраняется цельность тканей кожи, а при радиоволновом методе используются стерильные насадки.
Чтобы не допустить инфицирования ранки в дальнейшем, крайне важно следовать рекомендациям лечащего врача:
- не прикасаться к ранке руками и не допускать трения одеждой;
- не мочить, не наносить косметические средства и другие химические раздражители;
- обрабатывать кожу антисептическим средством;
- при заживлении после образования сухой корочки не размачивать и не сдирать её.
Какой бы не был выбран вид лечения, следует помнить, что удаление бородавок – это избавление лишь от внешних проявлений нахождения вируса папилломы в организме. Поэтому бородавки всегда могут вернуться.
Профилактика
Родители часто спрашивают, можно ли предотвратить появление бородавок на руках детей. Из статьи становится ясно, что существует комплекс профилактических мер, которые сводят активность вируса папилломы к нулю. Зная причины заражения, нужно с ранних лет:
- прививать навыки гигиены;
- отучить от привычки грызть ногти, отрывать заусенцы;
- проводить мероприятия, направленные на укрепление иммунитета. Подойдут закаливания, прогулки на свежем воздухе, приём поливитаминов.
Помните, бородавки заразны. При обнаружении болезни нужно незамедлительно обратиться к дерматологу.
https://dermatologiya.su/virusnye/vpch/borodavka-u-rebenka-na-paltse
Источник
Нужно ли удалять подошвенные бородавки? Могут ли они быть опасны?
Чаще всего подошвенные бородавки не болят и никак не мешаются, проходят самостоятельно спустя 1–2 года. Удалять их не обязательно, но, если не хочется ждать, пока пройдут сами, можно обработать салициловой кислотой. В некоторых случаях визит к врачу становится обязательным:
- Если подошвенные бородавки большие, болезненные, мешают ходить.
- Вы пробовали лечить бородавку домашними средствами, но она не прошла или вскоре рецидивировала.
- Новообразование стало выглядеть подозрительно, изменился его внешний вид, цвет.
- Вы больны сахарным диабетом, у вас нарушено кровообращение в сосудах ног. В таком случае лечить бородавку нужно только под контролем врача.
- У вас сильно ослаблен иммунитет.
- На коже стопы появилось какое-то непонятное образование, и вы не уверены, что это вообще бородавка. Врач может назначить биопсию.
К каким осложнениям могут приводить подошвенные бородавки? Если они очень болезненные, из-за них изменяется походка — возможно, вы даже не заметите этого. В итоге нагрузки на стопы, мышцы и суставы ног будут распределяться неправильно. Это грозит некоторыми проблемами с опорно-двигательным аппаратом.
Мы вам перезвоним
Оставьте свой номер телефона
В каких случаях нужно проводить процедуру?
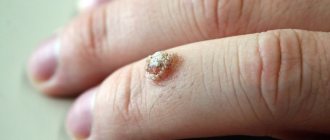
Бородавки у маленьких пациентов удаляются далеко не во всех случаях. У многих детей они проходят сами по себе, по мере взросления.
Проведение лазерной процедуры показано при изменении оттенка, размера и конфигурации новообразования, его расположения в области постоянного трения, если нарост находится на лице или в зоне гениталий.
Нивелировать бородавки следует при оказании на них механических воздействий, если они начинают кровоточить или беспокоить другими выделениями. В таких случаях увеличивается вероятность увеличения наростов в размерах.
Доставление эстетического или физического дискомфорта также является поводом для удаления. Но врачи зачастую не советуют удалять наросты, которые никак не беспокоят ребенка. Также читайте, как обрезывается подошвенная бородавка у ребенка, симптомы и лечение.
Подобная рекомендация объясняется высокой вероятностью рецидивов, разрастанием бородавок. Для предупреждения развития рака в этих образованиях, представляющих потенциальную угрозу, после деструкции выполняется частичный забор тканей для анализа на онкомаркеры.
УДАЛЕНИЕ жидким азотом доброкачественных новообразований (криодеструкция)
Удаление жидким азотом новообразований — это проверенный временем эффективный метод лечения. Жидкий азот – химическая жидкость с температурой -196 градусов, используется для удаления любых новообразования (бородавок, папиллом, родинок, опухолей). Удаление жидким азотом практически безболезненно, поэтому не нужно делать анестезию под каждое новообразование. После криодеструкции (удаления жидким азотом) кожу можно мыть моющими средствами практически сразу, не надо делать перевязки, заклеивать пластырем. При удалении таким методом врач прижимает ватный тампон, смоченный жидким азотом к новообразованию. Как правило, удаляемое новообразование приобретает белый цвет, затем оно краснеет и отторгается. Преимущества
- Не обязательно обезболивание (не нужно делать укол)
- Можно применять метод многократно на одном и том же новообразовании
- Нет кровотечения после удаления
- Редко оставляет рубцы
- Хорошие результаты при маленьких образованиях на ножке (папилломы)
Удаление жидким азотом новообразований
Удаление жидким азотом новообразований — это проверенный временем эффективный метод лечения. Многие пациенты чаще воспринимают новообразования как косметические проблемы на коже, а не как заболевание и поздно обращаются к врачу за помощью. Доброкачественные эпителиальные опухоли кожи отличаются размерами, цветом, количеством, локализацией, однако они чаще вирусной природы или связаны с самолечением. Так многие пациенты перевязывают опухоли кожи женским, конским волосом, обрезают маникюрными ножницами и т.д. Это не решает проблему, а создает среду для присоединения вторичной инфекции. Травмированные новообразования быстрее растут, беспокоят хозяина, мокнут, кровоточат, покрываются корками, болезненны. Намного проще обратиться к врачу!
Криодеструкция или удаление жидким азотом
Жидкий азот – химическая жидкость с температурой -196 градусов, используется для удаления любых новообразования (бородавок, папиллом, родинок, опухолей). Удаление жидким азотом практически безболезненно, поэтому не нужно делать анестезию под каждое новообразование.
После криодеструкции (удаления жидким азотом) кожу можно мыть моющими средствами практически сразу, не надо делать перевязки, заклеивать пластырем. Иногда в течение первых 3 дней рекомендуется обработка марганцовкой. К 3–7-му дню новообразования после криодеструкции подсыхают, превращаются в корочку. К 10–14-му дню корочки отторгаются без рубцов, цвет кожи практически не изменяется. При удалении таким методом врач прижимает ватный тампон, смоченный жидким азотом к новообразованию. Как правило, удаляемое новообразование приобретает белый цвет, затем оно краснеет и отторгается.
Преимущества и недостатки при удалении жидким азотом
Преимущества:
- Не обязательно обезболивание (не нужно делать укол)
- Можно применять метод многократно на одном и том же новообразовании
- Нет кровотечения после удаления
- Редко оставляет рубцы
- Хорошие результаты при маленьких образованиях на ножке (папилломы)
Недостатки:
- Нельзя взять биопсию (анализ на микроскопическое исследование) удаленного образования
- Необходимость неоднократного применения жидкого азота, особенно при больших новообразованиях и нахождении на участках с толстым слоем эпидермиса (на ладонях и подошвах).
Как проходит операция
Лазерной деструкции предшествует обследование, ребенку назначают анализ крови. Процедура проводится только при отсутствии противопоказаний. Врачебная консультация в преддверии удаления бородавок обязательна.
Лазером удаляются исключительно доброкачественные новообразования.
Непосредственно перед манипуляцией доктор вводит обезболивающий препарат.
Применив анестезию, врач одевает защитные очки и включает лазерный агрегат, обрабатывая нарост по всей поверхности. Здоровые участки лучи лазера не захватывают.
Если нарост маленький, его удаляют простым контактом с излучением.
Более объемные образования ликвидируют специальным лазерным скальпелем.
При необходимости врач может применить одновременно два метода в ходе одного сеанса.
Нарост и его составляющие гибнут под влиянием высокой температуры. Лазерный луч разрушает корень бородавки, исключая ее повторное возникновение.
Длительность процедуры составляет примерно четверть часа.
Стоимость проведения процедуры
Цены на удаление детских бородавок лазером немного отличаются в разных клиниках. Стоимость зависит от типа используемого оборудования, количества и размеров наростов.
- Стоимость удаления одиночного образования размером менее 1 см составляет 700–3800 р.
- За удаление лазерным аппаратом наростов на лице придется заплатить 1100–4000 р.
- На ликвидацию множественных бородавок большинством клиник предоставляются скидки. Цена стартует от 700 р. за штуку.
При появлении у ребенка бородавок нужно посоветоваться с врачом о целесообразности их удаления лазером.
Анализы на остроконечные кондиломы: какие нужно сдавать?
Вирусные бородавки либо патология кондиломатоз предстают внешним проявлением папилломавирусной инфекции, напоминают «сосочки» розового или телесного цвета, поражают слизистые оболочки половых органов, область заднего прохода.
В медицинской практике кондиломы разделяются на два вида: широкие – при разрастании напоминают гриб с большой ножкой (основание). Обычно эти образования свидетельствуют о вторичном периоде сифилиса.
Остроконечные кондиломы говорят о высокой активности ВПЧ (вирус папилломы человека) в организме. В подавляющем большинстве случаев заражение наблюдается вследствие незащищенного полового контакта с носителем оного.
Итак, необходимо рассмотреть, какие анализы помогают подтвердить или опровергнуть наличие папилломавируса в человеческом организме? Что делать, если анализы отрицательные, а кондиломы есть?
Диагностика мужчин и женщин
Если женщина подозревает, что произошло заражение либо невооруженным глазом наблюдаются новообразования в области половых органов, рекомендуется обратиться к врачу за установлением точного диагноза. Так как существует много типов вируса папилломы человека, некоторые из них характеризуются высокой онкогенностью.
Изначально доктор опросит о присутствующей симптоматике, если такая имеется, после осуществляется гинекологический осмотр, включающий в себя цитологический мазок. Это исследование помогает обнаружить атипичные клетки шейки матки. Кроме того, тест способен установить наличие ВПЧ в организме женщин, если не имеется видимых патологических наростов.
Женщинам старше 30-летнего возраста могут рекомендовать скрининговый тест на обнаружение штамма вируса. Эта процедура осуществляется в комбинации с цитологическим мазком. Тест позволяет определить ДНК, то есть генетическую информацию патогенного вируса.
Представительницы прекрасного пола младше 30-летнего возраста проходят данное исследование только в тех ситуациях, когда результаты мазка являются атипичными. При обнаружении атипичной шейки матки, что может свидетельствовать об активации вируса в организме, рекомендуется определенный курс терапии.
Мужчины подвергаются физикальному обследованию для обнаружения остроконечных бородавок. Для сильного пола не существует скрининговых исследований. Однако многие врачи утверждают, что гомосексуалисты, занимающиеся анальным сексом, должны сдавать цитологический мазок из анального канала хотя бы раз в год.
Физикальный осмотр подразумевает визуальное обследование репродуктивного органа и анального отверстия на наличие генитальных бородавок. В ряду ситуаций используется увеличительное стекло, чтобы обнаружить атипичные мягкие ткани.
Показания к проведению физикального обследования:
- Видимые остроконечные кондиломы у мужчин.
- Подозрение, что произошло заражение.
- У полового партнера диагностирован ВПЧ.
В подавляющем большинстве клинических картин физикальный осмотр предстает единственным исследованием, необходимым для обнаружения вирусных наростов. В ряде ситуаций используется специальный препарат, изменяющий окраску новообразований для придания им видимости.
Иногда применяется уксусный раствор, помогающий невооруженным глазом заметить разницу между нормальными, то есть здоровыми мягкими тканями и атипичными. При нанесении раствора чувствуется легкое жжение и небольшой дискомфорт.
Окраска ацетобелым средством – это дополнительный метод диагностики, но не рекомендованный анализ на ВПЧ.
Результаты диагностических мероприятий
В ходе диагностических мероприятий результаты исследований могут быть нормальными либо атипичными.
Нормальные результаты – вирусные бородавки не обнаружены. Однако следует помнить, что вирус папилломы человека может присутствовать в организме, хотя внешних признаков патологического состояния не наблюдается.
Остроконечные бородавки наблюдаются на детородном органе, в области мошонки и заднего прохода у мужчин. При таких результатах назначается соответствующее лечение. При составлении схемы терапии учитываются следующие моменты:
- Количество, размер и локализация патологических новообразований.
- Симптомы, вызванные образовавшимися «сосочками» (при травмировании оных может выявляться кровоточивость, болезненные ощущения).
Как правило, если врач посредством визуального осмотра обнаружил генитальные кондиломы, диагноз ставится без дополнительных диагностических мероприятий.
При обнаружении атипичной ткани на фоне невозможности поставить точный диагноз, изымается небольшое количество материала для дальнейшего исследования – проводится биопсия в лабораторных условиях.
Скрытое течение патологии
Медицинская статистика показывает, что многие люди являются носителями вируса папилломы человека, при этом не подозревают об этом. Так как патогенный вирус способен продолжительный период времени находиться в организме, никак не свидетельствуя о своем наличии.
Однако при создании определенных благоприятных условий наблюдается активизация ВПЧ, вследствие чего образуются наросты на кожном покрове. Вирус локализуется в дерме и слизистых оболочках.
Если патология носит латентный характер, то новообразований не присутствует, не наблюдается негативных симптомов и других характерных признаков. Толчком к активизации заболевания могут стать следующие факторы:
- Понижение иммунного статуса.
- Заболевания, передающиеся половым путем.
- Беременность у женщин.
- Дефицит витаминных и минеральных веществ.
- Сильный стресс, шок и пр.
ВПЧ поражает кожный покров на клеточном уровне, вследствие чего нарушается естественный процесс роста, образуются наросты. В 20% случаях отмечается самоустранение, вследствие чего патология не гарантирует присутствие активного вируса в организме.
Не исключается, что конкретные пагубные факторы привели к всплеску патогенной активности, после чего снова произошла трансформация в скрытое течение, поэтому анализ на ВПЧ отрицательный.
Когда физикальный осмотр позволяет обнаружить остроконечные бородавки, а анализы показывают, что папилломавируса в организме нет, то, скорее всего, во время изъятия биологического материала была совершена ошибка.
Полученный образец должен содержать определенное количество ДНК, а если его не хватает, то результаты будут отрицательными.
Соответственно, следует сдать анализы повторно, обратившись в другое медицинское учреждение.
Венерические болезни как причины ВПЧ
Когда у пациента были обнаружены кондиломы, при этом анализы показывают отрицательный результат, то причины нужно искать в наличии венерических патологий, которые также способны проявляться наростами на кожном покрове и слизистой оболочке.
В списке венерических болезней, передающихся во время полового контакта, выделяют сифилис и контагиозный моллюск – эти недуги способны проявляться патологическими новообразованиями.
Поэтому при обнаружении кондилом, анализы в обязательном порядке включают в себя проверку на другие скрытые инфекции.
Сифилис на втором этапе течения характеризуется образованием «сосочков», которые располагаются в зоне паха и бедер, между ягодицами, вокруг анального отверстия. В процессе физикального осмотра практически невозможно отличить наросты ВПЧ и сифилиса.
Поэтому при наличии сомнений об их природе, врач рекомендует пройти исследование на сифилис. При отрицательных результатах может возникнуть подозрение на контагиозный моллюск – инфекция, характеризующаяся образованием «сосочков».
Контагиозный моллюск может протекать на фоне высыпаний как единичных, так и множественных. Бородавки имеют круглую форму, достаточно плотные при пальпации, цвет телесный или розовый.
На первый взгляд данные патологические образования похожи на генитальные и анальные кондиломы, и многие медики, не имея достаточного опыта, ошибаются при диагностике.
Преимущества и недостатки метода
У многих малышей бородавки появляются к пятилетнему возрасту, поскольку на их теле часто имеются ссадины и повреждения, сквозь которые вирус беспрепятственно проникает в кровь.
К плюсам лазерной деструкции относят:
- удаление образований за одну процедуру;
- возможность ликвидации наростов разного типа (подошвенных, плоских);
- быстроту (сеанс длится около 10 минут);
- безболезненность;
- быстрое восстановление.
После такой процедуры почти не бывает воспалений, она проводится с использованием местной анестезии. На коже не остается некрасивых следов в виде шрамов.
Недостатков у лазерной деструкции практически нет. Побочные эффекты возникают исключительно из-за врачебного непрофессионализма, ошибок, допущенных в процессе ухода за кожей после удаления наростов.
Неправильные настройки аппарата могут привести к тому, что образование удалится не полностью, а ткани окажутся, прожжены чересчур сильно.
Не до конца удаленная бородавка способна активировать ВПЧ, спровоцировать разрастание наростов, увеличить их количество. Слишком интенсивное воздействие лазерных лучей обжигает здоровые участки кожи, в результате этого появляются шрамы.
Неправильный уход за кожными покровами, подвергнутыми деструкции, может стать причиной попадания инфекции в рану – это приводит к нагноению.
Для полного заживления ранки требуется около полутора недель.
К минусам данной методики удаления бородавок можно отнести и ее стоимость.
Диагностика
Лечением бородавок занимается врач-дерматолог. Диагноз выставляется на основании визуального осмотра и лабораторных методов исследования:
- ПЦР-диагностика, которая позволяет определить тип ВПЧ;
- гистологический анализ образца кожи, на котором локализовано новообразование.
Дифференцируют бородавки с такими заболеваниями кожи как:
- плоский красный лишай;
- контагиозный моллюск;
- невусы;
- бородавчатый туберкулез;
- иные новообразования доброкачественной и злокачественной этиологии.
Кому противопоказано
Удалить подошвенную бородавку ребенку можно практически в каждом случае, у процедуры почти нет строгих противопоказаний. Однако важно принимать некоторые ограничения. Так, у детей младше 4 лет при отсутствии высоких рисков осложнений и выраженного дискомфорта проведение операции может быть отложено.
Если недавно была проведена плановая вакцинация или перенесена ОРВИ, врач порекомендует выждать от 10 до 14 дней во избежание осложнений.
К общим противопоказаниям для всех методов проведения вмешательства относят следующие:
- гнойные заболевания кожных покровов, подкожной клетчатки;
- нарушения свертываемости крови;
- прием антикоагулянтов, антиагрегантов (временное противопоказание);
- высокие риски формирования келоидного рубца;
- обострение хронических заболеваний;
- декомпенсированный сахарный диабет.
Если у пациента есть временные ограничения, врач расскажет о том, когда можно будет запланировать операцию.
Противопоказания для проведения операции
Список противопоказаний к выполнению лазерной деструкции небольшой. Недопустимо прижигать бородавки у детей, болеющих простудными заболеваниями, при высокой температуре и сахарном диабете. В перечень противопоказаний также входят:
- злокачественные новообразования;
- герпес;
- обострившиеся хронические болезни.
Пациентам со светлой кожей нежелательно удалять бородавки летом – это связано с повышенной чувствительностью эпидермиса и недопустимостью прямого воздействия солнца на область прижигания. Но данное противопоказание относительно.